三孔法经腹膜外腹腔镜下根治性前列腺切除术治疗局限性前列腺癌效果分析
2022-03-16李长建焦玉涛
李长建 焦玉涛
新乡医学院第三附属医院泌尿外科 新乡 453003
前列腺癌位居男性恶性肿瘤中第二位,且发病率呈明显上升趋势[1]。根治性前列腺切除术是治疗局限性前列腺癌的最有效手段之一,经腹膜外腹腔镜下根治性前列腺切除术(extraperitoneal laparoscopic radical prostatectomy,ELRP)具有早期控尿效果好、术后恢复快等优势,已广泛应用于临床[2]。但传统四孔法ELRP需放置4个套管,增加出血、内脏损伤风险[3]。三孔法ELRP是在四孔法基础上的改良术式,可缩短手术时长,减少术中出血[4]。目前,关于两种术式的对比研究多关注围术期症状改变,对实验室指标改变的研究较少。本研究选取我院局限性前列腺癌患者93例,进一步探究三孔法ELRP治疗效果。报道如下。
1 资料与方法
1.1一般资料抽取我院2018-01—2019-06收治的93例局限性前列腺癌患者作为本次观察对象。纳入标准:(1)术前均经穿刺病理、血清标志物、CT或MRI诊断为局限性前列腺癌,术后经组织病理检查证实;(2)无其他部位转移;(3)无严重血液凝固性疾病;(4)临床分期T1~T3b期;(5)治疗前患者并未接受过任何形式的局限性前列腺癌治愈性治疗。排除标准:(1)合并免疫系统及凝血系统疾病;(2)严重出血倾向;(3)外周组织器官浸润;(4)骨转移及外周组织器官浸润、盆腔淋巴结转移者;(5)伴有其他恶性肿瘤;(6)严重器官功能损伤者;(7)合并严重感染性疾病者;(8)有手术与麻醉禁忌证者;(9)治疗依从性差者。根据不同手术方法分为2组,其中采用三孔法ELRP治疗的49例为观察组,采用四孔法ELRP治疗的44例为对照组。2组基本资料比较,差异无统计学意义(P>0.05),均衡可比。见表1。
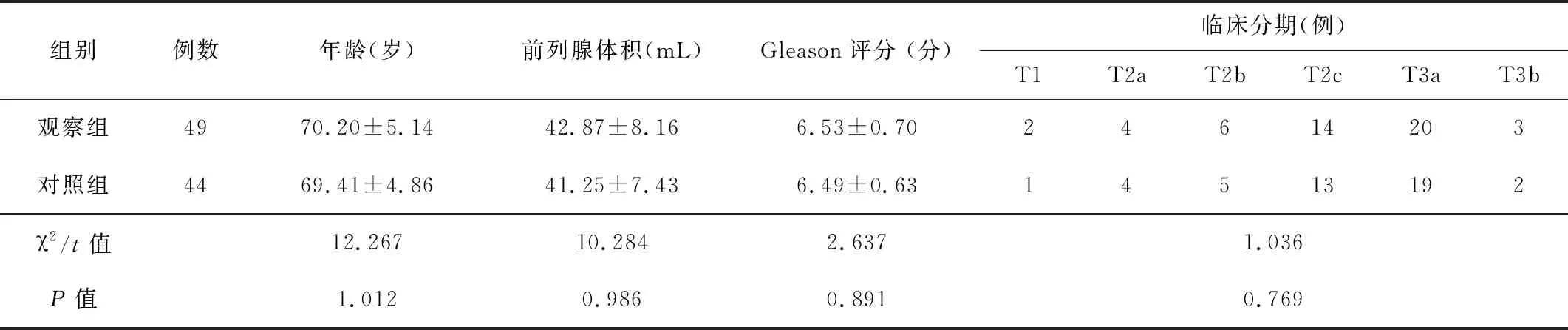
表1 2组患者的基线比较
1.2方法观察组:气管插管全麻,患者取仰卧足高头低位。取脐下3 cm纵切口,将气囊置入钝性分离后的腹直肌后方以扩张膀胱前腹膜外间隙。置入10 mm Trocar放置腹腔镜,建立气腹,维持压力14 mmHg。于左、右腹直肌外侧缘下做4 cm切口,分别置入5 mm、10 mm Trocar。分离耻骨后间隙,超声刀打开盆底筋膜,切断耻骨前列腺韧带,暴露前列腺尖部,2-0倒刺线“8”字缝扎背深静脉丛。牵拉导尿管,辨清膀胱颈,超声刀结合双极电凝从两侧向下做钝锐性分离,显露并离断膀胱颈。由膀胱颈左下侧垂直向下分离,显露双侧输精管及精囊,切断输精管,提拉精囊,切开狄氏筋膜,分离脂肪组织直至前列腺尖部。Hem-olok夹夹闭、离断双侧前列腺侧韧带。超声刀沿双侧前列腺包膜尖部与阴茎背深静脉复合体间分离,游离尿道,将前列腺尖部尿道剪断,完整切除前列腺。2-0倒刺线连续缝合吻合膀胱及尿道,置入F22三腔导尿管。由脐下切口取出标本,缝合各切口,术毕。对照组:在观察组基础上于右髂前上棘内侧4 cm处增加一5 mm Trocar,作为助手辅助操作孔,其余标志步骤同观察组。
1.3观察指标(1)应激反应指标:分别于术前及术后第1 天、第3 天取静脉血3 mL,离心,取血清。以化学发光免疫法检测肾上腺素(E)、去甲肾上腺素(NE)、皮质醇(Cor)、血糖(Glu)水平;以化学发光法测定血清胰岛素样生长因子1(IGF-1)、游离前列腺特异性抗原(fPSA)水平。(2)手术时间等围术期指标。(3)术后12个月尿失禁发生率(控尿定义为不使用尿垫,偶尔少许漏尿或不漏尿,反之定义为尿失禁)和生化复发率(复发定义为连续2次血清PSA>0.2 μg/L)。

2 结果
2.1围术期指标观察组手术时间短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05);2组术后Gleason评分、尿管留置时间、住院时间差异无统计学意义(P>0.05)。见表2。
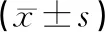
表2 2组患者的围术期指标比较
2.2应激反应指标术后第1天、术后第3天时2组患者的血清E、NE、Cor、Glu水平均高于术前,但观察组的水平低于对照组,差异均有统计学意义(P<0.05)。见表3。
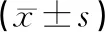
表3 2组应激反应指标水平比较
2.3fPSA、IGF-1术后第1天、第3天时2组患者的血清fPSA、IGF-1水平均低于术前,差异有统计学意义(P<0.05);但组间差异无统计学意义(P>0.05)。见表4。
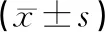
表4 2组手术前后的血清fPSA、IGF-1水平比较
2.4尿失禁发生率、生化复发率2组术后12个月尿失禁发生率、生化复发率差异无统计学意义(P>0.05)。见表5。
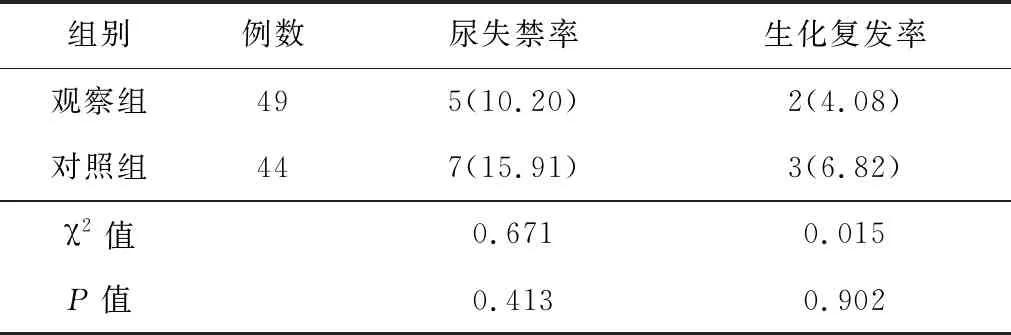
表5 术后尿失禁发生率、生化复发率[n(%)]
3 讨论
根治性前列腺切除术是治疗局限性前列腺癌的金标准。ELRP经Retzius间隙至耻骨后实施操作,未进入腹腔,减少了对乙状结肠、直肠等潜在的损伤风险和对膀胱的分离,故早期控尿功能好,围术期并发症少。传统四孔法ELRP术中需放置4个套管,术中出血多,并增加切口疝、内脏损伤的风险。张骞等[5]在传统四孔法ELRP的基础上,取消右侧髂前上棘套管,归纳为三孔六步法,取得了良好疗效。多项研究证实,与传统四孔法比较,三孔法ELRP可在不影响疗效的基础上减少术中出血量,缩短手术时间[6-7]。本研究数据显示,观察组的手术时间短于对照组,术中出血量少于对照组,2组术后Gleason评分、尿管留置时间、住院时间,以及术后12个月尿失禁发生率和生化复发率等指标差异均无统计学意义。提示三孔法、四孔法ELRP治疗局限性前列腺癌患者效果相当,但三孔法均有创伤小、手术时间短、术中出血少等优势。分析其原因在于:(1)手术切口少,可缩短手术操作时间,并减少穿刺所致的出血及内脏损伤概率。(2)术者1人操作即可完成手术,避免了术中助手与助手、术者与助手配合不佳而引起器械撞击,可有效减少手术用时及损伤内脏和出血风险,微创优势更加明显,故术后患者的血清E、NE、Cor、Glu水平均低于对照组。(3)IGF-1由前列腺间质细胞分泌,且前列腺癌细胞也可分泌IGF-1。研究发现,前列腺癌患者血清IGF-1显著高表达,且与不良预后呈正相关[8]。PSA为常见的前列腺癌诊断指标,前列腺上皮受损时,PSA进入血液,导致fPSA水平增高[9-10]。本研究结果显示,术后第1 天、第3 天时,2组患者的血清fPSA、IGF-1水平均低于术前,但组间差异无统计学意义。说明三孔法、四孔法ELRP治疗局限性前列腺癌患者,均可有效降低血清fPSA、IGF-1水平,效果相当。
施术时需注意:(1)三孔法ELRP仅适用于不需淋巴清扫的局限性前列腺癌的患者,因为腹膜外手术不利于淋巴清扫。(2)术中规范操作,避免损伤背深静脉导致出血;切开盆底肌的位置应尽量远离前列腺;需完整切除前列腺,以有效保护尿控功能;分离前列腺后壁时应紧贴前列腺,以防止损伤直肠。
