亚实性肺结节CT动态随访与影响后续生长的危险因素分析
2022-03-06杨亚茹姜立美周长武
何 慧,杨亚茹,姜立美,张 勇,周长武
1. 扬州大学附属医院医学影像中心,江苏 扬州 225000;
2. 上海影像医学研究所,上海 200032
随着计算机体层成像(computed tomography,CT)技术的发展及其在健康人群筛查中使用频率的增加,肺结节的检出率不断提高,每年新发现的肺结节患者占筛查人数的0.7%(485/64 677)[1]。部分结节有可能在3个月内消失或缩小,超过3个月体积没有变化或有增大趋势的结节更有可能是恶性或癌前病变,例如非典型腺瘤样增生(atyptical adenomatous hyperplasia,AAH)、原位腺癌(adenocarcinoma in situ,AIS)[2]。正如以往研究[3]表明,持久存在的肺结节具有惰性性质,对于此类结节遵循的处理标准尚有争议,尤其是存在不符合手术切除的指征时。本研究着重于分析肺结节随访过程中显示其生长的比例,并确定与后续生长相关的临床和放射学危险因素。
1 资料和方法
1.1 一般临床资料
回顾并收集2010年4月—2017年11月于扬州大学附属医院行胸部CT检查发现持续存在肺结节的患者188例,共计207枚肺结节。其中,女性118例(62.8%),平均年龄(56.2±12.8)岁,随访观察26~43个月,中位随访时间32个月。
1.2 胸部CT扫描
采用德国Siemens公司的SOMATOM Definition AS 128层螺旋CT机进行胸部CT扫描。患者取仰卧位,双手置于头顶,扫描前进行呼吸训练,于患者屏气时扫描。扫描范围为胸廓入口至后肋膈角水平。扫描参数:管电压120 kV,管电流104 mA,机架转速为0.5 s/圈,螺距1.2,准直器64×0.6 mm,扫描层厚为5 mm,层间隔5 mm。采用小视野(150~200 mm)重组,重组层厚1 mm,层间隔1 mm。于肘正中静脉或前臂静脉置入20 G的静脉留置针,使用高压注射器以5 mL/s的速率注入对比剂,再追加40 mL生理盐水。监测主动脉,当达到阈值160 HU时触发扫描,使肺动脉与肺静脉CT差值达到200 HU以上,以便行三维CT支气管血管成像(threedimensional CT bronchography and angiography,3D-CTBA),行3D-CTBA导航胸腔镜精准肺段或亚肺段切除术,最大程度地保留肺功能[4]。
1.3 评价指标
1.3.1 放射学评价指标
分析所有患者的CT图像,利用SOMATOM Definition AS机器Oncology软件系统Start Lung CAD于肺窗测量肺结节最大径,于纵隔窗测量结节内的软组织最大径,平扫及增强扫描后CT值,并记录随访期间相关数值的变化。
1.3.2 放射学评估肺结节特征及变化指标
本研究中肺结节按是否有实性成分分为纯磨玻璃结节(pure ground glass nodule,pGGN)、混合型磨玻璃结节(mixed ground glass nodule,mGGN)及实性结节[5-6]。生长组结节定义:① 结节的最大径增大≥2 mm[7];② mGGN的实性成分增加≥2 mm;③ pGGN中实性成分增加[8];满足其中一项即为生长组结节。未生长的结节定义为在随访期间大小及成分保持稳定的结节。增强后CT值>15 HU认为有强化[9]。对于每个肺结节,由2名具有副高职称的医师采用盲法进行阅片、分析,评估是否存在空气支气管征、胸膜凹陷征、毛刺、有无明确边缘及分叶。
1.3.3 病理学评价指标
所有患者术后病理学检查依据2015世界卫生组织(World Health Organization,WHO)建立的肺癌的病理学诊断和组织亚型的标准进行[10]。
1.4 统计学处理
采用SPSS 20.0软件进行统计学分析。分析患者年龄、随访时间、肺结节最大径等计量资料,以x±s表示,采用独立样本t检验。分析肺结节成分性质、位置分布、临床相关特征及放射学特征等计数资料时,以n(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 肺结节临床、放射学特征及相关病理学类型
入选本研究的患者188例,肺结节共计207个(表1)。既往有恶性肿瘤病史35例(18.6%),吸烟史30例(16.0%);肺结节中位直径为7 mm,以pGGN为主(104个,50.2%);肺结节位置分布较多位于左肺上叶(73个,35.3%);肺结节放射学征象:有毛刺(52个,25.1%),胸膜凹陷征(54个,26.1%),分叶(52个,25.1%),有明确的边界(131个,63.3%),空气支气管征(41个,19.8%),增强后有强化(42个,20.3%)。在随访过程中,最大径增大的肺结节68个(32.9%),实性成分增多42个(20.3%),两者均有25个(12.1%);在随访过程中,出现生长的结节为85个。207个结节中126个结节经手术后病理学检查或穿刺标本病理学检查证实,其中,生长组中74个结节有病理学检查结果。58个肺结节(其中pGGN 8个,mGGN 37个,实性结节13个)显示最大径增大,其中35个(60.3%)病理学检查诊断为浸润性腺癌(adenocarcinoma infiltrating,IAC);38个肺结节(其中pGGN 2个,mGGN 35个,实性结节1个)显示实性成分增多,其中20个(52.6%)病理学检查诊断为微浸润性腺癌(micro-immersed adenocarcinoma,MIS);22个肺结节显示最大径及实性成分皆有生长,其中17个(77.3%)病理学检查诊断为IAC,且差异有统计学意义(P<0.001)。

表1 188例患者临床特征及其207个肺结节变量
2.2 生长组及非生长组肺结节相关临床及放射学特征
按照肺结节最大径增大及实性成分有无增多分为生长组和非生长组(表2,图1、2)。结节最大径增大的患者比结节没有生长的患者年龄大,差异有统计学意义(P<0.001),并且女性患者更容易出现结节的生长(P<0.001)。与结节没有生长的患者相比,结节生长的患者更有可能既往有恶性肿瘤病史(P=0.002)及吸烟史(P<0.001)。当结节按初始直径分为5组时(<5、5.0~7.9、8.0~9.9、10.0~14.9和>15.0 mm),随着初始直径的增大,结节出现生长的趋势增大(P<0.001);mGGN比pGGN更倾向于后期生长(P<0.001)。毛刺、胸膜凹陷征、分叶、无明确边缘、空气支气管征及增强后强化等影像学征象均与肺结节的生长有关(P<0.001)。

图1 右肺上叶pGGN随访CT影像及病理学表现(H-E染色,×200)

表2 生长组与非生长组临床特征及结节特征分析
2.3 与肺结节后续生长相关的危险因素
在多因素分析中(表3),60岁及以上(95% CI 0.047~0.601,P=0.006)、既往恶性肿瘤病史(95% CI 2.968~52.953,P=0.001)、初始直径≥8 mm(95% CI 0.046~0.720,P=0.015;95% CI 0.010~0.249,P<0.001)、分叶(95% CI 1.668~39.780,P=0.01)、空气支气管征(95% CI 1.574~39.583,P=0.012)是独立的危险因素。
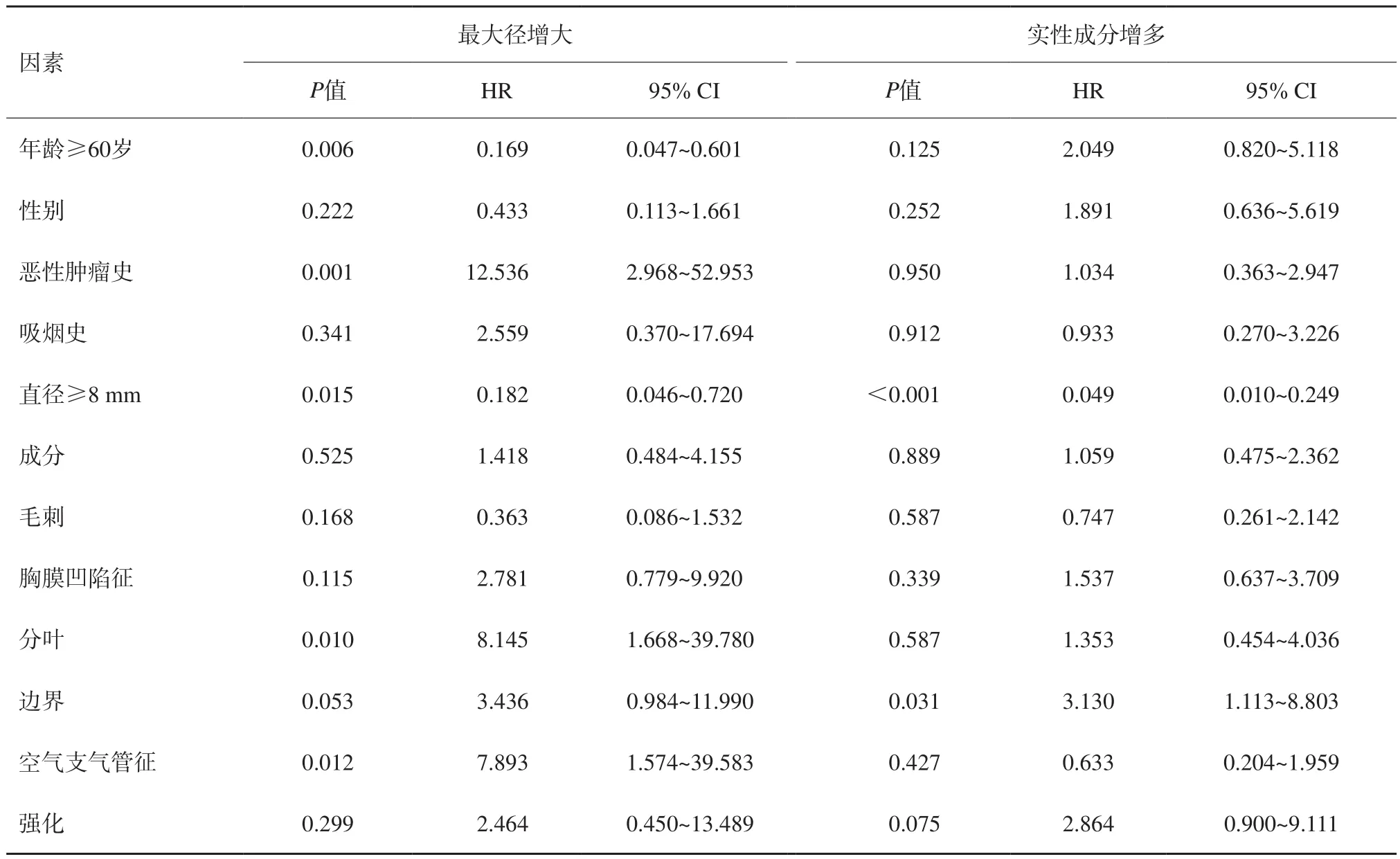
表3 肺结节后续生长危险因素多变量分析
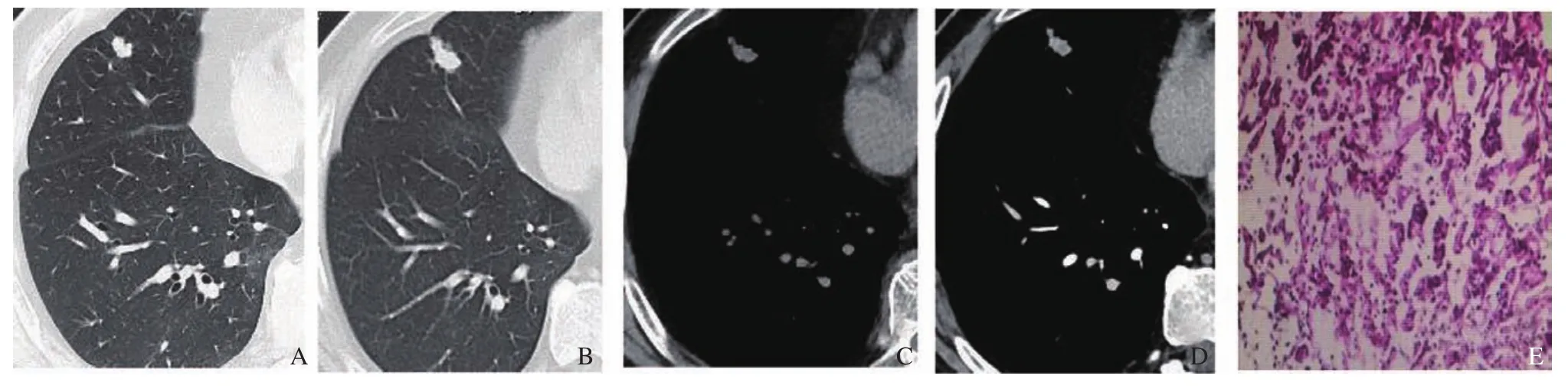
图2 右肺中叶结节随访CT影像及病理学表现(H-E染色,×200)
3 讨 论
AAH、AIS、MIS、IAC均可表现为肺结节。通过CT检查,AAH是能被发现最早的侵袭前病变,肺腺癌被认为是从AAH到AIS再到IAC,是一个逐步发展的过程[11-12]。当肺结节不符合手术切除的指征时,保守的CT扫描密切随访是合适的。根据既往文献[13]评估,肺结节的平均体积倍增时间(volume doubling time,VDT)为769~1 005 d,则肺结节的随访时间至少为2~3年;但Lee等[14]研究发现,少数肺结节随访第一个3年后还会出现生长。Min等[15]研究中描述了1例pGGN发展为mGGN的患者,其病灶有空泡,在超过10年的随访期后被诊断为IAC。本研究中,老年(≥60岁)、既往恶性肿瘤病史、初始直径(≥8 mm)、结节呈分叶状和空气支气管征是与肺结节生长相关的独立因素,有这些危险因素的患者需要更长的随访时间。
本研究中,显示生长的85个结节,有2个结节在随访过程中最大径减小超过2.0 mm,但增加了新的实性成分,经手术切除证实为IAC。这一发现表明,肺结节最大径减小并不总是表明病灶是良性,且得到了Kaneda等[16]先前调查结果的支持。据研究[16]报道,在32个诊断为IAC的肺结节中,有15个与之前的CT扫描相比,至少有一次观察到直径减小,并在随访期间显示出实性成分的发展。所以,在观察到肺结节发生塌陷缩小(病理学改变可能为肺泡腔的塌陷)时,继续随访是必要的。Sato等[17]研究表明,在单变量分析中,混杂密度的肺结节是导致其生长的重要因素,而在多变量分析中则不是肺结节生长的重要因素,与本研究结果相符。由于mGNN为恶性病变的可能性较大的理念在临床工作中普及,在最初检测到mGGN时随访时间较短就接受了手术治疗,无法了解更长随访时间的生长情况。
吸烟与肺癌的发生关系密切,女性患者中,被动吸烟及环境污染是导致女性肺癌发病率增高的危险因素;同等吸烟量下,女性患癌的风险高于男性2倍以上[18]。在临床实践中,对于肺结节恶性概率的估算,中国专家进行了logistic数学模型的研究[19],其中,年龄、既往肿瘤病史、肿瘤家族史、直径、毛刺、分叶、胸膜凹陷征及有无明确边界情况为独立的危险因素,并得到杨德松等[20]的初步验证。据以往文献[21]表明,边缘呈分叶状与边缘光滑的肺结节恶性占比分别为0.75、0.30。良性病变中,结节边缘光滑较为常见,肺结节呈分叶状表明病灶呈不均匀性生长,与较高的恶性肿瘤风险相关。空气支气管征更常见于恶性结节,特别是肺腺癌或支气管相关的淋巴组织淋巴瘤[22]。如今,静脉注射对比剂进行CT扫描已广泛用于鉴别肺结节良恶性。Swensen等[9]增强后CT值>15 HU,其结果,灵敏度为98%,特异度为58%,恶性肿瘤阳性预测值为68%,阴性预测值为96%。
本研究中,直径<5.0 mm的肺结节在随访期间均较稳定。关于直径<5.0 mm的pGGN如何随访在各种指南中是不同的。美国胸科医师学会(American College of Chest Physician,ACCP)指南[23]和英国胸科协会(British Thoracic Society,BTS)指南[24]建议不进行CT随访,而美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)指南[25]建议对该类肺结节每年进行低剂量CT随访。根据本研究结果,对于随访超过24个月且直径<5 mm的肺结节,考虑到过量的辐射暴露及肺结节后期生长的低风险,不需要每年进行CT随访。
