2型糖尿病并发肺部感染患者mFI与患者高炎性状态、免疫功能失调的相关性分析
2022-03-01魏永民
魏 永 民
(濮阳县人民医院 濮阳 457100)
2型糖尿病为临床内科中发生率较高的一种疾病类型,而对于老年患者来讲,因为其自身免疫力较差,真菌、细菌、病毒等容易导致感染,同时在糖尿病伴重症感染时,血糖水平波动会对临床抗感染疗效造成影响,增加慢性并发症的发生风险,加重慢性并发症严重程度[1]。对于糖尿病患者来讲,肺部感染是发生率较高的一种并发症,大约为23%~50%[2]。衰弱是因为机体生理储备功能降低,进而降低机体保持自体稳态,增加机体易损性而发生的临床综合征之一。衰弱指数(FI)是对衰弱进行评估的主要工具之一,而改良衰弱指数(mFI)则能对多种疾病的预后进行准确预测[3]。本研究主要分析了2型糖尿病并发肺部感染患者mFI与患者高炎性状态、免疫功能失调的相关性,希望能为2型糖尿病的防治提供指导。
1 资料与方法
1.1一般资料
本研究所选对象为我院2017年9月~2020年9月收治的110例2型糖尿病患者,本次研究经我院伦理协会研究批准同意。纳入标准:签署知情同意书;满足糖尿病的相关诊断标准[4]。排除标准:缺乏完整临床资料;伴免疫系统疾病;首次标本采集前已接受抗菌药物治疗;伴其他部位感染病史;生存期<3个月;沟通障碍;肿瘤终末期、严重肝肾功能衰竭。全部110例患者中,男59例,女51例;病程2~11年,平均病程(5.46±0.61)年;年龄52~68岁,平均年龄(62.08±2.53)岁。按照患者有无发生肺部感染将110例患者分为未感染组(75例)和感染组(35例)。肺部感染满足相关的临床诊断标准,经影像学检查、临床体征和症状、痰细菌培养、三大常规检查证实。
1.2方法
(1)mFI评分:量表评分条目包括伴神经功能缺损的脑血管意外病史、一过性脑缺血或脑血管意外病史、感觉功能受损、缺血性静息痛史、周围血管病史、需接受药物治疗的高血压史、心绞痛/心脏支架植入/经皮冠状动脉介入史、心肌梗死史、充血性心力衰竭、慢性阻塞性肺疾病史、术前功能状态、糖尿病史。阴性、阳性分别为0分、1分,mFI评分为总缺陷条目数,患者mFI评分越高则表示其衰弱程度越严重,mFI评分为0~2分则判断为无衰弱,≥3分则判断为衰弱[5]。
(2)检测方法:选择肺功能检测仪对患者肺功能进行检测,具体指标包括功能残气量(FRC)、肺总量(TLC)、最大呼气中期流量(MMEF)、最大通气量(MVV)、1s用力呼气量(FEV1);选择酶联免疫吸附试验对血清炎症因子水平进行测定,具体指标包括降钙素原(PCT)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、C-反应蛋白(CRP);选择FACSC流式细胞仪对免疫功能指标进行测定,具体指标为血液T淋巴细胞亚群CD3+、CD4+、CD8+,并对CD4+/CD8+进行计算。
1.3统计学分析
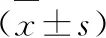
2 结果
2.1未感染患者与感染患者的mFI、肺功能指标水平观察
与未感染组相比,感染组的mFI评分明显增加(P<0.05),FEV1、MVV、MMEF、FRC水平均明显降低(P<0.05);而两组的TLC水平比较差异无统计学意义(P>0.05),见表1。
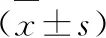
表1 未感染患者与感染患者的mFI、肺功能指标水平观察
2.2未感染患者与感染患者的免疫功能指标观察
与未感染组相比,感染组的CD4+/CD8+、CD3+、CD4+水平均明显升高(P<0.05);而两组的CD8+水平比较差异无统计学意义(P>0.05),见表2。
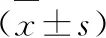
表2 未感染患者与感染患者的免疫功能指标观察
2.3未感染患者与感染患者的炎症因子水平观察
与未感染组相比,感染组的各项血清炎症因子(IL-6、TNF-α、PCT、CRP)水平均明显升高(P<0.05),见表3。
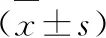
表3 未感染患者与感染患者的炎症因子水平观察
2.4无衰弱与衰弱患者的免疫功能、炎症因子、肺功能观察
全部35例感染组患者中,无衰弱患者共12例,衰弱患者共23例;与无衰弱患者相比,衰弱患者的CD3+、CD4+、TNF-α、PCT、CRP均明显升高(P<0.05),MMEF、MVV、FEV1则明显降低(P<0.05),见表4。
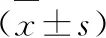
表4 无衰弱与衰弱患者的免疫功能、炎症因子、肺功能观察
2.5mFI评分与免疫功能指标、炎症因子水平、肺功能的相关性
Pearson相关性分析结果显示,2型糖尿病并发肺部感染患者的mFI评分与MVV、FEV1表现为负相关(r=-0.8865、-0.7854),mFI评分与血清CD3+、PCR、CRP表现为正相关(r=0.8257、0.8158、0.7563),mFI评分与其他观察指标不存在显著的相关性。
3 讨论
糖尿病为临床中发生率较高的一种慢性代谢紊乱疾病,患者体脂消耗增加、代谢功能紊乱,大部分糖尿病患者的自身免疫功能较差,而且机体血糖水平较高,进而为病原菌的繁殖提供便利,所以糖尿病患者出现感染性并发症的风险较高,而占比较高的一种感染性并发症则为肺部感染,会引起病情恶化,让临床病死率增加[6]。而对于老年2型糖尿病住院患者来讲,出现衰弱的风险也较高,尤其是功能性日常生活能力差、认知功能障碍、营养状况差的患者。相关临床研究结果显示,糖尿病会引起神经病变等并发症,导致老年患者远端骨骼肌肉软弱和萎缩,发生骨骼肌减少症,进而导致衰弱[7],所以对2型糖尿病并发肺部感染与衰弱、炎症反应、免疫功能低下的相互关系进行明确具有非常重要的作用。
本研究中,与未感染组相比,感染组的mFI评分明显增加,结果显示2型糖尿病并发肺部感染患者存在更为严重的衰弱现象。2型糖尿病患者的血糖持续处于较高水平,进而增加血浆渗透压,降低巨噬细胞、单核细胞以及多形核白细胞的杀菌能力、黏附性、吞噬性、趋化性、移动性,减少肺表面活性物质以及氧释放,进而让肺部感染的发生风险和血糖控制的难度增加,感染会导致血糖水平出现波动,强化治疗会降低患者的平衡能力、运动能力以及耐力,更容易发生衰弱[8~9]。机体感染或受创伤均会导致炎性反应,快速增加CRP合成;细菌感染后会导致PCT分泌量明显增加;高危患者以及急性肺损伤患者的肺泡灌洗液、血清中含有大量的IL-6,可用于对肺部感染的预后和严重程度进行预测;肺部感染会激活巨噬细胞,导致TNF-α等上升[10]。本研究中,与未感染组相比,感染组的各项炎症因子水平均显著升高,结果显示2型糖尿病并发肺部感染患者表现出高炎症状态。
现阶段的临床研究结果已证实,糖尿病并发肺部感染患者存在细胞免疫功能受损现象,具体表现主要为免疫促进T细胞CD8+水平下降,细胞毒性T细胞CD3+、CD4+水平增加,CD4+/CD8+失衡[11]。本研究中,与未感染组相比,感染组的CD4+/CD8+、CD3+、CD4+水平均明显升高;结果显示2型糖尿病并发肺部感染患者出现免疫功能失调。本研究中,与未感染组相比,感染组的FEV1、MVV、MMEF、FRC水平均明显降低;结果显示2型糖尿病并发肺部感染患者的肺功能显著降低。本研究中,与无衰弱患者相比,衰弱患者的CD3+、CD4+、TNF-α、PCT、CRP均明显升高,MMEF、MVV、FEV1则明显降低;另外,Pearson相关性分析结果显示,2型糖尿病并发肺部感染患者的mFI评分与MVV、FEV1表现为负相关,mFI评分与血清CD3+、PCR、CRP表现为正相关。结果显示,2型糖尿病并发肺部感染患者的衰弱与免疫功能失调、高炎症反应存在显著的相关性。肺部感染会明显增加呼吸道黏膜的分泌能力,导致气道出现明显阻塞,降低纤毛运动能力,不能对外界病原菌进行有效抵御,导致肺功能出现异常;糖尿病患者的内分泌功能出现异常,胰岛β细胞功能表现为进行性损害,高糖状态会为细菌的繁殖和生长提供便利,除此之外机体多病共存会降低多系统功能和维持自身稳态的能力,降低抗感染能力和免疫功能,让2型糖尿病患者的病情变得更加复杂,而且容易发生各种并发症,预后差,病情发展变化快,让衰弱的发生风险明显增加。
总之,2型糖尿病并发肺部感染患者的mFI评分与高炎性状态、免疫功能失调存在显著的相关性,临床中应制定科学对策,严格管理2型糖尿病患者。
