钻孔引流术与小骨窗开颅血肿清除术治疗慢性硬膜下血肿
2022-02-28林宗保钟元冠冯良应
林宗保 钟元冠 冯良应
慢性硬膜下血肿临床较为常见,中老年群体较为多发,占颅脑损伤病例的1.3%、颅内血肿的12.0%[1];慢性硬膜下血肿大多由外伤引起,查体无明显症状,发现症状时,血肿量多已较大,需外科手术治疗以清除血肿,降低颅内压。当前治疗慢性硬膜下血肿手术方法包括钻孔引流术与小骨窗开颅血肿清除术,有研究报道显示[2-3],钻孔引流术易残留少量血肿,术后并发症较多,且具有一定复发率;小骨窗开颅血肿清除术可在直视下清除血肿,可提升血肿清除率[4],但因手术切口较长,术中出血量较大,术后有颅内感染、硬膜下出血、继发性脑组织损伤等并发症风险。当前对于慢性硬膜下血肿患者手术方式并无统一意见,为提升慢性硬膜下血肿患者临床治疗效果,降低术后并发症及复发率,医院特对2017年7月—2020年5月开展血肿钻孔引流术与小骨窗开颅血肿清除术治疗慢性硬膜下血肿患者的临床资料进行回顾性分析,现将结果汇报如下。
1 资料与方法
1.1 一般资料
本次研究为回顾性分析,选择医院2017年7月—2020年5月收治的慢性硬膜下血肿患者62例患者为研究对象,纳入标准:(1)发病时间>3周,有头痛、头晕、肢体功能受限等临床症状;(2)血肿CT值>20 Hu,单侧血肿中线结构位移明显,双侧血肿中线位移不明显;MRI早期T1、T2加权像为高信号,后期T1为低信号,T2为高信号;(3)临床资料完整;(4)自愿接受血肿钻孔引流术与小骨窗开颅血肿清除术治疗,签署相关知情同意书。排除标准:(1)不符合上述纳入标准;(2)血肿钻孔引流术与小骨窗开颅血肿清除术禁忌证;(3)临床资料不完整,中途失访。根据术式不同分为对照组(钻孔引流术31例),选取符合上述纳入标准且一般资料与对照组差异无统计学意义(P>0.05),开展小骨窗开颅血肿清除术的患者31例为观察组;对照组:男性27例,女性4例;年龄40~75岁,平均年龄(62.58±6.33)岁;单侧血肿30例(左侧18例,右侧12例),双侧血肿1例;平均血肿量(89.37±10.25)mL。观察组:男性28例,女性3例;年龄43~76岁,平均年龄(64.12±7.40)岁;单侧血肿29例(左侧17例,右侧12例),双侧血肿2例;平均血肿量(88.52±11.07)mL。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 对照组开展钻孔引流术,根据患者配合程度、精神症状选择局麻或全麻。根据术前CT定位,常规消毒铺巾,头皮切口约0.5 cm左右,切口过小可适度分离切口。电钻沿血肿长轴钻透颅骨,带针芯引流管置入硬膜下腔,拔出针芯,引流不凝血,调整引流管位置,反复冲洗,留置引流管,外接引流袋,引流管口高度高于患侧侧脑室水平,引流管持续引流48~72 h,术后前3 d给予补液治疗,嘱咐患者多喝水,取头低脚高位,给予预防感染等对症治疗。
1.2.2 观察组 观察组开展小骨窗开颅血肿清除术治疗,采用气管插管全麻,取健侧卧位,根据术前CT定位选择手术切口,马蹄形皮瓣,切开皮肤,分离颞肌,取3 cm×3 cm骨瓣,钻孔1枚,铣刀锯开颅骨,部分病例可见包裹血肿硬脑膜,骨窗周围脑膜悬吊处理,于骨窗中央部位用尖刀切一小口排血减压,血肿流出少许后十字剪开脑膜,清除血肿及血肿壁层,生理盐水反复冲洗至无新鲜血液,留置引流管,骨瓣复位固定。
1.3 观察指标
观察两组临床疗效、手术情况(切口长度、术中出血量、手术时间、住院时间)、术后并发症情况,采用电话随访及门诊复查等方式随访2组患者3个月,比较复发情况。疗效判定[5]:治愈、好转、无效,治愈:临床症状完全消失,头颅CT血肿腔残液量≤30 mL;好转:症状好转,30 mL<头颅CT血肿腔残液量<60 mL;无效:症状无明显改善或抽出血肿量<10 mL;总有效率=治愈率+好转率。
1.4 统计学处理
采用SPSS 23.0软件进行统计学处理,计量资料采用(±s)表示,进行t检验;计数资料采用(n,%)表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效情况
观察组总有效率96.77%,对照组为93.55%,差异无统计学意义(P>0.05),详见表1。

表1 两组临床疗效情况 [例(%)]
2.2 两组手术情况
观察组切口长度长于对照组,术中出血量、手术时间多于对照组,差异有统计学意义(P<0.05),两组住院时间比较,差异无统计学意义(P>0.05),详见表2。
表2 两组手术情况(±s)

表2 两组手术情况(±s)
?
2.3 两组术后并发症情况
观察组并发症发生率19.35%,对照组为29.03%,差异无统计学意义(P>0.05),详见表3。
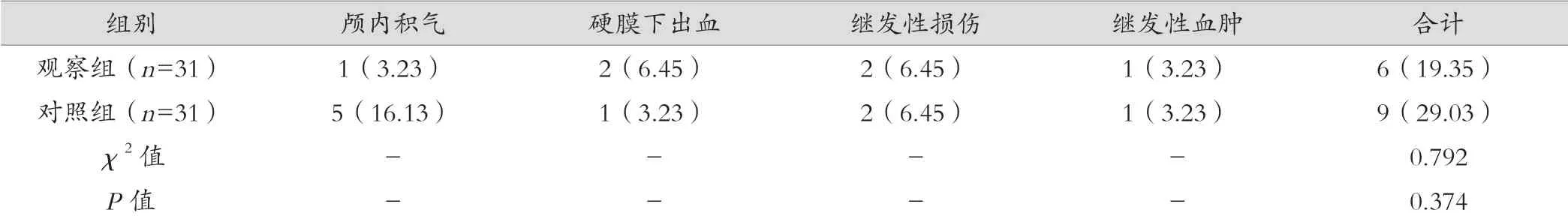
表3 两组术后并发症情况 [例(%)]
2.4 两组复发情况
随访3个月,观察组未出现复发,1例患者无明显症状的硬膜下积液,未予以特殊处理。对照组复发4例,二次住院给予钻孔引流术治疗后,治愈出院;2例患者无明显症状的硬膜下积液,未予以特殊处理。两组复发率比较,差异有统计学意义(χ2=4.276,P<0.05)。
3 讨论
慢性硬膜下血肿主要指的是颅内积血积聚在硬脑膜下腔,时间长达3周且发生相关临床症状(癫痫、精神异常、慢性颅内压增高、肢体活动异常等)的神经外科常见病,具有较高的发病率。慢性硬膜下血肿好发于中老年人群,起因大多为轻微颅脑损伤,特别是与前额、枕部受力相关。国外报道显示,该病发病率约1~13.1人,慢性硬膜下血肿起病较为缓慢,大多缺乏首发症状,往往被患者忽视或出现误诊,但随着影像学技术的发展,通过CT、MRI开展颅脑检查,绝大部分病例能够得到确诊。到目前为止,慢性硬膜下血肿的病因仍无法完全解释清楚,也没有固定的治疗方法,不同的医师也有不同的想法,但外科手术治疗是主要方向。
慢性硬膜下血肿在最初被发现时,临床大部分医生认为开颅清除血肿是主要治疗手段,但随着后来手术技术发展及对本病认识加深,笔者发现开颅手术不但存在较大损伤,还易产生术后并发症,可增加患者死亡率。经历长时间发展,钻孔引流术治疗慢性硬膜下血肿因具有操作简单、疗效显著、技术成熟等优势已成为经典术式。但在实践中笔者发现,对于部分慢性硬膜下血肿影像学表现出现分割、明显血肿包膜等提示的血肿,采用钻孔引流术无法有效清除,需选择开颅手术治疗。对于开颅清除硬膜外血肿这一术式,主要适用于术前影像学提示有包膜/钙化或单纯钻孔引流术无法解决问题的慢性硬膜下血肿。小骨窗开颅血肿清除术与既往开颅术比较,最大的优势在于骨窗面积小,能够在有效清除血肿的前提下最大限度缩小创口。在清除血肿过程中应动作轻柔与细致小心,避免因清理过快或用力过猛导致的脑复张困难。对于合并症较多、高龄的患者,应注意术后充足补液,因此类患者术后易发生电解质紊乱与脑性低钠出现。术后还应积极复查头颅CT,与患者术前的影像学资料进行比较,观察残余血量与引流管情况,同时观察颅内积气情况;此外,嘱咐患者多卧床休息,病情允许可采取头略低位,有利于脑组织恢复,减少硬膜下积液及死腔的形成。
本次研究结果显示两组总有效率比较,差异无统计学意义(P>0.05),提示钻孔引流术与小骨窗开颅血肿清除术治疗慢性硬膜下血肿疗效相当。张利宠等[6]研究结果与本次研究结果相仿,但其纳入研究对象为亚急性、慢性硬膜下血肿患者。慢性硬膜下血肿主要临床表现为颅内压增高、精神异常、智力下降、肢体活动异常、癫痫等,结合病史、体征、影像学临床较易确诊[7]。慢性硬膜下血肿确诊后,有相应临床症状的治疗原则为尽早开展手术治疗,不同术式对预后有重要影响;当前用于血肿清除术式主要包括单纯钻孔引流术、小骨窗开颅血肿清除术[8]。本次研究结果显示,观察组采用小骨窗开颅血肿清除术与对照组采用钻孔引流术比较,观察组切口长度长于对照组,术中出血量、手术时间多于对照组,差异有统计学意义(P<0.05),考虑原因与观察组小骨窗开颅血肿清除术术式相关,相对于钻孔引流术,小骨窗开颅血肿清除术需取3 cm×3 cm骨瓣,创口较大,因此出血量、手术时间多于对照组;但小骨窗开颅血肿清除术可在直视下清除血肿,有助于提升血肿清除率,减少术后并发症。本次研究结果观察组并发症发生率19.35%,对照组为29.03%,虽差异无统计学意义(P>0.05),可能与本次研究样本量较小相关。阿旺益西等[9]研究结果显示,观察组采用小骨窗开颅血肿清除术与对照组采用钻孔引流术比较,观察组术后并发症发生率低于对照组,差异有统计学意义(P<0.05),与本次研究结果存在差异;孙凯凯等[10]研究结果与本次结果大致相仿。
本次研究结果显示,随访3个月观察组无复发,对照组复发4例,差异有统计学意义(P<0.05),提示小骨窗开颅血肿清除术治疗慢性硬膜下血肿术后复发率较低。许慧中等[11]、陈景南等[12]研究结果与本次结果相符。
本次研究不足:本次研究中因样本量较小,可能导致数据结果存在一定偏倚性,此外,未对患者进行中长期随访,探究钻孔引流术与小骨窗开颅血肿清除术治疗慢性硬膜下血肿的中远期效果,后期可针对此方面进行补充性研究。综上所述,钻孔引流术与小骨窗开颅血肿清除术治疗慢性硬膜下血肿疗效相当,但小骨窗开颅血肿清除术并发症较少,术后复发率较低。
