补肺活血胶囊对慢性阻塞性肺疾病模型大鼠气道重塑的干预作用及机制研究
2022-02-24史良恬孟玉凤王贵澍冯淬灵
史良恬,晏 军,孟玉凤,王贵澍,冯淬灵
(1.北京中医药大学东直门医院,北京 100700;2.北京中医药大学枣庄医院,山东 枣庄 277499;3.北京大学人民医院,北京 100044)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种常见的、可以预防和治疗的疾病,以持续呼吸症状和气流受限为特征,通常是由于明显暴露于有毒颗粒或气体引起的气道和(或)肺泡异常导致[1]。其发病率高、致残率高、死亡率高,给患者带来了严重的经济负担[1-2]。吸烟是导致COPD的首要致病因素。烟草中的有害颗粒进入肺内引起肺部炎症反应,刺激肺内黏液高分泌,阻塞气道,影响纤毛功能,引起肺组织结构破坏,同时气道内的抗氧化剂、抗蛋白酶、基底细胞等表达增加,促进受损组织修复;随着反复的损伤与修复,小气道狭窄、肺实质破坏、肺结构改变,最终引起肺弹性回缩力降低、气流受限。气道重塑是COPD的主要病理特征,是导致COPD肺功能持续性下降的主要原因,是影响COPD发生、发展及转归的重要因素。研究[3]表明,在香烟烟雾或有害物刺激下,转化生长因子β1(transforming growth factor-β1)/Smads信号通路的激活参与并调节COPD气道重塑的病理过程。同时,巨噬细胞、中性粒细胞活化,释放众多蛋白酶,蛋白酶与抗蛋白酶系统失衡,诱导COPD气道重塑及肺气肿形成。补肺活血胶囊由黄芪、补骨脂、赤芍3味药组成,具有补肺固肾、益气活血、扶正祛邪之功,广泛应用于COPD的临床治疗[4-5]。研究[6]表明,补肺活血胶囊可以抑制胶原沉积,改善气道重塑,但其作用机制尚不明确。本研究从TGF-β1/Smads信号通路、蛋白酶与抗蛋白酶系统角度探讨补肺活血胶囊干预COPD气道重塑的作用机制,为COPD的临床治疗提供依据。
1 材料
1.1 实验动物 6~8周SPF级雄性Wistar大鼠40只,体质量(200±20)g,购自斯贝福(北京)生物技术有限公司,生产许可证号:SCXK(京)2018-0006。适应性喂养3 d后开始实验。本研究方案通过北京大学人民医院实验动物伦理委员会审查批准,审批号:2020PHE041。
1.2 药物及试剂 补肺活血胶囊(批号 20180509,每粒0.35 g):广东雷允上药业有限公司;茶碱缓释片(批号 H44023791):广州迈特兴华制药厂有限公司。大前门香烟(烤烟型,焦油量9 mg,烟气烟碱量0.8 mg,烟气一氧化碳量12 mg):上海烟草公司;脂多糖(lipopolysaccharide , LPS;货号L2880):美国Sigma公司;Masson染色试剂盒(货号BB-4422):上海BestBio公司;TGF-β1兔单克隆抗体(货号 ab215715)、嗜中性粒细胞弹性蛋白酶(neutrophil elastase,NE)兔多克隆抗体(货号 ab21595)、基质金属蛋白酶-9(matrix metalloproteinase 9, MMP-9)兔单克隆抗体(货号 ab76003)、甘油醛-3磷酸脱氢酶(glyceraldehyde-3-phosphate dehydrogenase,GAPDH)小鼠单克隆抗体(货号 ab8245):英国Abcam公司;Smad7兔多克隆抗体(货号 25840-1-AP)、α1-抗胰蛋白酶(α1-antitrypsin,α1-AT)小鼠单克隆抗体(货号 66135-1-Ig):美国Proteintech公司;Smad2/3兔单克隆抗体(货号 8858)、Smad4兔单克隆抗体(货号 46535):美国CST公司;TGF-β1(货号 AF1027):美国Affinity公司;金属蛋白酶组织抑制因子-1(tissue inhibitor of metalloproteinases 1,TIMP-1)小鼠单克隆抗体(货号 NB100-74551):美国Novus公司。
2 方法
2.1 动物分组与模型复制 使用随机数字表法将40只大鼠随机分为4组:正常对照组、模型组、补肺活血组、茶碱组。使用香烟烟雾暴露复合气道滴入LPS的方法复制COPD大鼠模型,时间为28 d。使用自制烟熏箱,点燃8支大前门香烟,烟熏10只大鼠,每日1次,每次30 min,连续28 d。将LPS粉末与生理盐水溶解成浓度为1 mg/mL的LPS溶液,于第1、11、21天将LPS溶液200 μL从大鼠气道内滴入,滴药日不熏烟。实验第21天起,模型组及正常对照组每日以10 mL/kg生理盐水灌胃1次。按成人临床剂量计算补肺活血组每日给药量为0.42 g/kg,茶碱组每日给药量为0.02 g/kg,蒸馏水稀释,按照每日10 mL/kg的药量进行灌胃。连续给药40 d。
2.2 标本采集 实验第61天取材。最后一次给药后24 h,于大鼠腹腔注射1%的戊巴比妥钠50 mg/kg,使其进入麻醉状态,腹主动脉取血,4 ℃保存;结扎右肺肺门,分离右肺放入冻存管,液氮保存;夹取心脏,于右心室输注生理盐水,夹破左心耳,肺组织逐渐变白后,改为4%多聚甲醛输注灌流,分离左肺,放入4%多聚甲醛固定,48 h后脱水、透明、浸蜡、包埋,制成石蜡组织备用。
2.3 观察指标与检测方法
2.3.1 苏木精-伊红(hematoxylin-eosin, HE)染色观察肺组织的形态变化 将包埋好的石蜡组织切成3 μm切片,经烤片、脱蜡、水化后,依次进行苏木素染色、分化液分化、返蓝液返蓝、伊红染色、脱水、透明、封片,光学显微镜下观察肺组织气道及肺泡形态结构、炎症细胞浸润等。
2.3.2 Masson染色观察气道中胶原纤维沉积程度 将组织切片、烤片、脱蜡、水化后, Weigert铁苏木素染色,酸性乙醇分化液分化,Masson蓝化液返蓝,自来水、蒸馏水水洗,丽春红染色,弱酸工作液、磷钼酸溶液、弱酸工作液依次水洗,苯胺兰染色液染色,弱酸工作液水洗,脱水,透明,封片,显微镜下观察。使用Image-Pro Plus 6.0软件计算胶原纤维与气道的面积,以胶原纤维面积与气道面积之比代表胶原沉积程度。
2.3.3 免疫组织化学染色观察肺组织中TGF-β1、NE、α1-AT、MMP-9、TIMP-1表达水平 将组织切片、烤片、脱蜡、水化,95 ℃ 乙二胺四乙酸(ethylene diamine tetraacetic acid,EDTA)抗原修复液修复,磷酸盐缓冲液(phosphate buffered saline ,PBS)水洗,3%过氧化氢封闭,PBS水洗,山羊血清封闭,一抗(TGF-β1、NE、α1-AT、MMP-9、TIMP-1的比例分别为1∶250、1∶1 000、1∶1 000、1∶500、1∶500)孵育,PBS水洗,二抗室温孵育,PBS水洗,二氨基联苯胺(diaminobezidin,DAB)显色,自来水水洗,复染,脱水、透明、封片,显微镜下观察。
2.3.4 Western blot法检测肺组织TGF-β1、Smad2/3、Smad4、Smad7、NE、α1-AT、MMP-9、TIMP-1表达水平 取30 mg大鼠肺组织,加入RIPA蛋白酶抑制剂混合液,冰上研磨,4 ℃离心机离心,取上清,BCA法测定蛋白浓度,按比例稀释蛋白样本,95 ℃变性,配置十二烷基硫酸钠-聚丙烯酰胺凝胶电泳(sodium dodecyl sulfate-polyacrylamide gelelectrophoresis,SDS-PAGE)凝胶,按顺序上样10 μL蛋白样品,90 V电泳90 min,200 mA电转印膜90 min左右,5% 脱脂奶粉/TBST缓冲盐溶液(non-fat dry milk/Tris buffered saline tween,NFDM/TBST)封闭1 h,根据目的蛋白分子量大小依序裁减转印膜,一抗(TGF-β1、Smad2/3、Smad4、Smad7、NE、α1-AT、MMP-9、TIMP-1比例分别为1∶500、1∶5 000、1∶1 000、1∶1 000、1∶2 000、1∶1 000、1∶1 000、1∶1 000)孵育,TBST洗膜,二抗室温孵育1 h,TBST洗膜,增强型化学(enhanced chemiluminescence,ECL)超敏发光液浸润,凝胶成像系统曝光、拍照。使用Image J图像分析软件分析图像的平均光密度,目的条带光密度值/内参条带光密度值为目的蛋白的表达量。
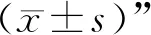
3 结果
3.1 4组大鼠气道和肺组织形态变化比较 正常对照组大鼠气道上皮结构完整,纤毛少量粘连、无脱落,气道平滑肌薄而均匀,无炎症细胞浸润,无腺体增生,肺泡结构完整,肺泡间隔均匀,无增厚,无肺泡融合。与正常对照组比较,模型组大鼠气道上皮增厚,柱状上皮细胞肿胀肥厚,纤毛粘连、倒伏、脱落,气道平滑肌增厚,部分平滑肌被炎症细胞破坏,黏膜下层炎症细胞及红细胞浸润,肺泡结构破坏,肺泡壁断裂,肺泡塌陷、融合,肺泡间隔增厚,大量炎症细胞及红细胞浸润。与模型组比较,补肺活血组与茶碱组气道上皮完整,柱状上皮排列规则,纤毛粘连、倒伏、脱落减轻,肺泡相对完整,肺泡壁变薄,肺泡间隔变小,肺泡融合减少,炎症细胞及红细胞浸润减轻。见图1。

图1 4组大鼠气道和肺组织病理变化比较(HE染色,10×40倍,标尺示100 μm)
3.2 4组大鼠气道胶原纤维沉积情况比较 对肺组织切片进行Masson染色,胶原纤维着蓝色,肌纤维、细胞浆、红细胞着红色。正常对照组气道上皮与黏膜下层之间可见少量蓝色胶原纤维、薄而均匀的肌纤维。与正常对照组比较,模型组可见大量蓝色胶原纤维,着色明显加深,部分红色平滑肌被炎症细胞破坏。与模型组比较,补肺活血组与茶碱组蓝色胶原纤维明显减少,红色平滑肌薄而均匀。与正常对照组比较,模型组胶原沉积明显增加;与模型组比较,补肺活血组与茶碱组胶原沉积明显下降。见图2、表1。
表1 4组大鼠气道中胶原纤维沉积程度比较

注:A.正常对照组;B.模型组;C.补肺活血组;D.茶碱组
3.3 4组大鼠肺组织TGF-β1、NE、α1-AT、MMP-9、TIMP-1表达水平比较 免疫组织化学染色结果显示,TGF-β1、NE、α1-AT阳性产物在气道上皮及肺间质表达显著,分布在细胞浆,呈棕黄色;MMP-9、TIMP-1阳性产物在肺间质巨噬细胞的胞浆表达显著,呈棕黄色。与正常对照组比较,模型组TGF-β1、NE、α1-AT、MMP-9、TIMP-1阳性表达显著增多;与模型组比较,补肺活血组与茶碱组TGF-β1、NE、α1-AT、MMP-9、TIMP-1阳性表达明显减少。见图3。

图3 4组大鼠肺组织TIMP-1、NE、α1-AT、MMP-9、TIMP-1表达水平比较(免疫组织化学染色,10×40倍,标尺示100 μm)
3.4 4组大鼠肺组织TGF-β1、Smad2/3、Smad4、Smad7、NE、α1-AT、MMP-9、TIMP-1表达水平比较 采用Western blot方法,以TGF-β1/GAPDH、Smad2/3/GAPDH、Smad4/GAPDH、Smad7/GAPDH作为TGF-β1/Smads信号通路相关量化指标,以NE/β-actin、α1-AT/GAPDH、MMP-9/GAPDH、TIMP-1/β-actin作为蛋白酶与抗蛋白酶系统相关量化指标。与正常对照组比较,模型组TGF-β1、Smad2/3、Smad4、NE、α1-AT、MMP-9表达水平显著升高(P<0.05),Smad7表达水平显著降低(P<0.05);TIMP-1表达水平呈升高趋势,但差异无统计学意义(P>0.05)。与模型组比较,补肺活血组与茶碱组TGF-β1、Smad2/3、Smad4、NE、α1-AT、MMP-9表达水平显著降低(P<0.05),Smad7表达水平显著升高(P<0.05);TIMP-1表达水平呈降低趋势,但差异无统计学意义(P>0.05)。两组相关蛋白表达水平比较,差异均无统计学意义(P>0.05)。见图4、表2。

表2 各组大鼠肺组织气道重塑相关蛋白表达水平比较

图4 Western blot法检测肺组织TGF-β1/Smad信号通路及蛋白酶与抗蛋白酶相关蛋白表达水平
4 讨论
COPD气道重塑主要发生在直径小于2 mm的支气管和细支气管。其重要病理表现包括气道黏膜上皮细胞增生肥厚、鳞状细胞化生、杯状细胞增生、纤毛异常、细胞外基质沉积、基底膜增厚、黏液腺增生、气道平滑肌增生肥大、气道壁增厚、血管壁增厚,肺实质可见肺泡壁破坏、肺泡腔扩大、肺泡融合、呼吸性细支气管破坏,小叶中央型肺气肿形成等[7-8]。课题组前期研究使用香烟烟雾暴露复合气道内LPS滴注的联合复制模型方式,经肺功能测定及病理观察,证实该方法复制的COPD大鼠模型符合人类COPD病理生理改变[9-10]。本研究采用课题组既往模型复制方式,通过病理染色发现,模型组大鼠肺组织病理表现符合COPD气道重塑病理改变。
在香烟烟雾及其他有害物刺激下,TGF-β1由气道上皮细胞、肺泡巨噬细胞、平滑肌细胞、成纤维细胞等合成、释放,进而激活TGF-β1/Smads信号通路,调节细胞增殖与分化、组织损伤与修复[11]。TGF-β1与Ⅱ型受体(TβRⅡ)结合,促进Ⅰ型受体(TβRⅠ)磷酸化及活化,进而活化、磷酸化下游Smad2、Smad3蛋白,再与Smad4结合形成Smad2/3/4蛋白复合物,进入细胞核。复合物在核内通过转录因子作用,参与靶基因转录调控。Smad7可通过竞争性地与活化的TβR结合,阻断Smad2活化、磷酸化,逆向调控TGF-β1信号。此外,在香烟烟雾刺激下,肺内的炎症细胞活化、聚集,诱导NE、基质金属蛋白酶释放[12-13],同时,α1-AT、TIMP-1等蛋白酶抑制剂分泌,抑制蛋白酶水解,促进组织重塑。当蛋白酶抑制剂无法抵制蛋白酶水解时,细胞外基质过度水解,肺泡结构破坏,肺泡间隔扩大,肺泡消融,肺气肿形成[14]。研究[15-16]表明,NE与α1-AT、MMP-9与TIMP-1导致的蛋白酶与抗蛋白酶失衡,是调控COPD模型大鼠气道重塑的重要机制。本研究发现,COPD模型组大鼠肺组织TGF-β1、Smad2/3、Smad4、NE、α1-AT、MMP-9、TIMP-1蛋白表达水平升高,Smad7表达水平降低,表明香烟烟雾通过激活TGF-β1/Smads信号通路,诱导NE与α1-AT、MMP-9与TIMP-1失衡,从而导致COPD气道重塑。
COPD属于中医“肺胀”范畴[17],病位首先在肺,日久延及脾肾。肺主气,司呼吸;脾主运化,主统血;肾主水,主纳气。肺脾肾三脏亏虚,则气血运行失常。“气不行则血停”,“血不利则为水”,气血运行障碍,则津液代谢失常。COPD以肺脾肾脏亏虚为本,以气滞、痰浊、血瘀为标,痰瘀互结、闭郁肺络为疾病难愈的关键[18-19]。补肺活血胶囊由黄芪、补骨脂、赤芍3味中药组成。其中,黄芪补脾肺气、固表;补骨脂补脾固肾,脾为肺之母,肾为肺之子,脾肾得固,则肺气充盛,宣降有权,肾气充实,摄纳、蒸化复常;赤芍活血祛瘀,行血中之滞,促进血脉通调。三药配伍,标本兼顾,共奏补肺健脾固肾、益气活血、扶正祛邪之功[20]。补肺活血胶囊通过调节肺脾肾三脏功能,促进气血运行,改善津液代谢,恢复气机升降,脏虚得补、痰瘀得化、宣降复常,疾病乃愈。研究结果显示,与模型组比较,补肺活血胶囊能够抑制气道胶原沉积,改善COPD模型大鼠气道重塑,其作用可能是通过调节TGF-β1/Smads信号通路相关蛋白表达水平及调节蛋白酶与抗蛋白酶平衡实现的。
