正常婴儿不同屈髋体位下Graf法髋关节超声波检查测量指标的变化及意义
2022-02-23孙恺
孙 恺
(苏州市昆山宗仁卿纪念医院,江苏 苏州 215300)
Graf法髋关节超声波检查在发育性髋关节异常诊断中应用广泛,具有无射线损伤以及良好显示能力的特点[1]。Graf法髋关节超声波检查是在不同屈髋体位下通过测量基线与骨顶线以及软骨顶线之间的角度关系来衡量骨性髋臼、关节软骨以及盂唇发育情况[2]。但患者多是幼儿且骨组织发育情况不一,在进行超声检查时对测量其α角以及β角会出现一定偏差,目前对于正常婴儿的髋关节检查指标与髋关节各处发育的关系并无明确说明。本次研究选择我院130例正常婴儿行Graf法髋关节超声波检查,观察不同屈髋体位下的α角与β角,现报告如下。
1 资料与方法
1.1一般资料:选取我院2017年1月~2020年8月期间的130例正常婴儿入组研究,其中男78例,女52例,出生时间0~3个月,出生0~1.4个月婴儿共68例,其中男49例,女19例;出生1.5~3个月婴儿共62例,其中男29例,女33例。本次研究经过我院医学伦理委员会同意。
纳入标准:①出生3个月以内的正常婴儿;②同意进行Graf法髋关节超声波检查;③婴儿家属签署知情同意书。
排除标准:①年龄大于3个月以上人群;②具有髋关节畸形;③活动障碍婴儿;④无法配合检查婴儿。
1.2方法:对入组的130例正常婴儿进行Graf法髋关节超声波检查,并分别进行微屈髋、半屈髋以及屈髋三种不同屈髋体位的α角和β角的测量和数据变化对比(5°~10°为微屈髋、40°~50°为半屈髋、85°~90°为屈髋)。
1.2.1体位测量:让婴儿侧卧于凹槽记忆海绵垫上,由金属连杆装置固定5~7.5 MHz探头后由检查者手持探头在婴儿髋部处平移探头获得髋关节切面信息,再进行微屈髋、半屈髋、屈髋三种不同屈髋体位下进行超声波获取信息,得到基线与骨顶线(髋骨下缘点与骨性髋臼外侧缘切线)相交的α角,基线(平直的髋骨)与软骨顶线(盂唇与骨性髋臼外侧缘的连线)相交的β角。
1.2.2超声图像获取:超声检查会因为截取平面的区别造成角度测量的偏移,所以在髋关节超声检查过程中对于标准切面的获取极为重要。髋骨下缘点、髋骨平面和盂唇,其中髋骨下缘点是最高回声,是超声中央平面确定的最重要标志,检测中髋臼窝内髋骨最低处、髋骨平面和髋臼盂唇的信息需清晰完整。
1.3观察指标
1.3.1三种不同屈髋体位下α角和β角的变化情况:按照5°~10°为微屈髋、40°~50°为半屈髋、85°~9°为屈髋分为三种不同屈髋体位。超声检查时对不同屈髋体位时髋骨下缘点与骨性髋臼外侧缘的切线形成的α角和盂唇与骨性髋臼外侧缘的连线形成的β角的角度进行记录。
1.3.2不同年龄段婴儿的β角变化情况:将130例婴儿根据出生时间分为0~1.4个月、1.5~3个月两组,比较不同月龄婴儿三种不同屈髋体位下的α角与β角变化。

2 结果
2.1不同屈髋体位下α角:微屈髋、半屈髋、屈髋三种不同屈髋体位下α角度变化很小,差异无统计学意义(P>0.05),且左、右两边髋关节的α角始终接近,差异无统计学意义(P>0.05)。见表1。
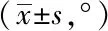
表1 不同屈髋体位下α角
2.2不同屈髋体位下β角:微屈髋、半屈髋、屈髋三种不同屈髋体位下的β角差异有统计学意义(P<0.05),具体表现为屈髋角度越大,β角变化越大。左、右两边髋关节的β角始终相当,差异无统计学意义(P>0.05)。见表2。
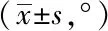
表2 不同屈髋体位下β角
2.3不同月龄婴儿不同屈髋体位下α角:0~1.4个月与1.5~3个月的婴儿三种不同屈髋体位下的α角的差异均无统计学意义(P>0.05)。左、右两边髋关节的β角始终相当,差异无统计学意义(P>0.05)。见表3。
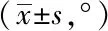
表3 不同年龄段婴儿不同屈髋体位下α角
2.4不同月龄婴儿不同屈髋体位下β角:1.5~3个月婴儿三种屈髋体位下的β角均显著高于0~1.4个月婴儿,差异有统计学意义(P<0.05)。左、右两边髋关节的β角始终相当,差异无统计学意义(P>0.05)。见表4。
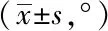
表4 不同年龄段婴儿不同屈髋体位下β角
3 讨论
Graf法髋关节超声波检查是根据超声波穿透婴儿髋关节在软骨面产生的强弱回音,以及髋臼与肱骨头关系来判断髋关节正常与否的方式,是一种实时动态的检查方法。可以在检查的时候观察髋臼的位置和状态以及肱骨头和髋臼的关系,及时作出诊断,该方法因其具有无辐射损伤、操作简单、可重复观察的独特优势在婴儿髋关节诊断和治疗中广泛运用,已成为婴儿髋关节诊断的主要方式和标准[3]。正常婴儿在后期依旧会出现髋关节发育问题,婴儿生长发育过程中髋关节的发育需要密切关注,以便进行有效预防以及早期的治疗。超声波检查结果的准确性也受到很多因素的干扰,在信息采集过程中容易出现偏差从而造成诊断结果的准确性,因而对于标准图像信息的采集以及图像测量需要细致、严格。
本研究对130例婴儿进行髋关节超声波检查,测量了微屈髋、半屈髋、屈髋三种体位下的α角与β角,结果显示,不同屈髋体位下的α角较为接近,且在不同月龄的婴儿种也未表现出明显差异,而β角在三种不同屈髋体位下均存在显著差异。且不同月龄婴儿的β角也有所不同,1.5~3.0个月婴儿不同屈髋体位下的β角均较0~1.4个月婴儿相对更高,提示在早期婴儿髋关节的筛查中,β角的数据比α角数据更具价值。此外,左、右两侧β角始终较为接近,提示两侧髋关节发育一般比较同步,实际检测过程中检查一侧髋关节即可,结果具有一致性和稳定性,是评价髋臼发育的可靠指标。Graf法在标准图像采集上要求较高,首先要对髋关节超声时的回声点进行剖析,其次超声中央平面必须清晰看到髋臼窝的最低处、髋骨平面和髋臼盂唇,再测量基线、骨顶线,得到α角、β角。其中α角用来评价骨性髋臼窝发育,α角越大,骨性髋臼窝越深,肱骨头越不容易脱出;β角是用来评价髋臼软骨发育的指标,其结果主要由盂唇的位置确定[4]。但是因为不同测量方法以及检测人员经验的不同也容易造成结果的不准确性,因此只有经过多种不同方法的测量才能使检查结果更具准确性,需引起临床重视。另外,β角因测量手法和体位、角度选择的模糊差异可能导致测量结果出现差异,多种测量方式可以提高测量数据准确性和一致性,更有利于诊断的评估。有研究发现,髋关节骨顶骨头覆盖率越高,则β角越小[5]。另外盂唇位置变化也会对β角产生影响。随髋关节发育,髋关节囊和盂唇逐渐趋于稳定,制约肱骨头发生移位。故可通过检测β角评价髋关节发育情况,可为临床治疗提供参考。
综上所述,α角可以作为测量的主要指标,具有稳定性和可靠性,而β角测量会因为检查人员以及体位变化而导致参数变化,具有不可预见性影响因素而导致结果的变化,在髋关节评估诊断中的作用有待进一步探究。
