新型冠状病毒肺炎患者外周血淋巴细胞亚群变化的临床意义
2022-02-19石峰郭竹英郭海艳
石峰,郭竹英,郭海艳
(上海交通大学医学院附属第九人民医院检验科,上海 201900)
新型冠状病毒(以下简称新冠)肺炎给全球卫生和医疗系统造成巨大冲击,已成为全世界重大的公共事件之一[1]。该病毒变异为奥密克戎毒株后,传染性更强、传播速度更快、传播范围更广,且经常发生隐匿性传播。新冠肺炎患者的临床表现存在较大的个体差异,根据我国第九版新冠肺炎诊疗方案,其可分为轻型、普通型、重型及危重型[2]。轻型患者临床症状轻微,影像学无肺炎表现。重型患者可出现肺炎、心肌炎和肝肾损伤等症状,部分患者出现心力衰竭、多器官衰竭、感染性休克,甚至死亡[3]。目前已有大量的研究证实,新冠病毒除了作用于主要靶器官肺脏外,还可累及免疫系统尤其是淋巴细胞,而机体免疫系统功能状况是决定新冠肺炎患者病情发展和预后的重要因素[4-5]。机体免疫功能与年龄、接种疫苗以及既往基础疾病史等均相关,检测淋巴细胞亚群的改变来评估新冠肺炎患者病情及免疫状态,以便行早期干预,对有效诊治、降低死亡率显得尤为重要[6]。目前关于新冠肺炎患者淋巴细胞亚群改变已有一些报道,但关于淋巴细胞亚群在不同临床特征(临床分型、疫苗接种史及合并疾病史)的患者中如何变化的相关报道较少。因此,本研究旨在分析新冠肺炎患者症状轻重、疫苗接种情况以及合并基础疾病对外周血中淋巴细胞亚群的影响,为新冠肺炎的诊治提供一定的理论基础。
对象与方法
一、对象
2022 年4 月25 日至6 月5 日期间,收集上海交通大学医学院附属第九人民医院收治的244 例新冠肺炎患者的临床资料,并进行回顾性研究。轻型组181例,平均年龄为(68.9±16.1)岁;普通型组40例,平均年龄为(79.8±12.1)岁;重型组23例,平均年龄为(89.6±8.8)岁。未接种疫苗者为152例,平均年龄为(78.8±14.8)岁;接种疫苗者为92例,平均年龄为(63.0±14.5)岁。无基础疾病者48例,平均年龄为(62.9±18.5)岁;合并高血压/糖尿病者68例,平均年龄为(72.8±12.9)岁。余128 例患者伴有包括冠心病、肝硬化、脑梗等基础疾病,但本研究仅观察其中合并高血压/糖尿病的患者。患者按不同情况分组后,一般资料中除年龄外,组间差异无统计学意义,具有可比性。所有患者均对本研究知情同意,患者转归情况未能进行随访,本研究经我院伦理委员会批准。
诊断和分型依据国家卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第九版)》,新冠肺炎感染患者确诊标准依据流行病学史、临床表现及相应实验室检查,具体疾病分型如下。①轻型,临床症状轻微,影像学未见肺炎表现;②普通型,具有发热、呼吸道等症状,影像学可见肺炎表现;③重型,出现气促,呼吸≥30 次/min,静息状态下吸空气时指氧饱和度≤93%,动脉血氧分压/吸氧浓度≤300 mmHg,临床症状进行性加重,肺部影像学显示24~48 h 内病灶明显进展>50%者[2]。
二、方法
采用EDTA 抗凝管采集新冠肺炎患者住院第2 天(治疗前)清晨的静脉血2 mL 备用。采用BD 公司淋巴细胞亚群检测试剂(流式细胞仪法-6 色)、溶血素、BD Trucount TM 绝对计数管,严格按照使用说明书对样本进行处理,利用BD FACS Canto TMⅡ流式细胞仪进行各淋巴细胞亚群[CD3+T 淋巴细胞、CD3+CD4+T淋巴细胞、CD3+CD8+T淋巴细胞、CD16+CD56+自然杀伤(natural kill,NK)细胞以及CD19+B 淋巴细胞]绝对计数及百分比分析。每次实验前用BD 公司提供的微球校准仪器,定期做仪器外部质控,均在控。
三、统计学分析
采用SPSS 20.0 软件进行统计学分析,所有计量资料中,两样本均数的比较采用双尾Student′s t test检验,3 组及以上均数的比较采用one way ANOVA并利用Bonferroni t test 检验,P<0.05 为差异具有统计学意义。
结果
一、不同临床分型患者外周血淋巴细胞亚群的比较
如图1 所示,重型组较轻型组患者CD3+T(277.7 个/μL 比937.5 个/μL)、CD3+CD4+T(170.7 个/μL比567.0 个/μL)、CD3+CD8+T(101.7 个/μL 比312.3 个/μL)、CD19+B(76.9 个/μL 比195.1 个/μL)淋巴细胞绝对值下降(P<0.05),CD3+T 淋巴细胞占比下降(58.0%比66.0%,P<0.05);重型组患者较普通型组CD3+T(277.7 个/μL 比895.7 个/μL)、CD3+CD4+T(170.7 个/μL 比542.6 个/μL)、CD3+CD8+T(101.7 个/μL 比301.8 个/μL)、CD19+B(76.9 个/μL比147.3 个/μL)淋巴细胞绝对值下降(P<0.05),CD3+T 淋巴细胞占比下降(58.0%比68.6%,P<0.05)。轻型与普通型组间患者淋巴细胞亚群绝对值及百分比差异均无统计学意义(P>0.05)。

图1 不同临床分型新冠肺炎患者的外周血淋巴细胞亚群比较
二、接种新冠疫苗患者外周血淋巴细胞亚群变化
如图2 所示,未接种疫苗者较接种者的CD3+T(858.2 个/μL 比 1 061.0 个/μL)、CD3+CD4+T(514.4 个/μL 比645.1 个/μL)、CD19+B(151.7 个/μL比249.6 个/μL)淋巴细胞绝对值下降(P<0.05),CD19+B 淋巴细胞占比下降(11.7%比15.4%,P<0.05)。2 组间其余指标(CD3+CD8+T、CD16+CD56+NK绝对值及CD3+T、CD3+CD4+T、CD3+CD8+T、CD16+CD56+NK 百分比)差异均无统计学意义(P>0.05)。
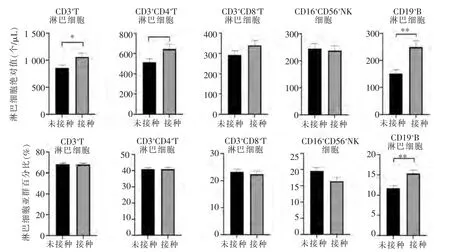
图2 接种新冠疫苗患者外周血淋巴细胞亚群的表现
三、轻型及普通型患者合并基础疾病者外周血淋巴细胞亚群的变化
进一步探讨轻型及普通型患者合并基础疾病条件下患者外周血淋巴细胞亚群的变化,结果发现,与无基础疾病组相比,合并高血压/糖尿病患者的CD3+T(891.4 个/μL 比1 063.0 个/μL)、CD3+CD4+T(540.3 个/μL 比637.7 个/μL)、CD3+CD8+T(299.5 个/μL 比353.3 个/μL)、CD19+B(154 个/μL 比253.7 个/μL)淋巴细胞绝对值下降(P<0.05),CD19+B 淋巴细胞占比下降(11.8%比14.1%,P<0.05)。上述结果表明,新冠肺炎患者合并高血压/糖尿病时,参与细胞免疫的部分T 淋巴细胞亚群以及参与体液免疫的CD19+B 淋巴细胞均出现一定程度下调。
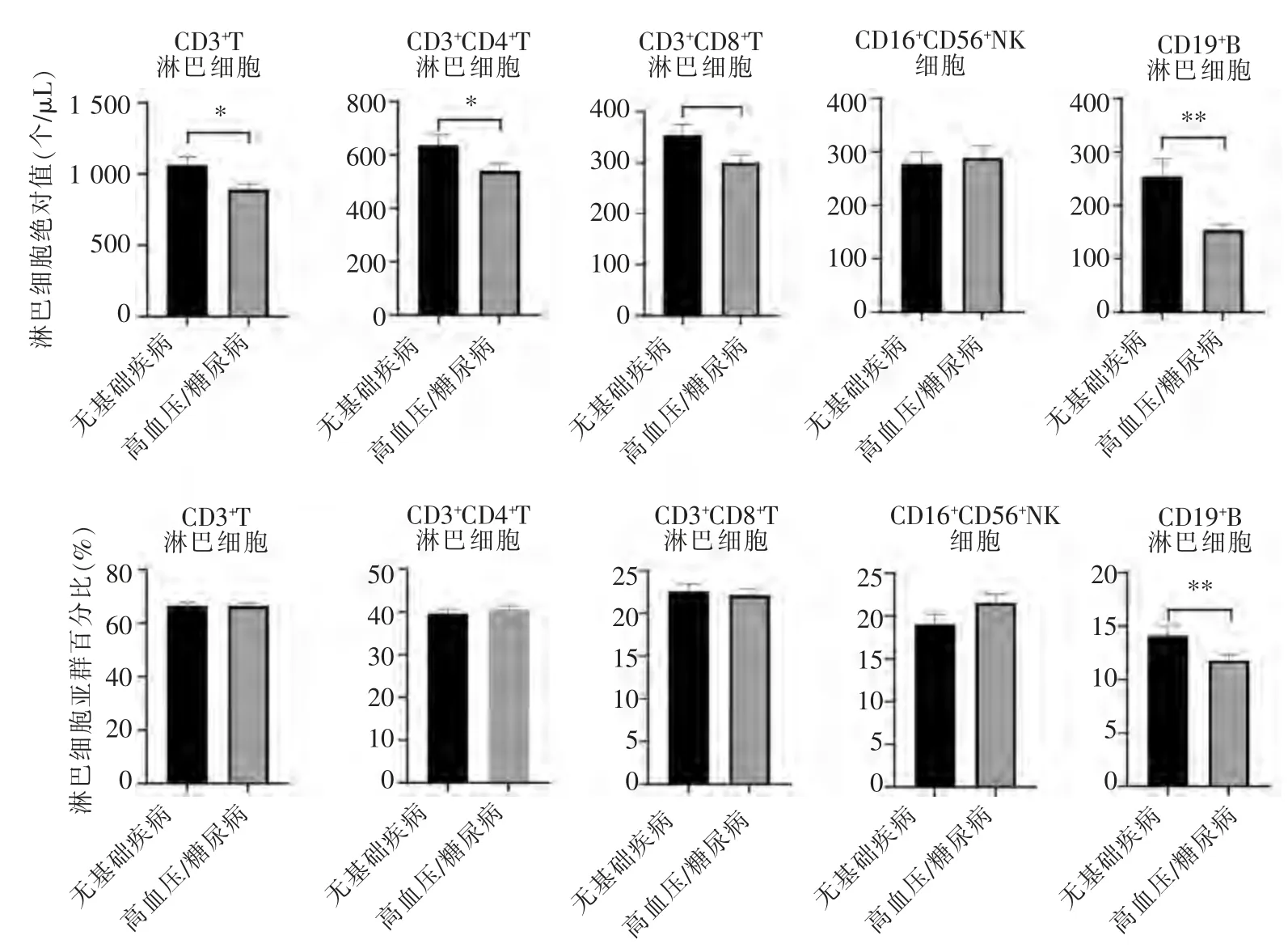
图3 轻型及普通型患者合并基础疾病患者外周血淋巴细胞亚群的变化
讨论
新冠肺炎是一种由β 属冠状病毒引起的严重急性呼吸道传染性疾病,该病初期传染性强,病死率高,对人们的生命健康构成严重威胁,多数病例外周血白细胞总数正常或降低,可见淋巴细胞计数减少,严重者可见外周血淋巴细胞进行性下降[6]。在新冠肺炎的潜伏期和非严重阶段,需要特异的适应性免疫反应来控制病毒增殖,消除病毒,防止疾病进展。随着病程进展,在某些患者中,细胞因子释放综合征会促进病情恶化和器官损伤[7]。因此,机体免疫系统在应对新冠肺炎感染和临床并发症的发病机制中起着至关重要的作用[8],而在保护机体免疫功能方面,淋巴细胞及其亚群起到了关键作用[9]。其中,T 淋巴细胞作为人体免疫细胞可直接杀伤、清除病毒,不同的T 淋巴细胞亚群承担不同的功能,参与多种疾病的辅助诊断,根据其功能的不同分为CD3+、CD4+、CD8+等细胞亚群。CD3+是T 淋巴细胞共同的表面标志,CD4+T 淋巴细胞可协助细胞和体液的免疫功能,在免疫应答中具有枢纽作用,体现机体免疫状态,在对抗细胞内感染时起作用。CD8+T 淋巴细胞在活化后分化为细胞毒性T 细胞,从而杀伤被病原体寄生的细胞。CD19+B 淋巴细胞对抗病毒的机制是活化后产生抗体来介导体液免疫[10]。淋巴细胞亚群的变化可在一定程度上反映出机体的免疫功能变化情况,是作为疾病诊断和预后的重要参考依据[11]。
一、新冠肺炎不同临床分型与患者外周血淋巴细胞亚群改变的相关性
随着对新冠肺炎认识的深入及疫苗的推广应用,目前的患者整体疾病分型以轻型及普通型为主,重型患者相对较少。本研究首先比较了不同症状患者外周血淋巴细胞亚群水平的改变,结果发现,随着新冠肺炎病情的加重,患者的部分淋巴细胞亚群有明显下降趋势,尤其是重型感染者的下降幅度最大,说明机体在应对新冠肺炎感染时,患者免疫系统受到明显影响,而淋巴细胞亚群在其中起到了关键作用,提示可根据其改变程度来评估患者免疫系统的损伤情况以及疾病的严重程度,外周血淋巴细胞亚群水平的下降可能提示患者预后不良,提醒临床医师应在患者早期感染时应加强患者免疫力[12-13]。
二、接种新冠疫苗对外周血淋巴细胞亚群的影响
接种疫苗是目前预防新冠感染和减轻新冠肺炎相关症状的有效手段[14]。国内目前多采用灭活病毒疫苗,该疫苗进入体内后,一些灭活病毒会被抗原呈递细胞吞噬,并在其细胞表面呈递病毒的一部分,从而激活辅助T 淋巴细胞(如CD3+CD4+T 淋巴细胞),辅助T 细胞随后引发B 淋巴细胞(如CD19+B 淋巴细胞)产生阻断病毒感染的抗体,同时标记待消灭的病毒,细胞毒性T 细胞(如CD3+CD8+T 淋巴细胞)进而识别并消灭被病毒感染的细胞[15]。本研究结果也同样表明,接种新冠疫苗后,部分T 淋巴细胞以及B 淋巴细胞均呈现不同程度的上调,促进机体对新冠病毒的免疫调节,在抵御病毒感染中发挥了重要作用。
三、新冠肺炎轻症及普通型患者合并基础疾病对外周血淋巴细胞亚群的影响
新冠肺炎患者常患有高血压、冠心病及糖尿病等,合并这些慢性疾病的患者转重率高、病死率高,但其发病机制及生理病理学机制尚不明确[16-17]。值得注意的是,临床新冠肺炎重型患者中通常合并高血压/糖尿病等基础疾病。因此,本研究主要探讨轻型及普通型患者合并高血压及糖尿病后外周血淋巴细胞亚群水平的改变。
目前的研究证实,高血压患者所服用的血管紧张素转换酶抑制剂类的降压药,会促进血管紧张素转化酶Ⅱ的表达,进而增加感染新冠病毒的概率。但目前对于血管紧张素转化酶Ⅱ与新冠肺炎病情进展间的关系,尚存在一定的争议[18]。
合并糖尿病可能也是影响新冠肺炎患者淋巴细胞亚群变化的重要原因之一,1 型糖尿病中CD8+T 淋巴细胞能够通过分泌穿孔素、Fas-FasL 相互作用等途径促进胰岛β 细胞的死亡[19]。B 淋巴细胞可产生自身抗体形成免疫复合物,将抗原递呈给抗原特异性T 细胞,从而产生原发性自身反应性T 细胞反应。2 型糖尿病患者发病时也常伴有T 淋巴细胞的改变,与T 淋巴细胞过度活化及炎症信号通路激活关系密切[20-21]。
本研究的数据同样显示,合并高血压或糖尿病的新冠肺炎患者中,参与细胞免疫的部分T 淋巴细胞亚群以及参与体液免疫的CD19+B 淋巴细胞均出现一定程度的下调,不利于患者免疫功能的发挥[22-23]。由于本研究病例均为特殊情况下的新冠肺炎患者,且普通型和重型病例数相对较少,使研究存在一些缺陷,但也能明显看到新冠肺炎患者合并高血压或者糖尿病时,更容易引起机体淋巴细胞的改变,导致病情危重,预后较差。
综上所述,本研究主要对新冠肺炎患者外周血淋巴细胞亚群百分比及细胞绝对计数改变与其临床特征间的关系进行探讨,明确了症状轻重、疫苗接种情况及合并高血压或糖尿病等基础疾病对新冠肺炎患者外周血淋巴细胞亚群的影响,提示动态监测患者的淋巴细胞亚群变化有助于判断患者免疫功能状态及疾病转归,同时也可动态指导免疫调节剂的应用,为临床新冠肺炎患者的诊治及疾病预后评估提供重要参考依据。
