前列腺组织学炎症分级对前列腺良性疾病及前列腺癌患者血清PSA的影响
2022-02-18冉俊武王伟蓝中凯杨立陈翔韦瑶
冉俊武,王伟,蓝中凯,杨立,陈翔,韦瑶
(1.广西医科大学附属柳州市人民医院泌尿外科,广西 柳州 545000;2.广西医科大学附属柳州市人民医院超声科,广西柳州 545000;3.广西医科大学附属柳州市人民医院病理科,广西 柳州 545000;4.柳州市妇幼保健院,广西 柳州 545000)
前列腺癌(PCA)和良性前列腺增生(BPH)是与血清前列腺特异性抗原(PSA)水平升高的年龄相关性疾病。而前列腺炎和其他一些前列腺疾病也会导致血清PSA 水平升高。相比直肠指诊(DRE)或经直肠超声(TURS),血清PSA 检测能更好地预测早期前列腺癌,但目前研究认为PSA是前列腺特异性而非前列腺肿瘤特异性的标记物[1-2]。近年来,PSA已成为早期发现前列腺癌最重要、应用最广泛的血清标记物。当血清PSA>4 ng/ml时,常行前列腺穿刺活检,有较多患者穿刺病理结果为良性病变,且后期可能会反复接受穿刺,严重影响患者的身体及心理健康。本研究依据2001 年由北美慢性前列腺炎协作研究网(CPCRN)和国际前列腺合作网(IPCN)制定的慢性前列腺炎组织学分类系统[3],炎症部位增加血管周围的组织学变化,回顾性分析2018年1月至2020年2月柳州市人民医院泌尿外科DRE正常、PSA>4 ng/ml患者前列腺穿刺活检标本中前列腺组织学炎症分级与PCA、前列腺良性疾病(BPD)患者血清PSA之间的关系,现报道如下。
1 资料与方法
1.1 临床资料 选取2018 年1 月至2020 年2 月柳州市人民医院泌尿外科住院或门诊收治的86 例前列腺疾病患者的组织标本,进行组织病理学分析。收集患者的病理资料,包括年龄、DRE、TRUS、fPSA、tPSA、f/tPSA 等。其中年龄 51~88 岁,平均(68.38±8.22)岁。病理诊断:PCA 31 例作为前列腺癌组;前列腺上皮内瘤(PIN)2例,BPH 53例,将PIN和BPH归为前列腺良性疾病组,共55例。
1.2 纳入及排除标准 纳入标准:既往均无前列腺癌和穿刺活检史;因PSA异常升高(tPSA>4 ng/ml)入院行前列腺穿刺活检。排除标准:急性炎症性疾病;DRE 明确有前列腺结节;明确诊断前列腺癌患者及有前列腺穿刺活检史;有盆腔放疗史;病理切片缺失;急性感染性疾病及其他部位肿瘤的患者。
1.3 主要试剂及仪器 罗氏前列腺特异性抗原测定试剂盒(德国);湖北康强TKD-BMC 石蜡包埋机(带冻台)购自中山大学达安基因股份有限公司;尼康80I 生物显微镜(广州邦弘医疗器械有限公司);JVCTK-G1481EWBC摄像机(柳州市科拓电子有限公司);HD-33OB生物组织学摊片烤片机(南宁铠宏医疗器械有限公司);Shandon ExceLsior ES 组织学脱水机(柳州裕创医疗器械有限公司)。
1.4 前列腺组织炎症分级 利用经直肠超声测定前列腺各径线,计算前列腺总体积(TPV)=0.52×前后径(cm)×左右径(cm)×上下径(cm)。利用西门子彩色多普勒超声诊断系统和巴德自动活检枪及一次性18G 穿刺针进行经直肠超声引导前列腺穿刺活检。活检过程采用12 点系统活检,分别在左、右叶前列腺行6点穿刺,对于存在可疑的病灶进行加穿1~3针,穿刺获取标本送病理检查。
对患者B 超引导下前列腺穿刺炎症标本,采用在由CPCRN 和IPCN 制定的慢性前列腺炎组织学学分类系统的基础上解剖位置增加血管周围的组织学变化,见表1,由不了解临床资料的病理科医师回顾性盲法阅读炎症切片。
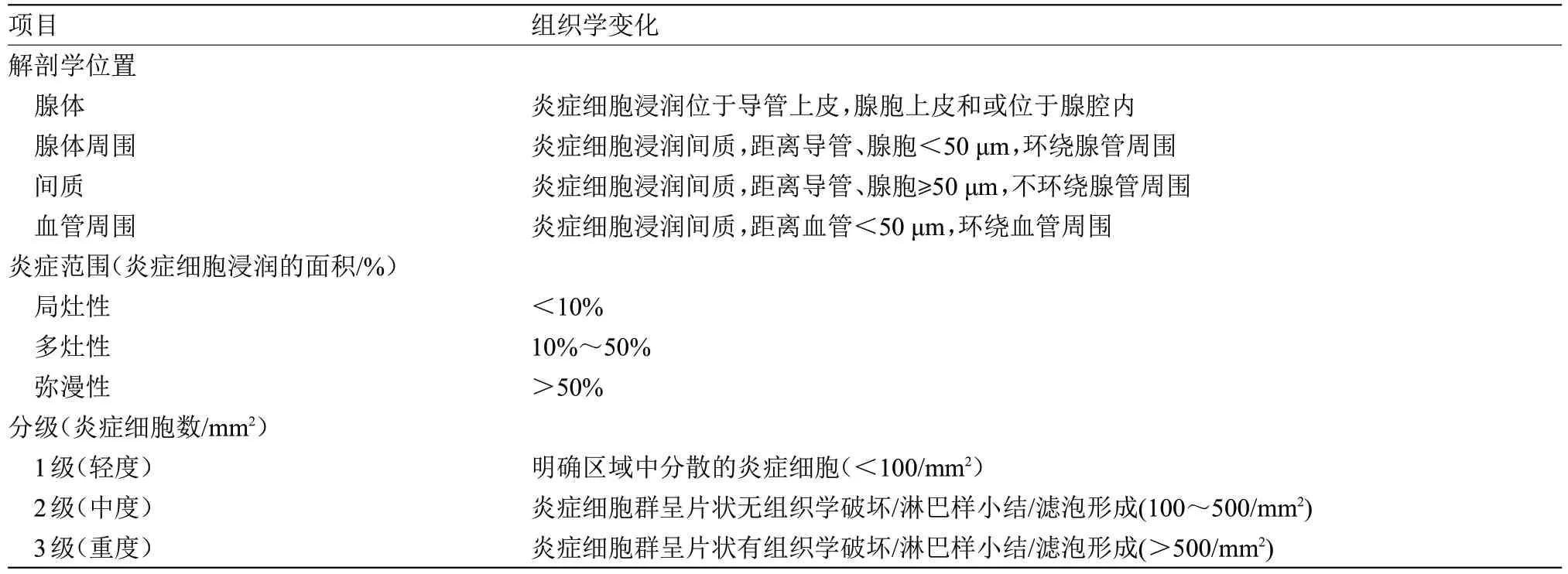
表1 改良前列腺炎组织学分级表Table 1 Modified histological grading for prostatitis
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析,计量资料以“”表示,行t检验,多个变量间关系行Pearson 相关分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组血清PSA比较 两组血清PSA水平比较差异有统计学意义(P<0.05),见表2。

表2 两组血清PSA水平比较(ng/ml)Table 2 Comparison of serum PSA levels between the two groups(ng/ml)
2.2 两组穿刺标本组织学各解剖位置与PSA、前列腺体积(PV)、年龄的关系 BPD 患者中,血清总PSA 水平与前列腺体积及年龄无相关性。患者穿刺标本组织学分析,BPD 患者腺体、腺体周围和间质炎症情况与血清PSA 无显著相关性,即对血清PSA 水平无明显影响。血管周围炎症则会使PSA水平升高,差异有统计学意义(P<0.05)。BPD患者中,腺体、腺体周围、间质和血管周围炎症情况与前列腺体积间无显著相关性。腺体、腺体周围、间质和血管周围炎症情况与年龄间无显著相关性。另外,2 例前列腺上皮内瘤变的患者中,1 例为高级别,血清 PSA 为 13.5 ng/ml,另 1 例为低级别,血清PSA 为8.3 ng/ml。PCA患者中,血清PSA水平与体积、年龄间无显著相关性。腺体、腺体周围、间质和血管周围炎症情况与患者血清PSA水平、前列腺体积、年龄间均无显著相关性,见表3。

表3 两组穿刺标本组织学各解剖位置与PSA、PV、年龄的关系Table 3 Relations between each anatomical position of puncture specimens and PSA,PV and age in two groups
3 讨论
患者血清PSA 水平>4 ng/ml且DRE 正常的患者类别为非同质的,包括BPD患者和PCA患者。现阶段,无有效的标志物用来区分BPD和PCA。临床工作中,很多患者并没有前列腺癌,但是由于血清PSA升高而行前列腺穿刺活检,如果能在穿刺前辨别这些因素,能避免不必要的活检或再活检,减轻患者的痛苦。目前关于慢性前列腺炎症对PSA 影响的研究较多,但研究结果仍存在争议。
血清PSA 升高与衰老和PV 有关,除了年龄和前列腺体积,炎症细胞浸润也可能是PSA升高的另外的一个重要因素。在血清PSA 水平升高的患者中,炎症可能占比较高[4]。组织炎性浸润为前列腺标本中普遍存在的组织病理学现象,早在1992 年,Blumenfeld 等[5]报道,组织病理检查中发现前列腺炎存在95%经尿道前列腺切除标本,44%前列腺穿刺活检标本和100%前列腺摘除标本中,还提出了前列腺炎在前列腺内斑块状出现,很好地解释了活检标本中发生率较低的原因,即活检标本较小。另外Meng等[6]报道,所有经尿道前列腺电切术的标本均有组织学炎症。
各研究者试图证明前列腺炎与血清PSA 升高的相关性。Meert等[7]研究认为,血清PSA水平的升高与腺体炎症浸润有关。Umbehr 等[8]研究中证明了PSA 升高与前列腺活检组织炎症之间的关系。但未提及何种组织学特征的前列腺炎是血清PSA水平升高的最主要原因。本研究中,前列腺穿刺标本组织学解剖位置中腺体、腺体周围、间质的感染或炎症细胞浸润对血清PSA水平无影响,但是血管周周围的感染或炎症细胞浸润使血清总PSA 水平升高(P<0.05),且随着炎症分级的增加,PSA 水平也相应升高。假设当炎症较轻(1 级)时,前列腺上皮保持其完整性。随着腺体炎症的组织学侵袭性分级增加(如2级、3级),受影响区域血管上皮细胞可能受损,血管的通透性增加,即PSA 扩散到血液循环的天然解剖和生理屏障被感染破坏,储存在血管周围上皮细胞中的PSA 释放且容易进入血液循环中,导致血清PSA异常升高。Irani等[9]曾提出,上皮细胞分裂加上炎症诱导的血管通透性使血清PSA漏入循环。Gümüs等[10]研究发现炎症侵犯血管周围与PSA升高有关,本研究的结果与上述研究结论相符。
炎症是导致肿瘤发生的重要原因之一,慢性炎症在各种类型恶性肿瘤的病因和发展中发挥重要作用,包括肝细胞癌、胃癌、肺癌、结直肠癌及前列腺癌[11]。许多临床研究已经调查了前列腺炎和PCA间的关系,但未达成普遍一致的意见。Perletti和他的同事汇集了关于前列腺炎和PCA 之间关系的最新系统综述和Meta分析,临床慢性前列腺炎病史的患者PCA的发病率显著增加,证实了临床前列腺炎与PCA 之间的相关性[12]。高血清PSA 水平在活检中与肿瘤相关,但本研究中,血清PSA水平与体积、年龄无显著相关性,腺体、腺体周围、间质和血管周围炎症情况与患者血清PSA 水平、前列腺体积、年龄均无显著相关性,分析原因为,PCA 肿瘤细胞释放的PSA明显强于炎症所导致的PSA升高,即炎症在PCA 患者中对血清PSA 的影响较肿瘤细胞本身的影响微乎其微。
PIN是前列腺腺泡和导管上皮细胞的异常肿瘤性、癌前性生长,被认为是前列腺癌的癌前病变[13-14]。PIN 的形成也被认为是前列腺癌发展和肿瘤形成的必要步骤。随着前列腺腺泡和导管周围的上皮细胞发生异常,从低级PIN 向高级PIN 的转变更加明显,在高级前PIN 中,细胞呈现新的特征。此外,高级PIN 可为肿瘤细胞的生长和增殖提供合适的环境[13,15]。本研究中 1 例高级别 PIN 患者,在半年后再次活检确诊前列腺癌,与上述研究结论相符。而另1 例低级别PIN 定期复查中,其PSA 变化不明显,DRE 及影像学未见异常,未行再次穿刺,但需高度警惕,因为PIN 被认为是前列腺癌的癌前病变。
目前本研究有一些局限性。首先,前列腺增生主要发生在前列腺的移行带,这也是经尿道前列腺电切术中要切除的主要区域,经尿道前列腺电切术切除组织较前列腺穿刺标本在研究前列腺增生的组织学炎症可能更具有优势,已发表的文献使用类似的方法即前列腺电切组织分析前列腺增生组织的炎症情况[16]。而前列腺癌主要发生在前列腺的外周带,因此,不能忽视前列腺穿刺标本的局限性,即取样方法不能准确定位前列腺移行带或外周带的炎症情况。其次,本研究主要研究了炎性浸润解剖学位置与血清PSA 指标的关系,且因患者数量有限,暂且将PIN 归类为BPD 内,作为单中心回顾性研究,未来应进一步增加样本量,或进行多中心研究,或单独将PIN 归为一类,并分析多项指标,以更好地描述前列腺增组织中炎症细胞的情况,更好地分析其与前列腺增生、前列腺癌的关系。以帮助区分前列腺特异性抗原升高的原因,从而消除不必要的活检。积极监测的男性可能存在血清PSA“假升高”情况,如果PSA 的增加是由于炎症引起,而不是癌症状态的改变,可避免不必要的后续活检或治疗。
综上所述,对前列腺穿刺标本前列腺组织的组织结构中不同位置炎症细胞的浸润进行分析统计,血管周围的组织学炎症细胞浸润是影响前列腺增生患者血清PSA 水平的重要因素。提示可在今后的临床工作中,穿刺标本病理阴性的患者病理报告中,可增加描述出炎症细胞的解剖位置(腺体、腺体周围、间质和血管周围),根据组织学的结果确定随访时间和再活检时间。另外,PIN 患者必须密切随访,必要时再次活检。本研究支持血管周围的组织学炎症细胞浸润导致血清PSA异常升高的假设,为在筛查和主动监测中改善这种生物标志物提供了机会。
