糖化血红蛋白变异指数对2型糖尿病患者发生高尿酸血症的预测价值研究
2022-02-17李航柳怡莹刘遥林洁万沁
李航,柳怡莹,刘遥,林洁,万沁
随着人口老龄化的加剧和人们生活方式的改变,高尿酸血症(HUA)已成为老年人群常见的慢性病之一。尿酸是人体嘌呤代谢的最终产物,主要由肾脏排出;血尿酸(SUA)水平的升高是2型糖尿病(T2DM)、肥胖症、高血压以及代谢综合征等疾病的重要危险因素[1]。T2DM可引起患者肾脏、视网膜等多个器官或系统的并发症,严重影响患者的生活质量[2]。糖化血红蛋白变异指数(HGI)是基于血浆葡萄糖水平衡量实际糖化血红蛋白(HbA1c)与预测HbA1c的差异[3]。HGI作为衡量血红蛋白糖化程度的指标,已证明其与糖尿病微血管、大血管等多种慢性并发症密切相关[4-6]。但目前国内外关于HGI与T2DM患者HUA关系的报道甚少。因此,本研究探讨了HGI对中国西南地区T2DM患者发生HUA风险的预测价值,旨在为T2DM患者HUA的早期预防、监测及治疗提供一定的参考依据。
1 资料与方法
1.1 研究对象 选取2017年1月至2021年1月于西南医科大学附属医院内分泌科就诊并建立档案的符合研究标准的T2DM患者为研究对象,其中具备完整的基本信息及体格检查、实验室检查、颈动脉超声检查信息的共1 194例,男592例,女602例;年龄19~79岁,平均年龄(57.7±11.0)岁。纳入标准:符合1998年世界卫生组织(WHO)推荐的T2DM诊断标准[7]。排除标准:(1)服用糖皮质激素和乙酰水杨酸盐等干扰HbA1c检测的药物;(2)1型糖尿病、妊娠期糖尿病、特殊类型糖尿病;(3)存在糖尿病急性并发症、感染性疾病;(4)严重肝功能不全及心血管疾病;(5)存在精神疾病;(6)临床资料不全。本研究通过西南医科大学附属医院伦理委员会批准(批件号:2018017),患者均对本研究知情同意。
1.2 资料收集 (1)基本信息:性别、年龄、T2DM病程、吸烟史(吸烟定义为>1支/d,持续时间>1年)、饮酒史(饮酒定义为近3个月内饮酒量≥50 g/月)、高血压病史。(2)体格检查指标:身高、体质量、腰围、臀围、舒张压(DBP)、收缩压(SBP),并计算体质指数(BMI),BMI(kg/m2)=体质量(kg)/身高2(m2)。采用欧姆龙内脏脂肪检测装置HDS-2000测量内脏脂肪面积(VFA)及皮下脂肪面积(SFA)。(3)实验室检查指标:空腹血糖(FPG)、糖化血红蛋白(HbA1c)、SUA、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)。所有研究对象入院后接受清淡饮食,夜间至少禁食8 h,于次日清晨采集空腹静脉血5 ml,采用葡萄糖氧化酶法测定FPG,高效液相色谱法测定HbA1c,全自动生化分析仪(日立,7600)检测SUA、血脂水平。
1.3 HGI计算 既往研究的Pearson相关分析显示HbA1c和FPG呈正相关(r=0.502,P<0.001),参照既往研究方法得出的简单线性回归方程:预测HbA1c(%)=5.286+0.437×FPG(mmol/L),R2=0.281[3]。HGI= 实际HbA1c-预测HbA1c。
1.4 诊断标准及分组 参照《中国高尿酸血症相关疾病诊疗多学科专家共识》[8]中HUA的诊断标准:正常嘌呤饮食状态下,非同日2次空腹SAU水平:女性>360 μmol/L,男性 >420 μmol/L。根据 HGI三分位数法将研究对象分为低HGI组(HGI<-0.94%)、中HGI组(-0.94%≤HGI<0.27%)和高HGI组(HGI≥0.27%)。
1.5 统计学方法 采用SPSS 26.0统计学软件进行数据分析。符合正态分布的计量资料以(±s)表示,非正态分布的计量资料以M(P25,P75)表示,多组间比较采用Kruskal-Wallis H检验。计数资料以相对数表示,多组间比较采用χ2检验。以T2DM患者是否发生HUA为因变量,用单因素Logistic回归分析对T2DM患者发生HUA的危险因素进行筛选,P<0.05的变量纳入多因素Logistic回归模型,分析T2DM患者发生HUA的危险因素。绘制预测T2DM患者发生HUA风险的受试者工作特征(ROC)曲线,计算ROC曲线下面积(AUC)。以P<0.05为差异有统计学意义。
2 结果
2.1 三组患者临床资料比较 三组患者性别、T2DM病程、吸烟史、饮酒史、高血压病史、身高、体质量、腰围、臀围、BMI、DBP、SBP、VFA、SFA、SUA比较,差异无统计学意义(P>0.05)。三组患者年龄、FPG、HbA1c、TG、TC、HDL-C、LDL-C比较,差异有统计学意义(P<0.05),见表1。
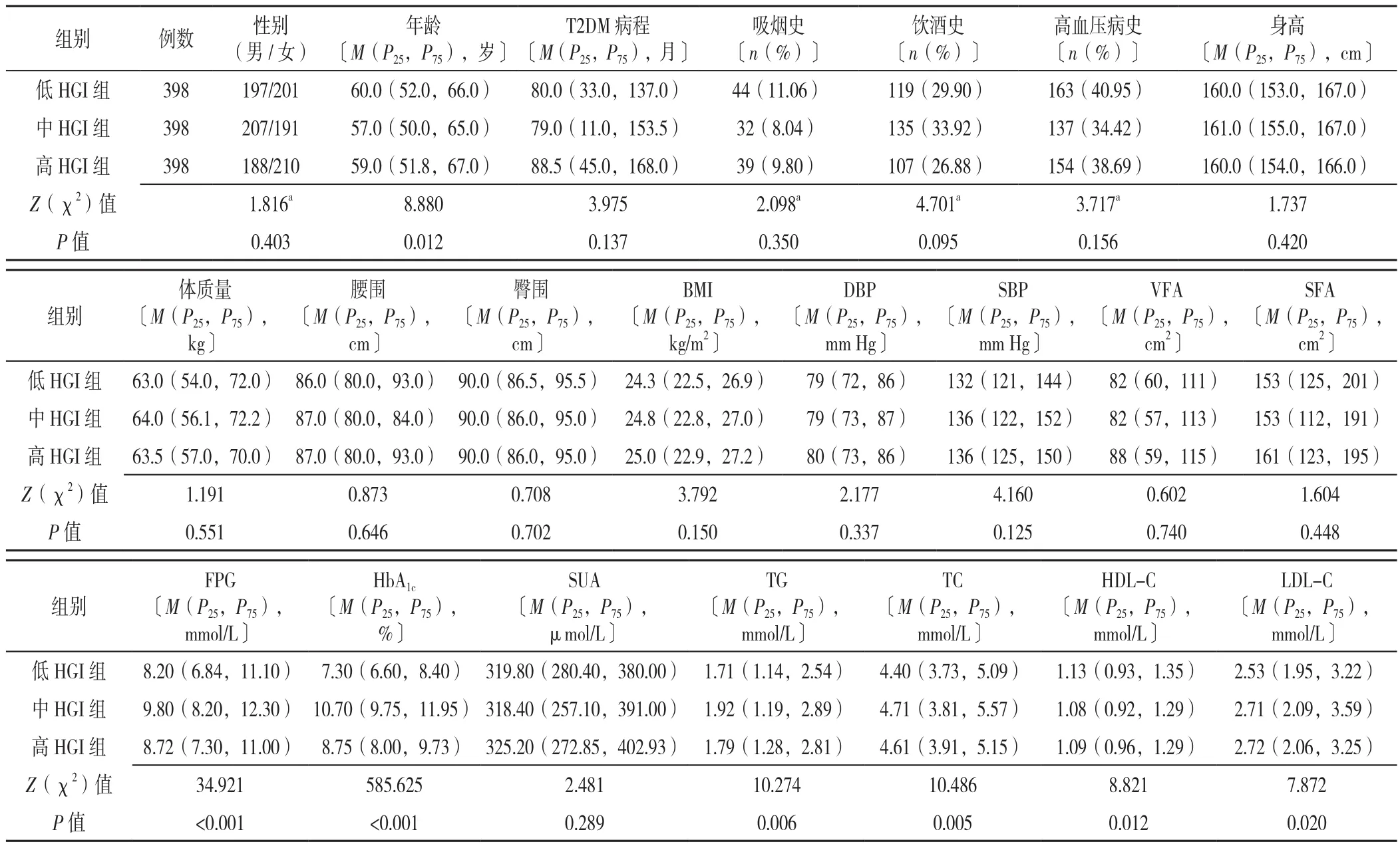
表1 三组T2DM患者临床资料比较Table 1 Comparison of clinical data of patients with T2DM in hemoglobin glycation index tertile groups
2.2 低HGI组、中HGI组和高HGI组HUA发生率比较 低HGI组、中HGI组和高HGI组T2DM患者HUA的发生率分别为17.09%(68/398)、27.14%(108/398)和31.66%(126/398)。三组患者HUA发生率比较,差异有统计学意义(χ2=23.438,P<0.01)。其中,中HGI组和高HGI组患者HUA发生率均高于低HGI组,差异有统计学意义(P<0.01)。高HGI组和中HGI组患者HUA发生率比较,差异无统计学意义(P=0.161)。
2.3 T2DM患者发生HUA影响因素的单因素Logistic回归分析 以T2DM患者是否发生HUA为因变量(赋值:0=否,1=是),以性别(赋值:0=男,1=女)、年龄、T2DM病程、吸烟史(赋值:0=否,1=是)、饮酒史(赋值:0=否,1=是)、高血压病史(赋值:0=否,1=是)、身高、体质量、腰围、臀围、BMI、DBP、SBP、VFA、SFA、FPG、HbA1c、TG、TC、HDL-C、LDL-C 和 HGI为自变量(其余自变量为连续变量)进行单因素Logistic回归分析,结果显示年龄、高血压病史、身高、体质量、腰 围、 臀 围、BMI、DBP、SBP、VFA、SFA、FPG、HbA1c、TG、HDL-C和HGI是T2DM患者发生HUA的影响因素(P<0.05,表2)。

表2 T2DM患者发生HUA影响因素的单因素Logistic回归分析Table 2 Univariate Logistic regression analysis of influencing factors of hyperuricemia in patients with T2DM
2.4 T2DM患者发生HUA影响因素的多因素Logistic回归分析 以T2DM患者是否发生HUA为因变量,以单因素Logistic回归分析中差异具有统计学意义的指标作为自变量纳入多因素Logistic回归分析(因HGI由FPG和HbA1c计算得出,故FPG和HbA1c不纳入),结果显示,年龄、SFA、TG、HDL-C和HGI是T2DM患者发生HUA的独立影响因素(P<0.05,表3)。
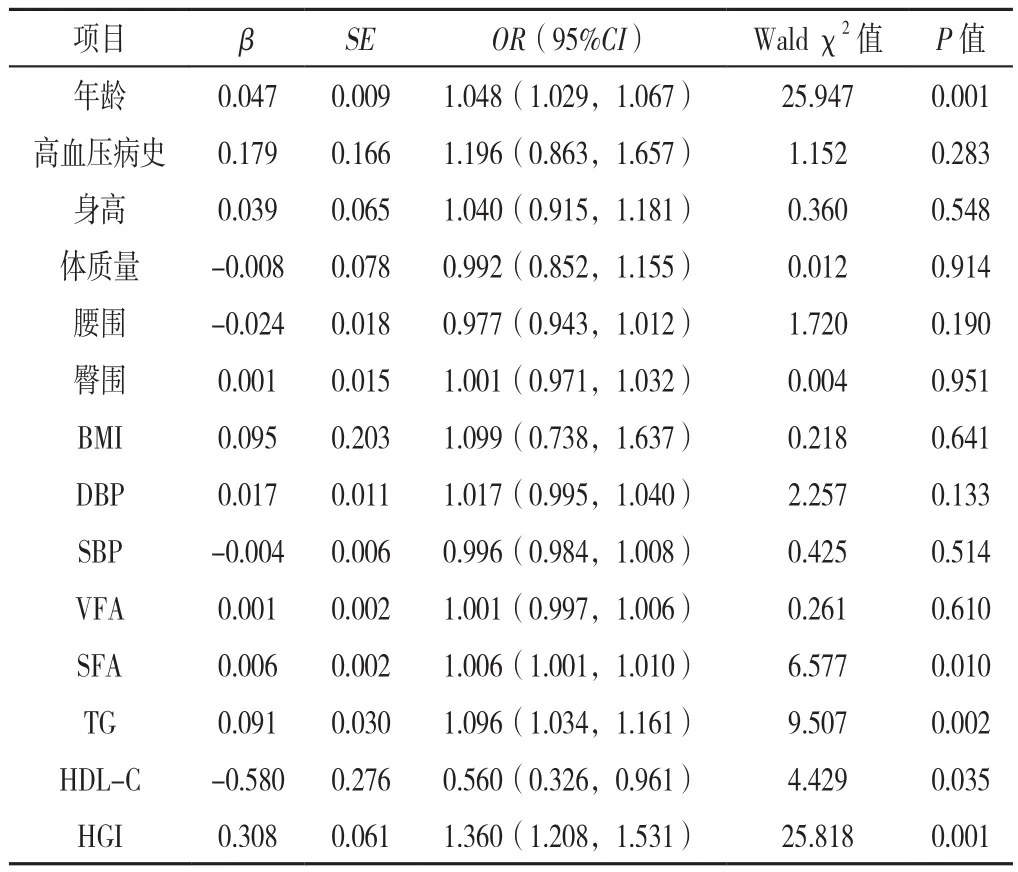
表3 T2DM患者发生HUA影响因素的多因素Logistic回归分析Table 3 Multivariate Logistic regression analysis of influencing factors of hyperuricemia in patients with T2DM
2.5 HGI三分位数与T2DM患者发生HUA的关系 以T2DM患者是否发生HUA为因变量,以不同HGI分组为自变量(以低HGI组为对照),校正年龄、SFA、TG和HDL-C影响因素后,进行多因素Logistic回归分析,结果显示,中HGI组患者发生HUA的风险是低HGI组的1.855倍,高HGI组患者发生HUA的风险是低HGI组的2.192倍(P<0.05,表4)。多指标联合诊断的拟合方程为 Logit(P)=-4.549+0.618×中HGI组+0.785×高HGI组 +0.039× 年 龄 +0.008×SFA+0.088×TG-0.750×HDL-C。

表4 HGI三分位数对T2DM患者发生HUA影响的Logistic回归分析Table 4 Logistic regression analysis of the risk of hyperuricemia in hemoglobin glycation index tertile groups of patients with T2DM
HGI联合临床指标诊断T2DM患者发生HUA的AUC为0.71〔95%CI(0.68,0.75)〕,最佳截断值为0.208,灵敏度为78.7%,特异度为53.5%,约登指数为0.322,见图1。

图1 HGI联合临床指标诊断T2DM患者发生HUA的ROC曲线Figure 1 ROC curve of hemoglobin glycation index combined with clinical indicators in the diagnosis of hyperuricemia in T2DM
3 讨论
HUA作为一种嘌呤代谢障碍性疾病,被认为与T2DM等多种代谢性疾病的发生、发展密切相关[9]。血浆HbA1c水平被公认为评价糖尿病患者长期血糖控制情况的金标准,但研究发现HbA1c水平不仅受FPG的影响,还受遗传、血红蛋白糖化率及个体生物差异的影响[10-11]。为排除这些因素的影响,研究者提出了以HGI作为衡量HbA1c变异的指标,HGI能客观地反映机体内葡萄糖代谢情况[3]。
T2DM患者合并HUA的代谢综合征发病率高,但目前仍缺乏简单易行的预测指标,本研究提出HGI作为预测T2DM发生HUA风险的评估指标。本研究低、中、高HGI组T2DM患者HUA的发生率分别为17.09%、27.14%和31.66%,其中,中HGI组和高HGI组HUA发生率均高于低HGI组。而且以HGI三分位数分组,以低HGI组为对照,校正年龄、SFA等影响因素后,中HGI组和高HGI组T2DM患者发生HUA风险均增加(OR值分别为1.855和2.192)。SHEIKHBAHAEI等[12]研究发现HUA在糖尿病患者中的发生率为32.9%,两者可能互为因果。根据现有研究结果,考虑可能是胰岛素抵抗和血脂异常介导HGI与T2DM患者发生HUA的联系,这可能是两者存在的共同病理改变[13]。齐华美[14]研究指出T2DM患者SUA水平与胰岛素抵抗水平之间呈正相关,且T2DM患者合并HUA的胰岛素抵抗比未合并SUA患者显著增高[15]。
糖尿病患者常伴有胰岛素抵抗、高胰岛素血症,胰岛素的增加可对近端肾小管重吸收尿酸盐起到促进作用,导致SUA水平升高。同时T2DM患者存在的蛋白质等代谢紊乱会增加内源性嘌呤,也可升高SUA水平[16]。本研究结果显示,三组患者年龄、FPG、HbA1c、TG、TC、HDL-C和LDL-C比较差异有统计学意义,表明随着HGI水平的变化,T2DM患者会出现血糖和血脂代谢紊乱。既往研究表明,T2DM患者多出现混合血脂谱紊乱,以HDL-C降低和LDL-C、TG升高为主要表现[17],其机制可能与胰岛素抵抗相关[18]。MARINI等[10]研究也指出在校正年龄和性别等影响因素后,高HGI水平的个体表现出更多的代谢疾病影响因素,如全身和内脏肥胖、TG、SUA、空腹胰岛素、胰岛素抵抗等。HGI水平作为一种糖代谢表型,胰岛素抵抗和血脂异常可能是导致T2DM患者随着HGI水平的升高HUA发生率逐渐升高的原因,但高HGI水平与T2DM患者发生HUA的机制未来仍需进一步探讨。
近年来针对HGI的研究已经引起大量学者的关注。在糖尿病微血管、大血管等多种慢性并发症中,HGI已被证明具有良好的预测价值[4-6]。本研究结果显示,HGI联合临床指标诊断T2DM患者发生HUA的AUC为0.71〔95%CI(0.68,0.75)〕,最佳截断值为0.208,灵敏度为78.7%,特异度为53.5%,表明HGI可作为预测T2DM发生HUA风险的简易指标。HGI是血红蛋白糖基化反应程度的体现,由此观察到的个体差异可能是提示个体对非酶糖基化敏感性存在差异,这可能也是导致个体在糖尿病合并HUA方面存在差异的主要原因。总而言之,高HGI水平导致了高胰岛素抵抗和血糖血脂紊乱,进而导致T2DM患者发生HUA的风险更高,由于FPG和HbA1c在大多数T2DM患者疾病管理中可常规获得,HGI作为一种简单易行的评估指标,有望成为预测T2DM患者HUA发病风险的参考指标,应引起临床重视。
综上所述,HGI升高的T2DM患者更易发生HUA,HGI可作为预测T2DM患者发生HUA的观察指标,有望用于临床上T2DM患者发生HUA的个性化风险评估。
本研究局限性:
本研究数据仅限于泸州地区糖尿病患者,代表性稍差,在反映因果关系上存在一定局限性。今后的研究可聚焦队列研究,对糖化血红蛋白变异指数与高尿酸血症的因果关系进行探讨。
作者贡献:李航进行文章的构思与设计,统计学处理,对结果进行分析与解释,撰写和修订论文;柳怡莹进行可行性分析;刘遥、林洁进行数据收集、整理;万沁负责文章的质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。
