感染性休克患者血清miR-155-5p、TSP-1的水平变化及临床意义
2022-02-15袁志会
刘 磊,袁志会,井 慎
(安徽皖北煤电集团总医院重症医学二科,宿州 234000)
感染性休克是病原微生物侵入机体后引起的全身炎性反应导致的以血管通透性增加,体循环阻力降低,组织器官低灌注等为主要表现的一种病理状态[1]。感染性休克可引起多器官功能衰竭,是危重患者死亡的主要原因[2]。免疫系统失衡是感染性休克并发多器官功能衰竭和死亡的主要机制之一[3],miR-155-5p是程序性细胞死亡受体1(PD-1)/程序性死亡配体1(PD-L1)的潜在上游调控miRNA,参与免疫、炎性反应以及T细胞分化发育,具有多重免疫调节作用[4]。血小板反应蛋白-1(thrombospondin-1,TSP-1)是存在于血小板α颗粒中的一种同源三聚体基质糖蛋白,具有促使内皮细胞黏附、迁移和生长,促进血小板聚集、血管生成以及伤口愈合的作用,并能调节免疫反应[5-6]。鉴于miR-155-5p、TSP-1在免疫调节中的作用,推测其可能参与感染性休克的发病机制,为此本研究拟检测感染性休克患者血清miR-155-5p、TSP-1变化特点,分析其临床意义。
1 对象与方法
1.1 研究对象
选择2018年10月至2020年10月安徽皖北煤电集团总医院收治的142例感染性休克患者为观察组,其中男性79例,女性63例,年龄35~62岁,平均年龄(51.73±6.15)岁,感染部位:肺部感染52例、腹腔感染49例、胸腔感染27例、泌尿系感染14例。选择同期安徽皖北煤电集团总医院体检的64例健康志愿者为对照组,其中男性39例,女性25例,年龄37~69岁,平均年龄(51.62±6.97)岁。纳入标准:1)符合感染性休克诊断标准[7];2)年龄18周岁以上,性别不限。排除标准:1)心源性休克,创伤,烧伤等;2)合并免疫系统疾病和血液系统疾病者;3)中途转院者。以患者入院24 h内临床指标(体温、心率、呼吸等)最差值计算急性生理与慢性健康评估(APACHE)Ⅱ评分[8]。观察组与对照组性别、年龄比较差异均无统计学意义(P均>0.05)。本研究已经获得安徽皖北煤电集团总医院伦理委员会批准(2019-12120),所有受试者或其家属均签署同意书。
1.2 研究方法
所有受试者入组后均采集肘静脉血6 mL,注入EDTA抗凝管、干燥试管,干燥试管标本经离心(4℃,3 000 r·min-1,15 min,半径10 cm)后取血清,-80℃保存待检。RT-PCR检测miR-155-5p表达:TRIzol法提取总RNA,M-MLV逆转录酶(Epicentre公司)将吸光度值A260/A280 RNA样品转录为cDNA。采用美国Bio-Rad公司生产的CFX96实时荧光PCR仪检测血清中miR-155-5p表达,引物序列(由上海基康公司完成):mi R-155-5p上游5’-CCGCGCTTAATGCTAATTG-3’,下 游5’-GTGCAGGGTCCGAGGTATTC-3’;U6,上游5’-CTCGCTTCGGCAGCACA-3’,下游5’-AACGCTTTCACGAATTTGCGT-3’。反应条件:95℃变性10 s,65℃退火20 s;75℃延伸15 s,共40个循环。以U6为内参,2-ΔΔCt计算miR-155-5p相对表达量,共做3次平行实验,取平均值。取出血清样品快速解冻,采用意大利全自动酶免分析仪BIOBASE2000运用酶联免疫吸附实验检测血清TSP-1、转化生长因子β1(TGF-β1)、白细胞介素(IL)-6、IL-17、IL-10水平,试剂盒购自上海东方生物科技有限公司。抗凝管标本充分混匀,制作外周血单核细胞悬液,EPICS-XL流式细胞仪检测Th17、Treg细胞占比,计算Treg/Th17比例。
1.3 临床治疗和结局
所有患者均给予目标导向液体复苏,复苏目标:平均动脉压≥65 mmHg、尿量≥0.5 mL·(kg·h)-1、中心静脉血氧饱和度≥70%或混合静脉血氧饱和度≥65%、中心静脉压8~12 mmHg。根据病原学诊断结果选择使用敏感的抗生素、血管活性药物(多巴胺、肾上腺素等)维持血压,气管插管呼吸机辅助通气。根据患者住院期间是否发生死亡将患者分为存活组(88例)和死亡组(54例)。
1.4 统计学方法
采用SPSS 25.00统计学软件进行数据分析,K-S法检验计量资料拟合优度,计量资料以均数±标准差(x±s)表示,组间比较采用独立样本t检验。计数资料以例(%)表示,组间比较采用χ2检验。采用Pearson相关或Spearman秩相关分析miR-155-5p、TSP-1水平与T细胞及其相关细胞因子以及APACHEⅡ评分的相关性。受试者工作特征(ROC)曲线分析mi R-155-5p、TSP-1预测感染性休克患者预后的价值,检验ROC曲线下面积(AUC)间差异。检验水准α=0.05。
2 结果
2.1 两组患者血清miR-155-5p、TSP-1、T细胞及其相关细胞因子水平比较
观察组血清miR-155-5p表达水平、TSP-1、IL-6、IL-17水平均高于对照组(P均<0.001),Treg/Th17、TGF-β1、IL-10水平均低于对照组(P均<0.01),见表1。
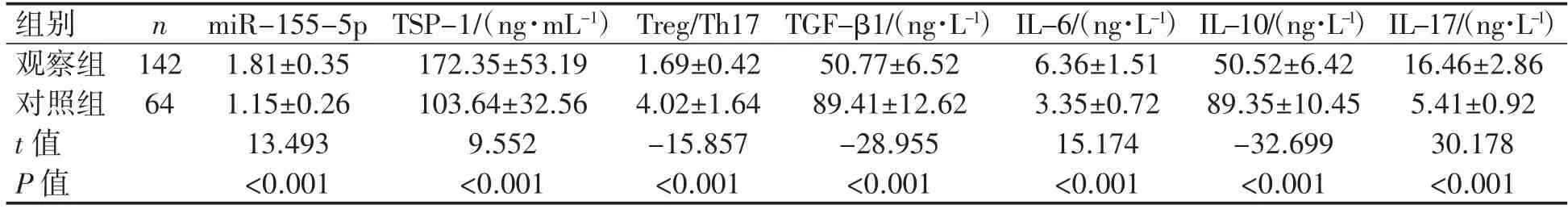
表1 两组患者血清miR-155-5p、TSP-1、T细胞及其相关细胞因子水平比较(x±s)
2.2 不同病情和预后患者血清miR-155-5p及TSP-1水平比较
APACHEⅡ评分≥15分患者血清miR-155-5p、TSP-1水平均高于APACHEⅡ评分<15分患者(P均<0.001),死亡组患者血清miR-155-5p、TSP-1水平均高于存活组(P均<0.001),见表2、表3。

表2 不同病情患者血清miR-155-5p、TSP-1水平比较(x±s)

表3 不同预后患者血清miR-155-5p、TSP-1水平比较(x±s)
2.3 mi R-155-5p、TSP-1与APACHEⅡ评分相关性分析
Spearman秩相关分析结果显示,血清miR-155-5p、TSP-1水平与APACHEⅡ评分均呈正相关(r=0.506、0.595,P均<0.05)。
2.4 miR-155-5p、TSP-1水平与T细胞及其相关细胞因子相关性分析
Pearson相关性分析结果显示,miR-155-5p、TSP-1水平与Treg/Th17、TGF-β1、IL-10水平均呈负相关(P均<0.05),与IL-6、IL-17水平均呈正相关(P均<0.05),见表4。

表4 miR-155-5p、TSP-1水平与T细胞及其相关细胞因子相关性分析
2.5 miR-155-5p、TSP-1对感染性休克患者预后的预测效能
miR-155-5p、TSP-1预测感染性休克患者院内死亡的最佳截断值分别为1.83 ng·mL-1、179.35 ng·mL-1,AUC分别为0.794、0.799,miR-155-5p联合TSP-1预测感染性休克患者院内死亡的AUC为0.912,高于单独miR-155-5p和TSP-1(Z=2.426、2.401,P=0.012、0.015),见表5、图1。

表5 miR-155-5p、TSP-1预测感染性休克患者预后的效能
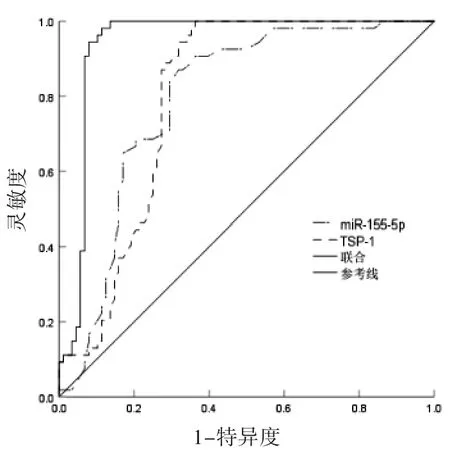
图1 miR-155-5p、TSP-1预测感染性休克患者预后的ROC曲线
3 讨论
病原菌感染后炎性反应呈“瀑布样”释放是感染性休克的主要病因,而免疫系统功能紊乱是诱导炎性反应的关键,也是感染性休克病情进展和预后不良的关键[9]。病原菌感染诱导的促炎因子、趋化因子和其他因子大量释放可引起“细胞因子风暴”效应,导致免疫功能损伤,表现为免疫功能下调和免疫麻痹,进而造成细胞和组织损伤甚至多器官功能衰竭[10]。现有研究[11]显示,miRNA在转录后水平调控固有以及适应性免疫细胞发育分化,其异常表达可能导致免疫系统紊乱,与免疫性疾病发生有关。
miR-155-5p前体为B细胞整合簇,属于miR-155家族成员之一,在人免疫器官(胸腺、脾脏)以及富含免疫细胞的器官(肺)中高度表达,参与T淋巴细胞分化、细胞因子生成、免疫监管等过程[12-13]。本研究结果显示,感染性休克患者血清miR-155-5p表达增高,且miR-155-5p过表达与较高的APACHEⅡ评分和院内死亡有关,提示miR-155-5p过表达参与了感染性休克发生和病情进展。进一步分析发现,miR-155-5p与Treg/Th17、TGF-β1、IL-10水平呈负相关,与IL-6、IL-17水平呈正相关,提示miR-155-5p可能通过免疫调控参与感染性休克的发病机制。正常情况下,Treg/Th17处于动态平衡状态,维持免疫稳定,Treg/Th17失衡可导致机体过度炎性反应和自身免疫疾病发生。IL-10是抗炎因子,可抑制炎性细胞激活、迁移和黏附,TGF-β1能诱导Treg细胞产生,抑制炎性细胞因子产生。IL-6是典型促炎因子,可促使CD4+T细胞向Th17细胞分化,产生IL-17,介导T细胞炎性反应。由此推测,miR-155-5p过表达可能促使Treg/Th17向Th17偏移,促使Th17细胞过度活化,合成大量促炎因子,导致机体过度炎性反应,引起血管通透性增加,体循环阻力降低和组织器官低灌注[14]。TSP-1是调节型细胞外基质糖蛋白家族成员,由被激活的血小板、内皮细胞、神经元、星形胶质细胞分泌,TSP-1可介导细胞-细胞和细胞-基质相互作用,调节血小板功能、炎症、免疫反应和突触修复等病理生理过程[15],与创伤性疾病[16]密切相关。本研究发现,感染性休克患者血清TSP-1水平增高,且TSP-1水平与APACHEⅡ评分呈正相关,死亡组血清TSP-1水平高于存活组,提示TSP-1参与感染性休克发生和病情进展。进一步相关性分析发现TSP-1水平与Treg/Th17及其细胞因子间均存在相关性,提示TSP-1可能通过调控Treg/Th17分化参与感染性休克发生。本研究ROC分析结果显示,miR-155-5p和TSP-1在感染性休克患者预后预测中均有较高价值,而联合两项指标有助于提高预测效能,分析原因为miR-155-5p过表达且TSP-1水平同时增高,对不良预后更具警示价值,可为预后判断提供更丰富的信息。
综上所述,感染性休克患者血清miR-155-5p表达上调,TSP-1水平增高,均可介导Treg/Th17失衡,参与感染性休克的发生和病情进展。miR-155-5p和TSP-1可作为预测感染性休克患者预后的潜在生物学指标。
