罗哌卡因腰麻-硬膜外联合右美托咪定在剖宫产中的应用
2022-02-14谢钱灵黄星辉李群杰林天文姚伟瑜
谢钱灵 黄星辉 李群杰 林天文 姚伟瑜
(福建省泉州玛珂迩妇产医院麻醉科 泉州 362000)
剖宫产是临床妇产科的重要手术方式之一,也被认为是解决难产与部分产科合并症及挽救产妇、围产儿生命的有效手段。世卫组织将剖宫产率的警戒线设置为15%,而中国的总剖宫产率高达46.5%,其中约有25%非医疗需要,即可通过自然分娩完成[1]。有研究表明[2],麻醉作为剖宫产术中重要的环节,可对孕产妇及围产儿的生命安全造成重要影响,但由于产妇的生理状态相对特殊,剖宫产麻醉中需首选安全性高、效果好的麻醉方式。目前,我国剖宫产手术多采用硬膜外、腰麻-硬膜外联合麻醉,其中单独腰麻虽具有麻醉起效快、效果良好等特点,但对于产妇的血流动力学影响较大,无法成为临床首选[3~4]。而硬膜外麻醉可根据手术时间调节麻醉时间,但麻醉起效时间相对较长,且镇痛效果欠佳。腰麻-硬膜外麻醉是目前临床常用的麻醉方式,可结合上述两种方式的优势,不仅保证了麻醉效果良好,还缩短了麻醉起效时间[5]。罗哌卡因与右美托咪定均为麻醉常用药物,前者为长效酰胺类局麻药,多被用于硬膜外麻醉及硬膜外术后分娩镇痛[6],后者为α2受体激动剂,临床多被用于镇静、镇痛。有学者[7]研究发现,上述两种药物联合具有一定的麻醉效果。本研究通过观察剖宫产产妇应激反应指标变化情况,分析罗哌卡因腰麻-硬膜外联合右美托咪定麻醉对剖宫产产妇的效果及安全性。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2020年1月至2021年12月泉州玛珂迩妇产医院收治的121例剖宫产产妇的临床资料,根据麻醉方式不同分为A组和B组。A组58例,年龄22~38岁,平均年龄(28.05±2.31)岁;体质量指数(BMI)18.75~25.35 kg/m2,平均(23.84±1.16)kg/m2;初产妇37例,经产妇21例;美国麻醉医师协会(ASA)分级:Ⅰ级41例,Ⅱ级17例。B组63例,年龄22~37岁,平均年龄(27.94±2.18)岁;BMI 19.26-25.88 kg/m2,平均(23.78±1.21)kg/m2;初产妇40例,经产妇23例;ASA分级:Ⅰ级43例,Ⅱ级20例。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。本研究已获泉州玛珂迩妇产医院医学伦理委员会批准(伦理字20210823001号)。
1.2 入组标准 纳入标准:ASA分级<Ⅲ级;年龄>18岁,均接受剖宫产手术且符合适应证;临床资料完整;患者及家属均对本研究知情同意。排除标准:对本研究药物过敏;合并脏器功能不全及凝血功能障碍;伴神经系统障碍;合并妊娠期高血压、糖尿病等疾病。
1.3 麻醉方法 术前常规8 h禁食,4 h禁饮,取平卧位,连接心电监测仪监测血压、心率(HR)、血氧饱和度等生命体征的变化情况。术前30 min内予以硫酸阿托品注射液(国药准字H41020324)0.5 mg肌肉注射,给予鼻导管吸氧2~3 L/min,开通静脉通路,给予复方乳酸钠葡萄糖注射液(国药准字H20043158)以20 mg/(kg·h)的速率进行输注。麻醉前给予羟乙基淀粉130/0.4氯化钠注射液(国药准字H20193230)500 ml静脉滴注。在此基础上,A组注射0.9%氯化钠注射液(国药准字H20023682)100 ml;5 min后经3~4腰椎间隙行腰硬联合麻醉,于蛛网膜下腔注射0.5%盐酸罗哌卡因注射液(注册证号H20140766)12 mg,固定硬膜外导管,在行剖宫产期间若HR<55次/min则给予阿托品0.5 mg静脉注射。B组将右美托咪定替换生理盐水,即将盐酸右美托咪定注射液(国药准字H20090248)0.5μg/kg静脉推注,并于15 min内推注完,其余操作均与A组一致。
1.4 观察指标(1)围术期指标。记录两组麻醉起效、产妇拔管后自主排尿时间及1、5 min新生儿阿氏(Apgar)评分。(2)血流动力学。在麻醉前(T0)、注药完毕后10 min(T1)、注药完毕后30 min(T2)、手术结束即刻(T3)连续测量和记录平均动脉压(MAP)、心率(HR)水平变化情况。(3)应激反应指标。于T0、麻醉即刻(T4)及剖宫产术后(T5)时间点抽取患者的空腹静脉血3 ml,以3 000 r/min离心处理10 min,取上清液待检,采用增强化学发光法(ECL)检测皮质醇(Cor)水平;采用化学比色法检测丙二醛(MDA)及超氧化物歧化酶(SOD)水平;采用放射免疫法检测内皮素(ET)水平。(4)不良反应。统计两组恶心呕吐、皮肤瘙痒、尿潴留、低血压等不良反应发生情况。
1.5 统计学方法 采用SPSS23.0软件处理数据,计量资料以(±s)表示,采用t检验;计数资料用%表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组围术期指标对比 B组麻醉起效及拔管后自主排尿时间均短于A组(P<0.05);两组出生1、5 min的新生儿Apgar评分对比,差异无统计学意义(P>0.05)。见表1。
表1 两组围术期指标对比(±s)
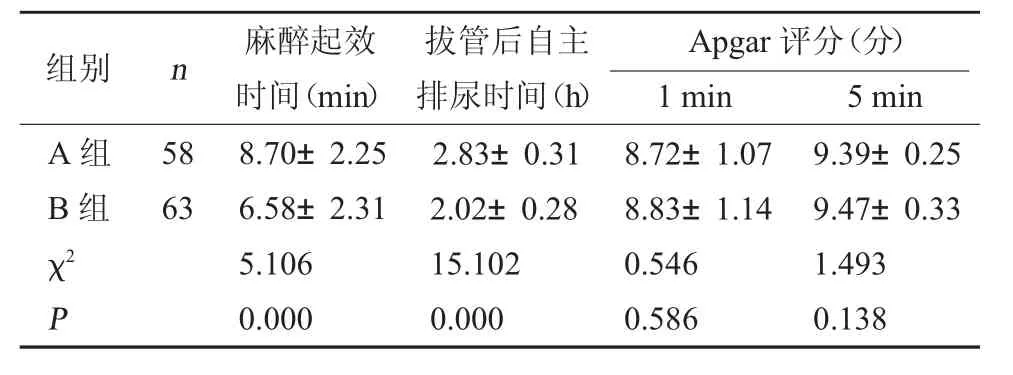
表1 两组围术期指标对比(±s)
?
2.2 两组不同时间点血流动力学指标对比 两组T0与T3时HR、MAP对比,差异无统计学意义(P>0.05);两组T1~T2时MAP、HR均比T0低,而B组波动比A组更小,更稳定(P<0.05)。见表2。
表2 两组不同时间点血流动力学指标对比(±s)
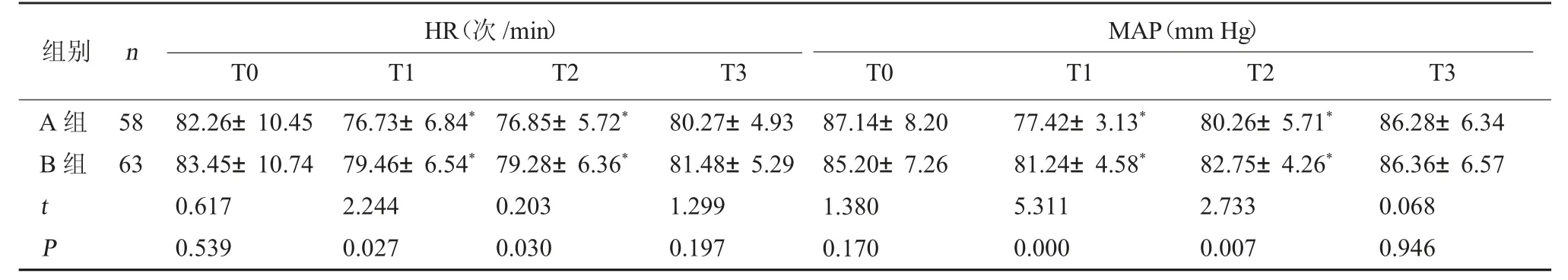
表2 两组不同时间点血流动力学指标对比(±s)
注:与本组T0相比,*P<0.05。
?
2.3 两组不同时间点应激反应相关指标对比 T0、T5时两组MDA、SOD、ET及Cor水平对比,差异无统计学意义(P>0.05);T4时B组MDA高于A组,SOD、ET及Cor水平均低于A组(P<0.05)。见表3。
表3 两组不同时间点应激反应相关指标对比(±s)
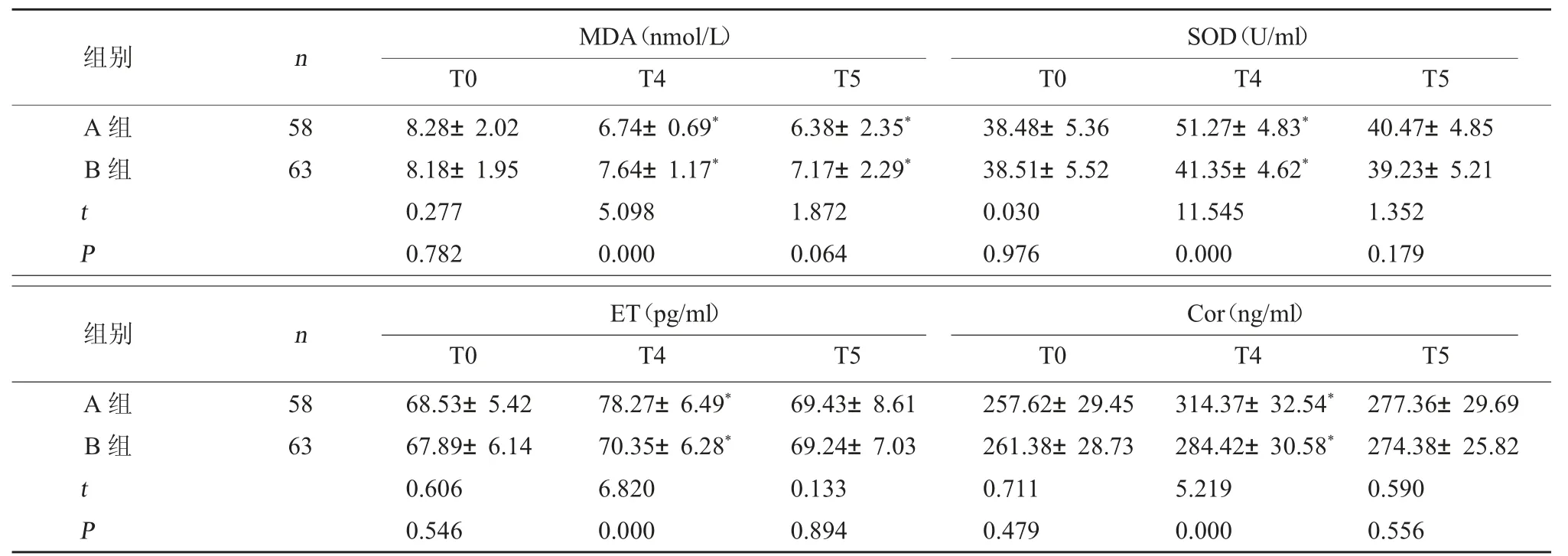
表3 两组不同时间点应激反应相关指标对比(±s)
注:与本组T0相比,*P<0.05。
?
2.4 两组不良反应发生率对比 B组不良反应发生率(17.46%)与A组(13.79%)相比,差异无统计学意义(P>0.05)。见表4。
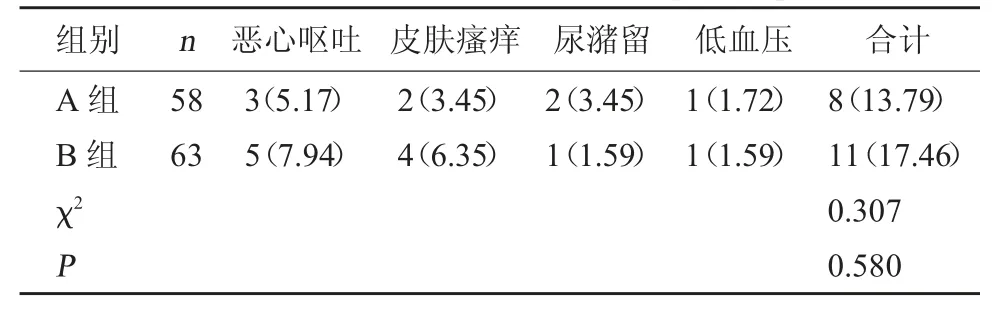
表4 两组不良反应发生率对比[例(%)]
3 讨论
近年来,我国越来越多的孕产妇选择剖宫产术生产,虽可减轻产妇生产的疼痛程度、降低高危孕产妇及围产儿的死亡率,但有创手术分娩可提高硬膜外粘连的发生率,从而导致麻醉药物的效果无法满足手术需要,且会增加麻醉不良反应的风险[8~9]。因此,选择良好的麻醉药物辅助提高麻醉效果对降低围产期不良妊娠结局具有重要意义。有文献表明[10~11],腰麻-硬膜外联合麻醉的方式经蛛网膜下腔注入麻醉药物,对脊神经起到麻醉作用后可减少对机体内循环的影响,从而保护重要脏器的血供,降低对胎儿及孕产妇不良影响的风险。
罗哌卡因是纯左旋式异构体,与右旋式异构体相比,其具有药理毒性更低、作用时间更长的优势[12]。作为腰麻-硬膜外麻醉的常用药物,其可通过与神经膜受体的结合对钠离子(Na+)通道起到阻滞作用,从而抑制神经冲动的传导[13]。但罗哌卡因单独使用时亦可提高低血压、心动过缓等中枢神经及心血管系统的毒副反应发生率,增加手术风险。右美托咪定是临床麻醉学领域应用较为广泛的高选择性α2肾上腺素能受体激动药,其可对中枢神经与外周神经系统的α2受体产生药理作用,发挥镇静催眠、抗焦虑、稳定血流动力学等功效[14]。本研究结果显示,B组麻醉起效及拔管后自主排尿时间均短于A组;两组T1~T2时MAP、HR均比T0低,而B组波动比A组更小,更稳定,结果提示罗哌卡因腰麻-硬膜外联合右美托咪定麻醉应用于剖宫产中麻醉效果较好,可减少血流动力学波动。分析原因可能为:罗哌卡因可通过对Na+流入神经高纤维细胞内的阻滞作用,阻滞神经纤维冲动产生的可逆性,稳定发挥镇痛与麻醉的双重作用,稳定血流动力学。联合右美托咪定使用可产生协同作用,利于提高麻醉效果、延长镇痛时间;此外,右美托咪定可对儿茶酚胺类物质的释放起到抑制效果,通过调节神经元及脊髓后角α2肾上腺素受体,阻断疼痛信号的传导,发挥镇痛、稳定血流动力学的效果。
相对于患者而言,手术既作为一个治疗的过程,又会对机体造成一定程度的创伤。麻醉、手术与相关心理及躯体刺激可作为严重的应激源贯穿围术期,在长期处于应激状态下可导致机体器官系统长期高负荷的运转,最终影响手术效果及预后恢复[15]。本研究结果显示,T4时B组MDA高于A组,而SOD、ET及Cor水平均低于A组,提示罗哌卡因腰麻-硬膜外联合右美托咪定麻醉可减轻产妇的应激反应,这可能与右美托咪定可改善心肌氧供需平衡,稳定围术期血流动力学有关;此外,通过对中枢神经系统α2受体脑干蓝斑区域的激动作用,降低交感活性产生镇静作用,从而减轻应激反应。丁力等[16]回顾性分析82例剖宫产产妇的临床资料并根据不同麻醉方法进行干预,结果发现,罗哌卡因复合右美托咪定硬膜外麻醉可减轻产妇的应激反应,安全有效,与本研究结果一致。
综上所述,罗哌卡因腰麻-硬膜外联合右美托咪定麻醉应用于剖宫产中麻醉效果较好,可减少血流动力学波动,减轻产妇的应激反应,且未增加不良反应,值得推广应用。
