脑血管病临床研究设计的方法简介和实例分析
2022-02-14张润华潘岳松姜勇刘改芬
张润华,潘岳松,姜勇,刘改芬
近年来,脑血管病临床研究迅速发展,取得了较多高质量的循证医学证据。一项高质量的临床研究,首先必须基于临床需求,提出一个有临床意义的研究问题,然后根据问题选择合适的研究方法和设计。本文就脑血管病领域常用临床研究设计的基本方法进行介绍,并辅以实例分析,以便临床医师和科研工作者更好地理解研究设计方法,并恰当地将其应用于临床研究。
1 临床研究设计类型简介
目前,在脑血管病临床研究领域,临床研究问题涉及多个方面,如某年度某国家或地区卒中患病情况分析,糖尿病对卒中患者的预后是否存在影响,胆固醇和炎性因子在卒中和TIA患者预后中的残余风险作用分析,联合抗血小板治疗在预防轻型卒中和TIA患者卒中复发中的有效性和安全性。不同的临床研究问题,需要选用不同的研究设计方法。
临床研究根据是否存在干预措施,分为观察性研究和试验性研究。在观察性研究中,不对研究对象施加干预措施[1]。观察性研究包括描述性研究如横断面研究、系列病例分析和病例报告等,以及分析性研究如病例对照研究和队列研究等。试验性研究则对研究对象施加某种干预措施,根据是否随机分组分为随机对照试验和非随机对照试验。临床研究类型的分类见图1。
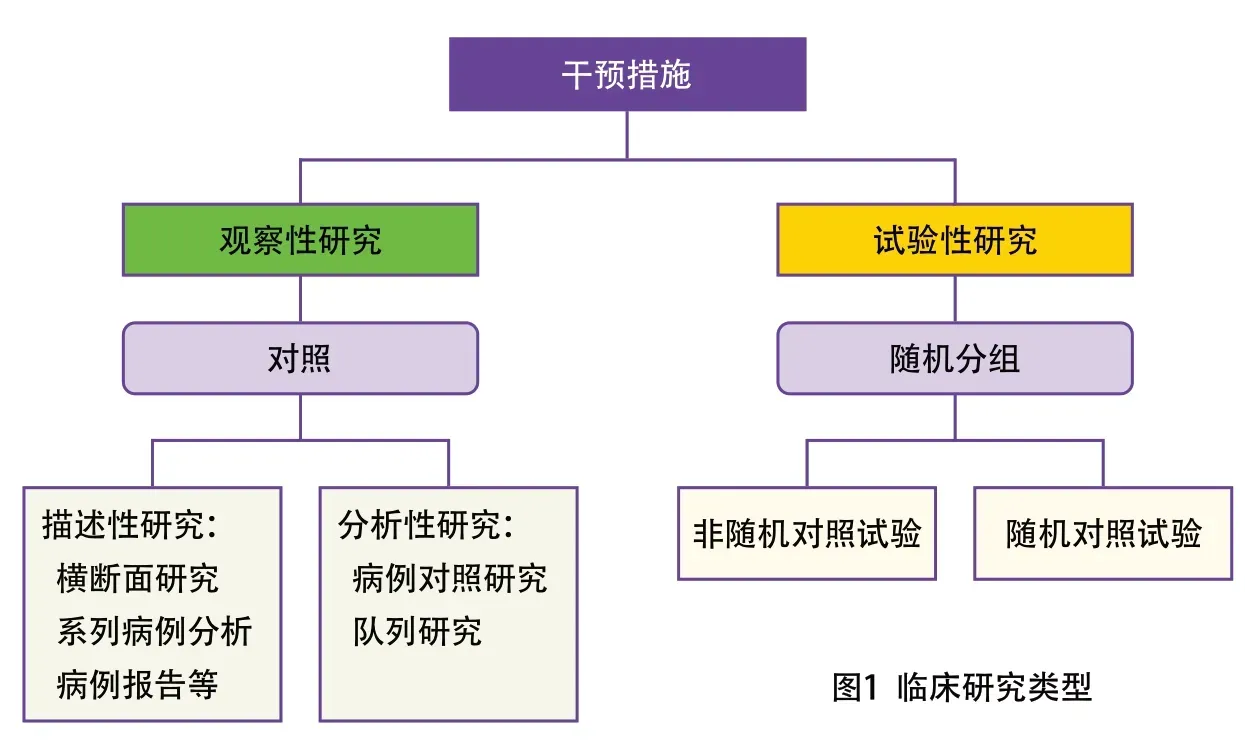
图1 临床研究类型
2 临床研究设计的基本方法简介和实例分析
2.1 观察性研究
2.1.1 横断面研究 横断面研究又称现况研究,是对特定期间和特定范围内人群中所研究疾病、健康状况或暴露因素分布情况的描述。其研究目的和应用范围主要为:①掌握目标人群疾病或健康状况的分布情况;②确定高危人群;③提供病因研究的线索。横断面研究特点为暴露和结局在同一时间断面,在确定因果关系时受到限制[2]。
实例分析:为了解中国卒中患病率,Wang等[3]在我国31个省、自治区和直辖市,155个城市和农村调查点组织开展了具有全国代表性的流行病学调查,在480 687例调查对象中,7672例被诊断为卒中,卒中粗患病率为1596/10万例。为了解中国成年人TIA患病率、知晓率和治疗情况,2010年在全国采用多阶段、分层、随机、整群抽样的方法开展横断面调查,结果发现年龄标化的TIA患病率(临床诊断)为2.27%,其中仅16%在此次调查之前被确诊。在TIA患者中,仅5.02%接受过治疗,4.07%接受过指南推荐的治疗方式[4]。
2.1.2 病例对照研究 病例对照研究是将研究人群按是否患病或是否具有某种状况分为两组,同时追溯研究对象既往暴露于某个(些)因素的情况,比较两组暴露因素的差异,借以判断暴露因素与疾病有无关联的一种观察性研究方法(图2)[2]。病例对照研究适用于慢性疾病、罕见病的病因研究,可用于筛查不明疾病(事件)的致病因素。病例对照研究的优势为适合少见病、罕见病的研究,能够节省研究投入的时间,易于组织实施,但其局限性为不适合对暴露比例特别低的因素进行研究,难以避免选择偏倚,暴露与疾病的时间先后性在某些情况下难以判定,存在信息回忆偏倚,也无法测量暴露组和非暴露组疾病的发病率。
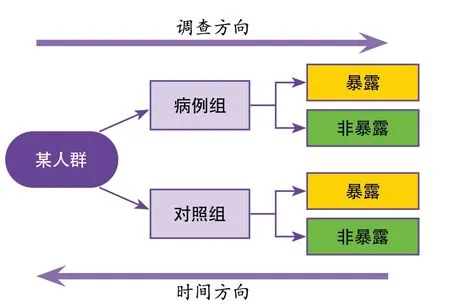
图2 病例对照研究设计示意图
实例分析:烟雾病的发生原因仍然未明确。一项前瞻性病例对照研究探讨了可改变危险因素与烟雾病之间的关联。连续纳入烟雾病成年患者以及年龄匹配的健康对照组,比较两组临床特征,通过logistic回归分析探索烟雾病的潜在危险因素。结果显示,体重指数(OR1.121,95%CI1.018~1.234)和高同型半胱氨酸(OR1.201,95%CI1.081~1.334)升高与烟雾病风险增加有关;白蛋白升高(OR0.584,95%CI0.506~0.674)和HDL-C升高(OR0.089,95%CI0.027~0.290)与烟雾病风险降低有关[5]。2.1.3 队列研究 队列研究是将一个范围明确的人群按照是否暴露于某可疑因素或其暴露程度分为不同亚组,追踪其各自的结局,比较不同亚组结局间的差异,从而判断暴露因子与结局之间有无因果关联及关联强弱的一种观察性研究方法(图3)。队列研究由因及果,可以直接获得暴露和对照的发病率,计算RR等反映基本危险程度的指标,检验病因假说的能力较强。但队列研究不适用于研究发病率很低的疾病,且易产生失访偏倚,需要投入的人力、财力和时间较多[2]。在队列研究中,失访是一个很重要的问题,所以在进行研究设计时应选择较为稳定的研究人群,在随访过程中通过多种方法增加队列成员的粘着性或通过大数据等手段追踪队列成员的结局,以尽可能地降低失访率。
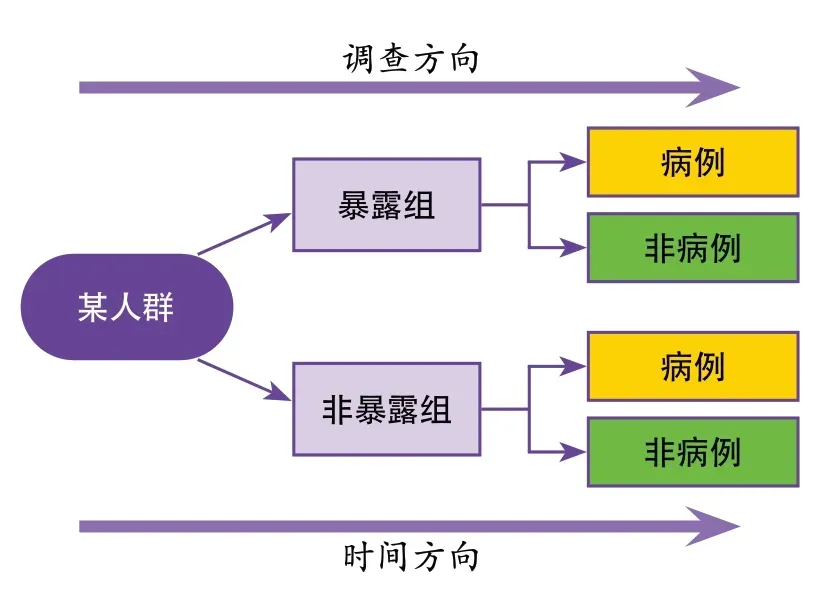
图3 队列研究设计示意图
实例分析:为探讨在中国高水果摄入量与心脑血管疾病发生之间的关联,在包括50万例患者的中国慢性疾病前瞻性、大型队列研究中,在基线(2004-2008年)收集队列成员的社会人口统计基本特征、吸烟、饮酒、运动、疾病史、血压、膳食等指标,并进行了320万人年的随访,随访冠心病、缺血性卒中和出血性卒中的发病情况[6]。队列成员中18%的人员报告每天摄入水果,与未摄入或偶尔摄入水果的人群比较,每天摄入水果者发生心脑血管死亡的风险降低40%(HR0.60,95%CI0.54~0.67),发生心血管事件的风险降低34%(HR0.66,95%CI0.58~0.75),发生缺血性卒中的风险降低25%(HR0.75,95%CI0.72~0.79),发生出血性卒中的风险降低36%(HR0.64,95%CI0.56~0.74)。基于以上研究结果,该研究得出结论,在中国成年人群中,高水果摄入量可以降低重大心脑血管疾病的发生和死亡风险。
2.1.4 临床登记研究 临床登记研究是有组织、有计划地使用观察性研究的方法,不间断地收集统一的临床及其相关数据,对某一特定疾病状态下的人群、患有某种特殊疾病的人群或暴露于某一特定因素下的人群进行特定结局的评价,从而达到预定的科学、临床和政策决策目的的一种研究方法。临床登记研究可以是前瞻性队列研究或结局研究等。通过临床登记研究,可以描述疾病的自然史和转归、追踪患者的长期治疗和结局、监测医疗质量等,有效地收集高质量的临床数据,作为科学发现的源泉,产生假说,启发新的研究。与随机对照试验比较,临床登记研究的纳入标准一般较为宽泛,更能代表实际治疗的人群。临床登记研究多为多中心研究,在实施过程中需要多中心研究的统一化、标准化,同时在随访过程中要尽可能避免失访。
实例分析:中国国家卒中登记(Chinese national stroke registry,CNSR)Ⅰ和CNSR-Ⅲ研究均为临床登记研究[7-8]。CNSR-Ⅲ旨在基于精准的病因分型、影像和生物标志物深入探讨缺血性卒中的发病机制和预后的影响因素。2015年8月-2018年3月,在全国22个省和4个直辖市的201所医院,连续纳入了15 166例卒中或TIA患者,收集临床信息、头颅影像学信息(包括MRI和CT)和生物样本,并在发病3、6、12个月进行随访,随访患者卒中复发、血管源性死亡和卒中后残疾情况。同时,CNSR-Ⅲ预设了亚组研究,包括卒中后睡眠障碍与认知损伤亚组研究、颅内大动脉高分辨MRI亚组研究、基因亚组研究、血液标志物亚组研究及动脉粥样硬化性斑块稳定性、肾脏功能、糖尿病和糖代谢等亚组研究[8]。目前,CNSR-Ⅲ已经有多项高质量研究产出,为缺血性卒中的病因学和预后研究提供了高质量的循证依据[9-12]。
2.2 试验性研究 临床试验以患者为研究对象,评价某种新药或新疗法对某种疾病的有效性和安全性,其中随机对照试验被认为是评估医学干预措施的金标准。随机对照试验设计的基本原则为对照、随机分组、分组隐匿、盲法、适当的样本量和维持原随机分组分析[13]。对照组与试验组除干预因素不同外,其他条件应尽量保持一致。恰当的对照选择应考虑目前所研究疾病的治疗现状,并符合伦理要求。随机分组可以避免选择性偏倚,使两组间影响预后的基线信息(包括已测量的与未测量的)均衡可比,随机过程本身不影响治疗结局。
随机分组方法包括简单随机、分层随机和整群随机等。随机化的实施需要做到随机分配隐藏,以避免随机分配顺序的泄露,一般采用不透光的密封信封或中心随机化系统实现。为了避免人为心理因素和精神状态的影响,避免结果产生偏倚,提高依从性和真实反映干预的效果,随机对照试验中可以采用单盲(仅对受试者设盲)、双盲(对受试者和研究者设盲)或三盲(对受试者、研究者、数据管理和统计人员均设盲)设计。
在进行临床试验设计时,应根据其设计类型和相应的参数进行样本量计算,在保证试验结果具有一定可信度的前提下,确定最小样本量。另外,结局指标的选择非常关键。一项临床试验一般只选一项研究者最感兴趣的、关键的结局终点事件作为主要终点指标,用于建立假设、计算样本量及进行结论统计推断。还可以根据研究需求设立多项其他指标作为次要终点事件。临床研究常用统计分析方法包括效力分析和意向性治疗分析[13]。随机对照试验设计示意图见图4。

图4 随机对照试验设计示意图
实例分析:氯吡格雷用于急性非致残性脑血管病事件高危人群(clopidogrel in highrisk patients with acute non-disabling cerebrovascular events,CHANCE)研究[14],采用多中心、随机、双盲对照设计,共纳入114所中心5170例发病24 h内的TIA和轻型缺血性卒中患者,将其随机分配到氯吡格雷与阿司匹林联合治疗组(氯吡格雷初始剂量300 mg,随后调整为75 mg/d直至90 d,在前21 d合并使用阿司匹林75 mg/d)和单用阿司匹林治疗组(阿司匹林75 mg/d直至90 d)。研究结果显示,氯吡格雷与阿司匹林联合治疗组较单用阿司匹林治疗组发病90 d卒中复发风险更低,且未增加出血风险。为验证该结果是否适用于欧美人群,Johnston等[15]教授牵头开展新发TIA和小卒中血小板定向抑制(platelet-oriented inhibition in new TIA and minor ischemic stroke,POINT)研究,在国际多中心开展随机、双盲、对照临床试验,共纳入发病至随机化时间在12 h内的4881例轻型卒中或高危TIA患者。患者接受氯吡格雷与阿司匹林联合治疗(氯吡格雷初始剂量600 mg,随后调整为75 mg/d直至90 d,并联合使用阿司匹林50~325 mg/d)或单用阿司匹林治疗(阿司匹林50~325 mg/d直至90 d)。2018年5月,POINT研究主要结果显示,与单用阿司匹林比较,氯吡格雷与阿司匹林联合治疗可降低患者主要缺血性事件风险,但同时可增加出血风险。2019年,美国POINT研究中氯吡格雷与阿司匹林联合治疗获益和风险的时间进程分析结果再次表明,轻型卒中与TIA患者给予双抗治疗的最佳疗程为中国CHANCE方案的21 d[16]。
本文对脑血管病临床研究领域常用的临床研究设计类型进行总结,简要介绍了观察性研究如横断面研究、病例对照研究、队列研究、临床登记研究的基本方法和适用临床问题,以及干预性研究如临床试验的基本方法和适用临床问题,并辅以实例解析。最后再次强调,必须选择合适的临床研究设计回答临床研究问题,以产生高质量的循证医学证据。
