支撑喉镜下喉显微手术联合术后超声雾化吸入疗法对声带息肉的治疗效果
2022-02-11邵小衬张传海朱珍华
邵小衬,张传海,朱珍华
徐州市医科大学附属医院贾汪分院耳鼻咽喉头颈外科,江苏徐州 221000
声带息肉是患者长期的炎症反应或者机械性刺激造成的,早期声带膜部出现水肿、血管扩张,甚至出血,最终导致病情恶化或者纤维增生,临床表现有患者声音嘶哑或者声音改变,严重者会引起患者呼吸困难,对患者的生活质量产生严重影响[1-2]。支撑喉镜下喉显微手术是临床治疗声带息肉的常规治疗方案,但是术后患者炎症反应的缓解时间较长,容易产生多种并发症,影响患者声带功能恢复,临床疗效并不理想[3]。因此采用有效的科学治疗方案是非常重要的。术后超声雾化吸入疗法能快速发挥抗炎作用,降低感染[4]。选取2019年5月—2021年9月徐州市医科大学附属医院贾汪分院治疗的70例声带息肉患者为研究对象,探讨通过支撑喉镜下显微手术联合术后超声雾化吸入疗法在声带息肉治疗中的效果。现报道如下。
1 资料与方法
1.1 一般资料
选取本院治疗的70例声带息肉患者为研究对象。利用随机数表法分为两组,各35例。研究组中男 21例,女 14例;年龄 31~69岁,平均(49.73±5.84)岁;病程8个月~3年,平均(16.94±3.73)个月。对照组中男19例,女16例;年龄30~68岁,平均(49.89±5.93)岁;病程 10个月~3年,平均(17.07±3.84)个月。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。研究符合医学伦理,已获得项目开展的批文。
1.2 纳入与排除标准
纳入标准:①经影像学及病理学检查确诊为声带息肉;②手术指征良好;③生命体征稳定;④知情自愿参与研究,并签署同意书。排除标准:①存在精神障碍、凝血功能异常者;②合并喉炎、喉部肿瘤疾病者;③合并严重性慢性疾病者。
1.3 方法
入院后,均给予常规的基础护理,对照组患者给予支撑喉镜下喉显微手术治疗,手术方法:术前患者禁食6 h,选取患者仰卧位后进行全麻,使患者头部后垂。喉镜缓慢置入,将会厌挑起,使患者声带得到充分暴露,支撑喉镜采用喉架,观察患者声带的状况。通过显微喉镜钳辅助钳住病灶组织同时向内牵拉,用显微喉刀剥离声带息肉,手术过程中注意保护患者的声带功能,术后对患者的声带分泌物进行清理,用肾上腺素棉球按压止血,术后给予患者抗生素静脉滴注2 d。术后患者噤声14 d。
研究组患者在对照组基础上给予超声雾化吸收(布地奈德)治疗。支撑喉镜手术治疗与对照组治疗一致,超声雾化治疗方法:布地奈得混悬液(国药准字H20203063,规格:2 mL∶1 mg)1 mg+氯化钠溶液(国药准字 H12020025,规格:250 mL∶2.25 g)10 mL,雾化吸入,20 min/次,2次/d,连续治疗2 d,
1.4 观察指标
①术后1个月复查进行临床疗效判定。治愈:患者声门闭合良好,无肿胀,经喉镜检查声带正常,且无残留息肉;显效:患者声门闭合明显改善,存在轻微肿胀,经喉镜检声带基本恢复正常,息肉基本清除;有效:患者声门未完全闭合,存在明显肿胀,经喉镜检查声带显著改善,但有少量残留息肉;无效:患者声门无法闭合,肿胀、声带无变化,有明显息肉残留。总有效率=治愈率+显效率+有效率。
②临床症状缓解时间:记录治疗后两组患者术后疼痛缓解时间、炎症反应缓解时间。
③嗓音质量:分别于术前和术后3个月采用声样采集仪(深圳市元庄电子有限公司)和扬声器测量系统(loudspeaker measurement system, LMS)声学分析软件分析患者噪声能量(noise energy, NNE)、谐噪音比(harmonic/noise, H/N)、基频微扰(Jttter)、噪音扰值(shimmer)水平[5]。
④并发症发生率:术后3个月随访,记录两组患者是否出现喉痉挛、舌麻木、咽部肿痛、创面出血并发症发生情况。
1.5 统计方法
采用SPSS 25.0统计学软件处理数据,符合正态分布的计量资料用(±s)表示,组间差异采用t检验;计数资料用[n(%)]表示,组间差异采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
研究组临床总有效率为97.14%,高于对照组的77.14%,差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效比较 [n(%)]
2.2 两组患者临床症状缓解时间比较
术后,研究组患者疼痛缓解时间、炎症反应缓解时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者临床症状缓解时间比较 (±s)

表2 两组患者临床症状缓解时间比较 (±s)
组别研究组(n=35)对照组(n=35)t值P值疼痛缓解时间(h)45.32±4.87 60.45±5.63 12.024<0.001炎症反应缓解时间(d)4.11±1.02 5.76±1.13 6.413<0.001
2.3 两组患者嗓音质量比较
两组患者术前 NNE、H/N、Jttter、shimmer水平比较,差异无统计学意义(P>0.05);术后3个月,研究组 Jttter水平(0.13±0.02)%、NNE水平(-17.28±2.56)dB、shimmers水平(1.55±0.27)%均低于对照组,H/N水平(25.31±2.28)dB高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者噪音质量比较 (±s)
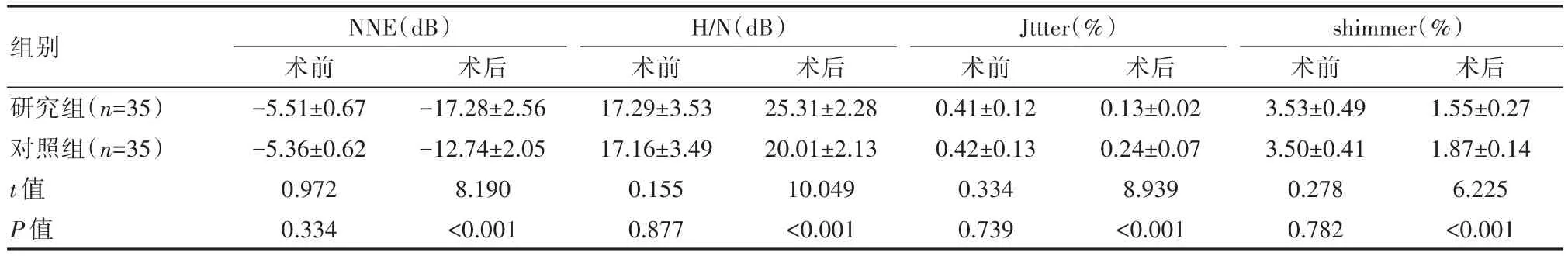
表3 两组患者噪音质量比较 (±s)
组别研究组(n=35)对照组(n=35)t值P值NNE(dB)术前-5.51±0.67-5.36±0.62 0.972 0.334术后-17.28±2.56-12.74±2.05 8.190<0.001 H/N(dB)术前17.29±3.53 17.16±3.49 0.155 0.877术后25.31±2.28 20.01±2.13 10.049<0.001 Jttter(%)术前0.41±0.12 0.42±0.13 0.334 0.739术后0.13±0.02 0.24±0.07 8.939<0.001 shimmer(%)术前3.53±0.49 3.50±0.41 0.278 0.782术后1.55±0.27 1.87±0.14 6.225<0.001
2.4 两组患者并发症发生率比较
研究组并发症发生率为5.71%,低于对照组的22.86%,差异有统计学意义(P<0.05)。见表4。

表4 两组患者并发症发生率比较 [n(%)]
3 讨论
声带息肉多发于患者的声带发音区膜部,该病在过度发声人群或者语言工作者中的发生率较高,患者临床表现为声音嘶哑、呼吸困难,且严重程度与息肉的大小和部位有相关性,较大的息肉会堵塞患者喉腔甚至产生癌变,直接对患者的生活质量产生影响[6-7]。手术是治疗声带息肉的首选方式,以往临床治疗声带息肉的主要术式是电子喉镜息肉摘除术,但是临床效果并不理想,且手术创伤较大,也导致声带受损和/或不能完全摘除病灶,最终引起复发或者并发症地发生[8-9]。
随着医疗技术的不断发展,支撑喉镜下喉显微手术出现后,声带息肉手术的效果得到了显著提升。支撑喉镜下喉显微手术能方便气管插管,增加手术视野,前端小槽满足快速转头,操作渐变,在操作过程中能清晰的观察患者息肉组织病变情况和喉部的结构[10-11];手术中,快速的转头能迅速的切除病灶,且在小槽的保护下,减少手术过程中对喉部周围神经及血管的过度损伤,且可以更加精细和有效地消除病灶[12]。
超声雾化是将高浓度的药液以雾状的形式直接作用于患者喉部,本研究使用的布地奈德是糖皮质激素类的抗炎药物,能有效降低患者手术创面的炎症反应,降低患者咽部疼痛,较短的时间内即可消炎消肿和修复喉部黏膜、缓解痉挛,改善患者通气功能和恢复患者发声功能,缩短治疗时间[13-14]。本研究中,研究组临床总有效率(97.14%)高于对照组(77.14%)(P<0.05);研究组患者疼痛缓解时间(45.32±4.87)h、炎症反应缓解时间(4.11±1.02)d均短 于 对 照 组 的(60.45±5.63)h、(5.76±1.13)d(P<0.05);研究组并发症发生率(5.71%)低于对照组(22.86%)(P<0.05)。说明支撑喉镜下喉显微手术联合超声雾化吸入治疗可以提升手术后的疗效,控制感染,促进创面愈合,改善预后,降低术后并发症发生率。在蒋武冲等[15]的研究中,联合组治疗有效率(97.1%)高于切除组(80.0%),总并发症发生率(2.9%)低于切除组(22.9%)(P<0.05),与本研究结果一致。
本研究还发现,术后3个月,研究组NNE水平(-17.28±2.56)dB、Jttter水平(0.13±0.02)%、shimmer水平(1.55±0.27)%均低于对照组,H/N水平(25.31±2.28)dB高于对照组(P<0.05),表明支撑喉镜下显微手术联合术后超声雾化吸入有利于患者嗓音地恢复。分析其原因与支撑喉镜下显微手术能精细化地清除声带病变组织,且可有效地降低咽部及腭部损伤,降低声门无法完全闭合的不良现象[16]。术后给予布地奈德超声雾化治疗,可对患者喉部分泌物的渗出发挥抑制作用,从而改善通气功能,促进患者发声功能地恢复;另外雾化治疗可缩短炎症消失时间和疼痛消失时间,促进预后[17-18]。
综上所述,声带息肉患者应用支撑喉镜下喉显微手术联合术后超声雾化吸入治疗,可提高临床疗效,缩短临床疼痛消失时间、炎症消失时间,快速恢复嗓音质量,有效控制并发症发生。
