急性/亚急性脑静脉血栓患者血清CRP、PCT、NLR 水平与静脉梗死的相关性
2022-02-04吴昌礼赵人杰何阳赵宝珠陈梦飞
吴昌礼 赵人杰 何阳 赵宝珠 陈梦飞
随着传统或新型成像技术的发展,大约60%的脑静脉血栓(cerebral venous thrombosis,CVT)患者发现有脑静脉梗死的情况[1]。在急性/亚急性CVT 患者中,脑静脉梗死的存在与更严重的临床表现和更差的预后相关[2-3]。尽管进行了临床和实验研究,但CVT 患者静脉梗死的潜在病理生理学仍存在争议。识别度相关的生物标志物可能有助于未来临床的防治工作。据最新研究表明,CVT 后可能会发生炎症,并且与入院时临床症状的严重程度和出院时的不良预后显著相关[4]。C 反应蛋白(C reactive protein,CRP)、降钙素原(procalcitonin,PCT)、中性粒细胞与淋巴细胞比值(NLR)在临床实践中进行常规检测,用于评估炎症水平[5-6]。本文评估CRP、PCT、NLR 水平与静脉梗死的相关性。
1 对象与方法
1.1 一般资料
研究方案由当地医院伦理委员会批准。在2016 年7 月至2021 年12 月期间,对连续入院的可能患有CVT 的患者进行前瞻性筛查,共招募82 例诊断为CVT 的患者参与本研究。所有患者均知情并签署同意书。纳入标准如下:①年龄>18 岁;②同意参与研究,并在入院时接受影像学和相关实验室检测;③CVT 由经验丰富的神经科医生根据临床表现(头痛或与颅内高压、局灶性神经功能缺损、癫痫或脑病相一致的症状)和颅脑影像学(包括常规磁共振[MRI]、计算机断层扫描/静脉期血管造影[CT/CTA]、非对比二维飞行时间磁共振静脉造影或对比磁共振静脉造影[MRV])确诊为急性、亚急性或慢性CVT[7];④至少完成1 次随访预约。排除标准:入院时感染、自身免疫、炎症、严重的肝肾功能障碍、创伤性脑损伤、急性缺血性中风和/或血液学疾病的患者,以及因禁忌症或危急情况未接受MRI 检查者。
1.2 分组
根据症状出现和入院之间的间隔时间,CVT 可分为急性(0~7 天)、亚急性(8~15 天)或慢性(>15 天)[8]。静脉梗死被定义为脑实质病变的存在,包括局部水肿和瘀点或汇合性脑出血,MRI 证实这是由脑静脉或窦闭塞引起的。所有CVT 患者根据CVT 分期和是否存在静脉梗死分为3 组:急性/亚急性CVT 伴静脉梗死(ASVI)组、急 性/亚 急 性CVT 不 伴 静 脉 梗 死(ASOVI)组和慢性CVT 组(包括伴和不伴静脉梗死的患者)。
1.3 各项炎症指标数据收集
收集人口统计学信息和心血管风险因素。临床因素包括入院时间、美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)[9]初始评分等。最初的NIHSS 评分由本院神经科医生从入院到出院每天进行评估。入院后24 h 内进行实验室检查,包括血清PCT、CRP 水平和全血细胞计数。取血清,用全自动分析仪(XE-2100,日本Sysmex 公司)检测CRP 和PCT 水平,试剂盒购于武汉Elabscience 公司。另取全血,用全自动分析仪检测血细胞计数,试剂盒购于武汉Elabscience 公司。
1.4 统计学方法
所有数据分析均使用SPSS 版本20.0 进行。正态计量资料用(±s)表示,多组间比较用单因素方差分析,两两比较用LSD 检验;非正态计量资料用中位值(四分位间距,IQR)表示,采用Mann-Whitney 检验或Kruskal-Wallis 检验。计数资料用n(%)表示,采用χ2检验。绘制受试者工作特征(ROC)曲线和曲线下面积(AUC)评估血清PCT。进行单变量和多变量Logistic 回归分析急性/亚急性CVT 患者静脉梗死的存在与临床特征以及血清PCT、NLR 水平之间的相关性。以P<0.05 为差异有统计学意义。
2 结果
2.1 3 组患者临床资料比较
最终82 例CVT 患者被纳入研究,ASVI 组44 例,ASOVI 组26 例,CVT 组12 例(4 例有静脉梗死,8 例无静脉梗死)。三组性别、年龄、体重指数及头疼、视力丢失、重影、意识障碍、失语症、运动障碍、感觉丧失、癫痫、颅内高压、局灶性神经缺损、肥胖、偏头痛、遗传/获得性血栓前状态占比的比较差异无统计学意义(P>0.05)。三组症状出现至入院时间比较:ASVI 组<ASOVI组<慢性CVT 组,差异有统计学意义(P<0.05)。三 组NIHSS 评 分 比 较:ASVI 组>ASOVI组和慢性CVT 组,差异有统计学意义(P<0.05)。见表1。
表1 3 组患者临床特征资料比较[(±s),n(%)]Table 1 Comparison of clinical characteristics among the three groups[(±s),n(%)]
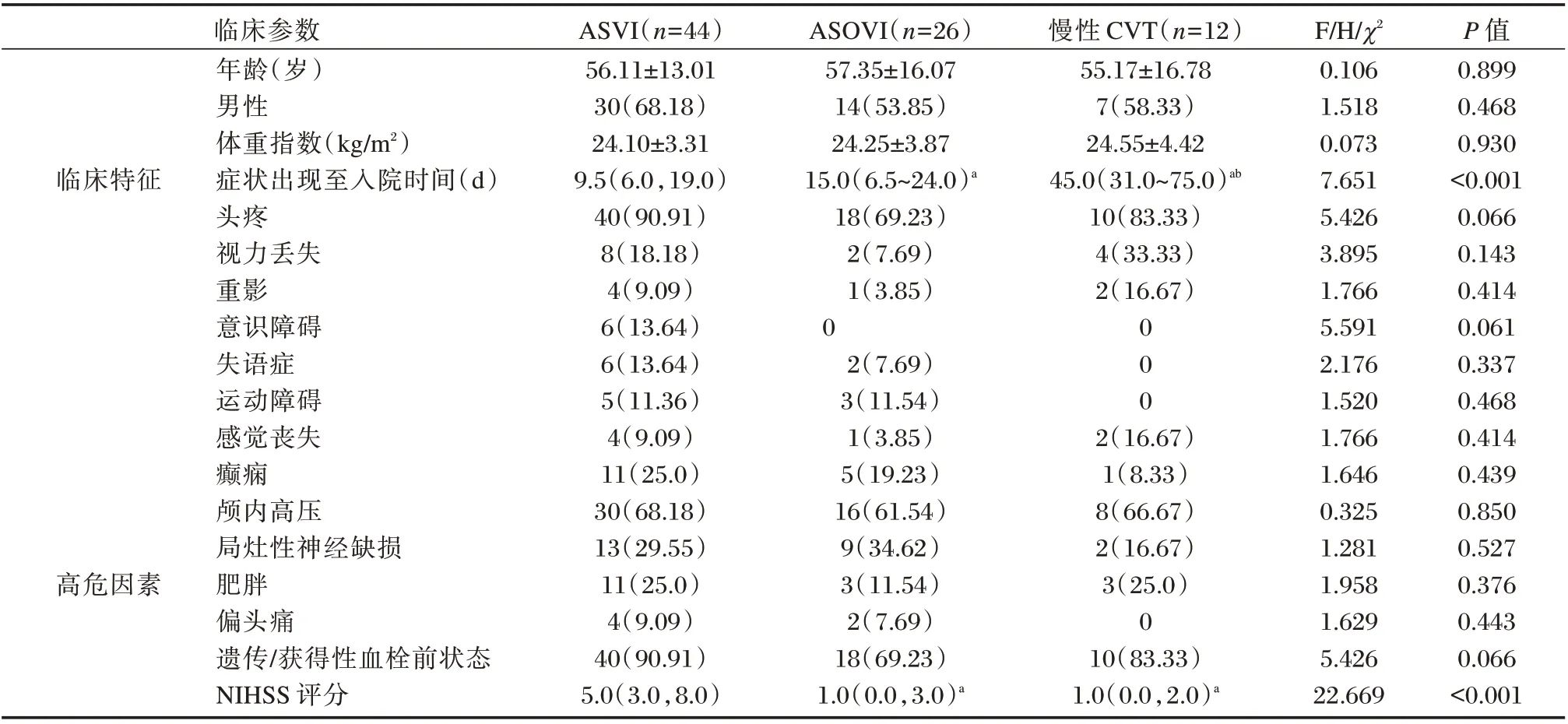
表1 3 组患者临床特征资料比较[(±s),n(%)]Table 1 Comparison of clinical characteristics among the three groups[(±s),n(%)]
注:与ASVI 组相比,aP<0.05;与ASPVI 组相比,bP<0.05。
临床参数临床特征慢性CVT(n=12)55.17±16.78 7(58.33)24.55±4.42 45.0(31.0~75.0)ab 10(83.33)4(33.33)2(16.67)000高危因素年龄(岁)男性体重指数(kg/m2)症状出现至入院时间(d)头疼视力丢失重影意识障碍失语症运动障碍感觉丧失癫痫颅内高压局灶性神经缺损肥胖偏头痛遗传/获得性血栓前状态NIHSS 评分ASVI(n=44)56.11±13.01 30(68.18)24.10±3.31 9.5(6.0,19.0)40(90.91)8(18.18)4(9.09)6(13.64)6(13.64)5(11.36)4(9.09)11(25.0)30(68.18)13(29.55)11(25.0)4(9.09)40(90.91)5.0(3.0,8.0)ASOVI(n=26)57.35±16.07 14(53.85)24.25±3.87 15.0(6.5~24.0)a 18(69.23)2(7.69)1(3.85)0 2(7.69)3(11.54)1(3.85)5(19.23)16(61.54)9(34.62)3(11.54)2(7.69)18(69.23)1.0(0.0,3.0)a 2(16.67)1(8.33)8(66.67)2(16.67)3(25.0)0 10(83.33)1.0(0.0,2.0)a F/H/χ2 0.106 1.518 0.073 7.651 5.426 3.895 1.766 5.591 2.176 1.520 1.766 1.646 0.325 1.281 1.958 1.629 5.426 22.669 P 值0.899 0.468 0.930<0.001 0.066 0.143 0.414 0.061 0.337 0.468 0.414 0.439 0.850 0.527 0.376 0.443 0.066<0.001
2.2 3 组患者炎症相关指标比较
三组淋巴细胞计数、单核细胞计数、血小板计数、LDL、ESR 比较差异无统计学意义(P>0.05)。三组中性粒细胞计数、白细胞计数、NLR、CRP、PCT 比较:ASVI 组>ASOVI 组>慢性CVT 组,差异有统计学意义(P<0.05)。见表2。
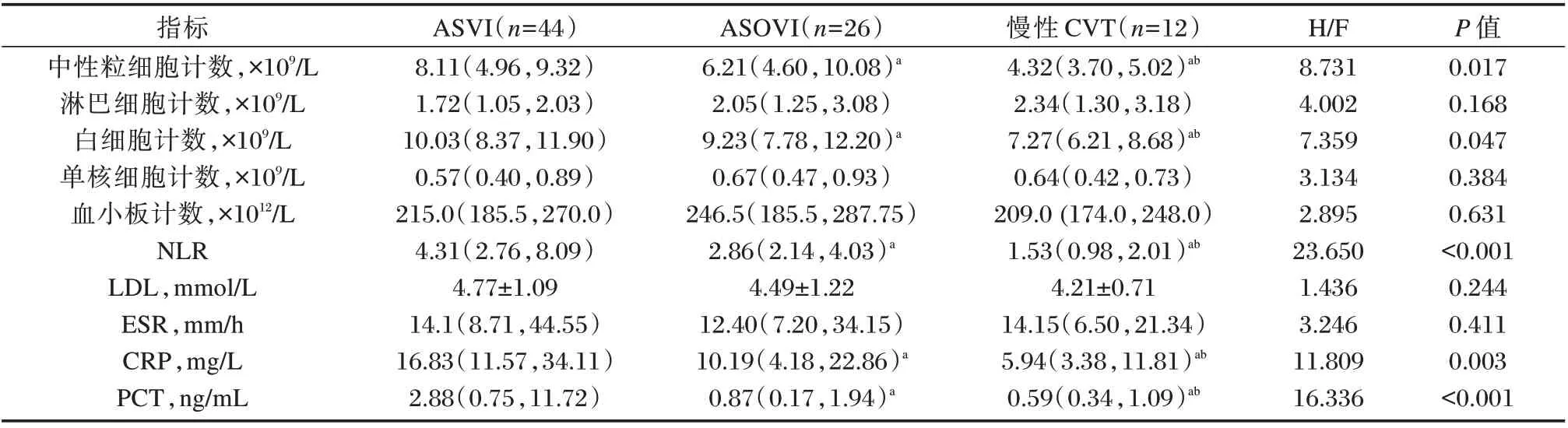
表2 3 组患者炎症相关指标比较Table 2 Comparison of inflammation-related indicators among the three groups
2.3 NLR、CRP、PCT 鉴别ASVI 和ASOVI 的ROC曲线分析
NLR、血清CRP、PCT 三者联合检测来鉴别ASVI 和ASOVI 的AUC 为0.865,灵敏度和特异度分别为87.12%、100%,优于单一检测(P<0.05)。见表3 和图1。
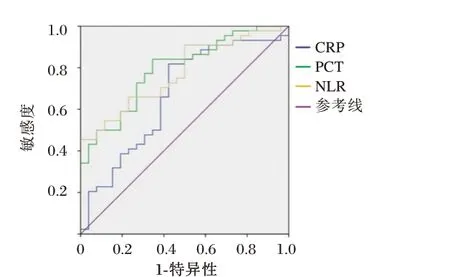
图1 ROC 曲线Figure 1 ROC curve
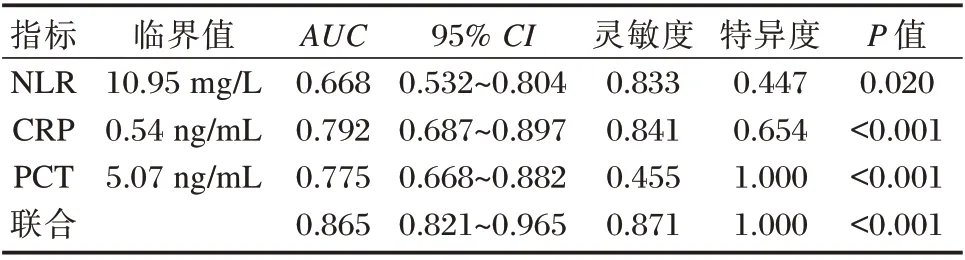
表3 NLR、CRP、PCT 鉴别ASVI 和ASOVI 的效能分析Table 3 ffectiveness Analysis of NLR,CRP and PCT in Identifying ASVI and ASOVI
2.4 多元Logistic 回归分析
Logistic 回归分析显示NLR 和PCT 是静脉梗死发生的独立预测因子(P<0.05)。见表4。
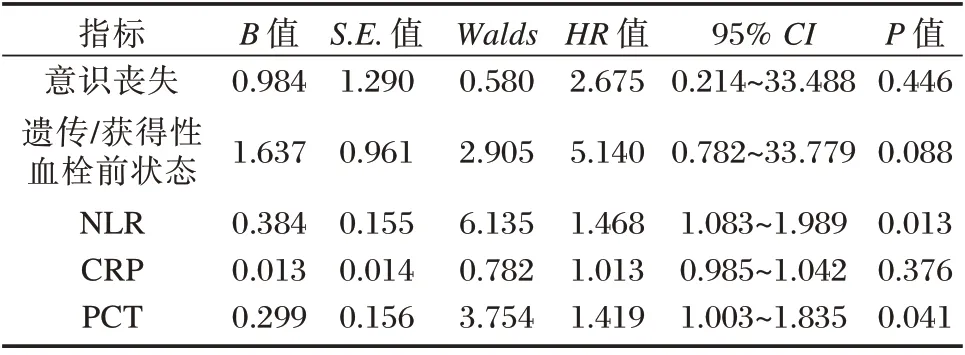
表4 急性/亚急性CVT 患者静脉梗死患者特征和生物标志物之间相关性的多元Logistic 回归分析Table 4 Multivariate Logistic Regression Analysis of the Correlation between the Characteristics of Patients with Venous Infarction and Biomarkers in Acute/Subacute CVT Patients
2.5 入院时NLR、PCT、CRP 与NIHSS 的关系
在急性/亚急性CVT 患者中,入院时NLR(r=0.399,P=0.007)、血 清PCT 水 平(r=0.391,P=0.009)与NIHSS 评分呈正相关。血清CRP 与NIHSS 评分无相关(r=0.190,P=0.217)。校正年龄、性别、入院时间后,多元线性回归分析结果显示,入院时NLR(β=0.230,95%CI:0.041-0.420,P=0.019)、血 清PCT 水平(β=0.041,95%CI:0.003~0.085,P=0.044)与NIHSS 评分呈正相关性。
3 讨论
本项研究对82 例CVT 患者进行了横断面研究,主要评估了血清中与炎症相关的生物标志物水平及其与静脉梗死的关系。结果显示,急性/亚急 性CVT 患 者NLR、CRP、PCT 明 显 高 于 慢 性CVT 患者。此外,在急性/亚急性CVT 患者中,较高水平的NLR、PCT 与静脉梗死相关,ROC 分析对静脉梗死具有良好的预测价值(AUC 分别为0.792和0.775)。而且NLR、PCT 与入院时NIHSS 呈线性正相关,说明可以反映急性/亚急性CVT 患者临床症状的严重程度。
CVT 相较于动脉血栓较为罕见,而且患病人群普遍更年轻化[2-3]。与动脉血栓不同的是,CVT的时间表现具有高度特异性,从发作到更隐匿的形式,并伴有持续性头痛,其发作有时可能难以确定[10]。治疗的决定取决于症状的持续时间,因为慢性形式通常不受益于抗凝治疗。炎症和炎症生物标志物在血栓性疾病(即脑血管疾病)中的作用是最近讨论的主题。一些研究探讨了NLR 和CRP在动脉梗死中的作用[4-5]。然而,关于他们参与其他脑血管疾病,如CVT 的数据仍然很少。
与慢性CVT 人群相比,急性/亚急性CVT 患者NLR、PCT、CRP 增加,这是CVT 炎症增强的直接证据。我们的研究表明,中性粒细胞在急性/亚急性CVT 中存在早期浸润,虽然急性/亚急性CVT没有发现白细胞减少,但我们确实观察到淋巴细胞计数降低的趋势,慢性期淋巴细胞增多,中性粒细胞减少。因此,观察到NLR 结果似乎可以反映这种病理变化。之前的研究表明,动脉粥样硬化血栓形成和静脉血栓形成中存在明显的炎症[11]。CRP 作为全身炎症的可靠生物标志物,与心血管疾病有关[12-14]。众所周知,缺血性中风[13]和心肌梗死[14]在急性和亚急性阶段表现出轻度炎症反应,例如血清CRP、PCT 水平升高。据报道,根据NIHSS的计算值,PCT、NLR 与中风严重程度相关。最近的一项实验研究表明,CVT 诱导的血脑屏障破坏和静脉梗死可能依赖于炎症细胞的浸润,这有助于CVT 的水肿反应[13]。在这项研究中,我们发现血清CRP、PCT 与急性/亚急性CVT 患者的静脉梗死显著相关。此外,入院时血清PCT 水平与NIHSS 呈正相关,这证实了之前的研究结果[12],并进一步强调了炎症在与静脉梗死相关的血脑屏障破裂中的重要作用。然而,CVT 与静脉血栓栓塞(如深静脉血栓或肺栓塞)具有相同的风险因素,炎症是静脉血栓栓塞的几种风险因素(如癌症、感染、自身免疫状况、创伤、手术、妊娠)的共同特征[15]。炎症可以破坏止血系统,促进血栓形成[13]。
总之,NLR、CRP、PCT 可能与急性/亚急性CVT 患者的静脉梗死显著相关,尤其是入院时NLR 和PCT 是发生静脉梗死的独立预测因素。这些结果表明,炎症反应可能参与了CVT 患者静脉梗死的发病机制。因此,抗炎治疗可能是急性/亚急性CVT 伴静脉梗死的一种有前途的治疗策略。未来需要更大样本量的纵向研究和对这些生物标志物的系列评估来证实这些发现。
