老年发热待查患者一例的病因分析
2022-02-03王垚李理刘亭亭张云沙贵明
王垚,李理,刘亭亭,张云,沙贵明
(北京老年医院老年示范病房,北京 100095)
发热是一种常见的临床症状,发热待查(fever of unknown origin,FUO)的病因分析在国内外均是十分棘手的问题,是临床医师面临的一大挑战。现将1例反复发热的老年患者的情况及病因展开分析,供临床参考。
1 病例资料
患者,男性,67岁,因“反复发热2年余”,于2020年9月16日就诊于北京老年医院。患者诉2019年6月开始发热,院外反复抗感染治疗(具体不详),体温无明显改善。2020年8月27日因“反复发热3周”就诊外院,体温最高41 ℃,偶有咳嗽、咳少量白黏痰,无畏寒、寒战及其他伴随症状。辅助检查:血常规白细胞计数5.57×109/L,中性粒细胞百分比 82.9%;尿常规:白细胞3+,尿潜血2+;胸CT:双侧少量胸腔积液。诊断“FUO:肺部感染?泌尿系感染?”予头孢噻肟钠+左氧氟沙星抗炎治疗1周,体温高峰无明显下降;抗生素调整为哌拉西林舒巴坦治疗1周,体温波动在37.2 ℃~38.0 ℃。2020年9月9日因“进行性运动迟缓,言语含糊1年余”转入首都医科大学宣武医院,完善检查,颅脑磁共振平扫(magnetic resonance imaging,MRI)提示小脑、脑干萎缩;查体四肢肌张力增高,体位性低血压,伴有尿频、尿失禁(院外插入尿管),综合考虑诊断为多系统萎缩、体位性低血压,予美多芭治疗。住院期间仍间断发热,体温最高达38 ℃,血常规提示白细胞及中性粒细胞正常,尿常规白细胞(沉渣镜检)15/μl,红细胞0/μl,真菌(-),滴虫(-);请药剂科会诊考虑发热待查:肺炎?予头孢呋辛抗炎治疗,体温无好转。2020年9月16日以“发热待查”收入我科。热型特点:午后发热为主,日间体温37.4 ℃,夜间体温最高38.7 ℃;否认寒颤、乏力、纳差、腹痛等伴随症状。查体:可闻及喘鸣音,双下肺可闻及少许湿性啰音。辅助检查:多次血常规示白细胞波动在(6.54~8.07)×109/L,中性粒细胞百分比59.5%~83.9%,淋巴细胞百分比10.2%~32.9%,单核细胞百分比5.4%~8.8%,嗜酸细胞百分比0.3%~3.0%;降钙素原(0.10~0.39)ng/ml;胸CT:双肺下叶可见散在斑片影,支气管扩张(图1)。多次请呼吸科联合诊治,除外新型冠状病毒肺炎,考虑细菌性肺炎、支气管扩张,先后予盐酸莫西沙星、哌拉西林舒巴坦、美罗培南等多种抗生素治疗,复查胸CT双下肺斑片状影较前明显吸收好转(图2)。仍偶有咳嗽、咳少量白黏痰,间断发热。腰椎MRI(2020-10-23):L1椎体骨质破坏及周围软组织肿胀。纯蛋白衍生物(++);全身骨扫描(2020-10-23):L1椎体楔形变并放射性增高,考虑良性病变,结核可能性大,建议3个月后复查;骨科会诊考虑腰椎结核待除外,建议予异烟肼、乙胺丁醇、利福喷丁、吡嗪酰胺试验性抗结核治疗,患者仍发热。住院期间多次尿培养示泛耐药肺炎克雷伯杆菌,耐药机制:超广谱β-内酰胺酶(+),菌落计数>105CFU/ml,对四环素、复方新诺明敏感。患者持续保留导尿状态,否认腹痛、寒颤等不适症状。家属携带病历资料于北京协和医院诊断:发热待查、泌尿系感染,给予米诺环素联合复方新诺明治疗,体温仍波动在37.4 ℃~38.0 ℃。
患者反复发热,入院后抗感染治疗效果欠佳。因颈前倾,测脑脊液压力正常,脑脊液送检正常,除外脑膜炎等颅内感染。自身抗体等免疫系统检查均(-),除外免疫结缔组织疾病。肿瘤相关检查(-),除外肿瘤可能。因怀疑药物热可能,停全部药物1周,体温较前无改善,除外药物热。2020年12月试验性抗结核治疗2个月后复查腰椎MRI较前无改善,体温无变化,除外腰椎结核诊断。行脑电图检查除外癫痫。复查颅脑MRI检查可见脑桥“十字征”(图3),仍提示小脑、脑干萎缩。多次完善降钙素原、C-反应蛋白、血常规检查均示炎症指标正常,且抗感染治疗效果不佳。反复追问患者病史,诉1年前因“燥热感”服用中药治疗,后因间断发热辗转于各医院的感染科、呼吸科。2019年6月自觉全身无汗,与发热病史时间一致,考虑患者发热与多系统萎缩致泌汗障碍有关,遂停用抗感染治疗。发热时予解热镇痛药物治疗,效果欠佳,予酒精擦浴,体温可稍有改善。

图1 入院胸部CT扫描Figure 1 Chest CT scan at admissionThe bronchial bundles in the lower lobes of both lungs are thickened,the edges are blurred, and scattered patchy shadows can be seen.
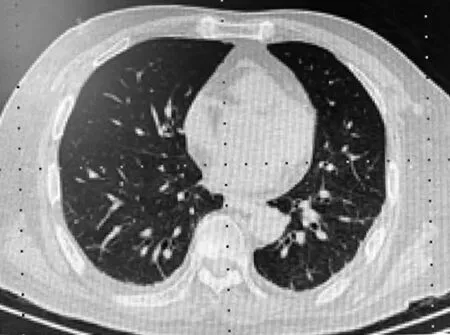
图2 抗感染治疗后胸CT扫描Figure 2 Chest CT scan after anti-infective therapyThe bronchovascular bundles in the lower lobes of both lungs are normal with clear margins.
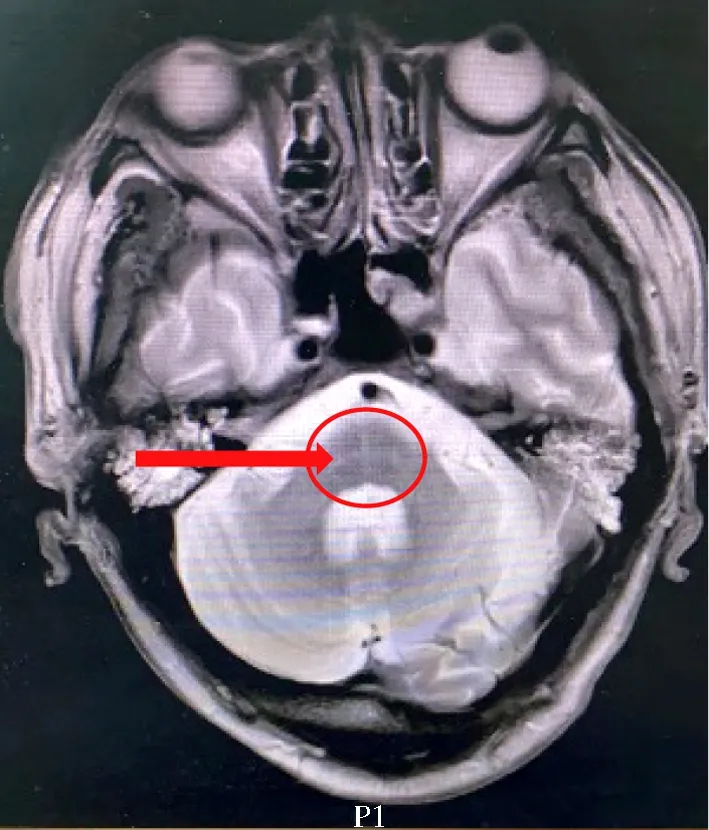
图3 颅脑磁共振平扫Figure 3 Cranial magnetic resonance imaging scan The arrow indicates pons “hot cross bun sign”.
2 讨 论
多系统萎缩(multiple system atrophy,MSA)[1-3]是一种成年隐匿起病的神经退行性疾病,具有散发性、致命性、进展快速及临床少见等特点。主要表现为自主神经功能障碍、帕金森样症状、小脑性共济失调及椎体束征症状。非运动症状如排尿障碍、性功能减退、直立性低血压、泌汗异常、呼吸喘鸣、睡眠及情绪障碍等,可出现于运动症状前数年。
该患者以发热待查入院,MSA病史诊断明确、卧床、留置导尿管;听诊肺内可闻及湿性啰音及喘鸣音,胸CT可见散在斑片影,双下肺可见支气管扩张征象;血常规检查中性粒细胞百分比有增高,予抗感染治疗后肺内斑片影略有吸收,中性粒细胞百分比可降至正常,然体温仍未降至正常范围。考虑入院时存在肺部感染,予抗感染治疗有效;住院期间多次尿培养示泛耐药肺炎克雷伯杆菌,根据药敏选择相关抗生素治疗体温无变化,且患者无腹痛、尿痛等主诉,尿液清亮无浑浊,考虑为定植菌;患者体温仍未降至正常范围考虑为其他原因所致。而多种因素的交叠给临床查因增加了难度。
2017年我国专家提出FUO分为4类[4]:经典型FUO、住院患者的FUO、粒细胞缺乏患者的FUO和获得性免疫缺陷综合征感染者的FUO。FUO的病因复杂,Knockaert 等[5]将FUO病因分为感染性疾病、非感染性炎症性疾病、恶性肿瘤、其他疾病和未明热5大类。除外感染性疾病、非感染性炎症性疾病、恶性肿瘤等病因,根据临床表现及辅助检查进一步分析发热原因。
因患者卧床状态,房间内温度较恒定,除外因机体剧烈运动或暴露于极端热环境中所致热射病。功能性发热需除外器质性疾病,且体温常不超过37.3 ℃,患者体温常波动在37.4 ℃~38.7 ℃,除外功能性发热。中枢性发热是由于散热机制障碍,在发热时不伴有出汗、呼吸快、脉搏增快以及皮肤血管扩张等生理性散热反应,常突然高热,体温可直线上升,达40 ℃~41 ℃,持续高热数小时至数天直至死亡,或体温突然下降至正常。患者行脑电图检查除外癫痫,颅脑MRI除外脑血管病变、占位、外伤等,且体温仅1次达到41 ℃,予酒精擦浴体温可改善,除外中枢性高热。多次追问病史,患者自诉10余年前出现性功能减退,2年余前出现排尿困难、直立性低血压,1年余前发现泌汗减少致无汗,发热时“舒服”,近期出现呼吸喘鸣及睡眠障碍等表现,均符合MSA的临床表现及过程。而泌汗减少、无汗可间接引起体温调节异常。
分析症状、体征与疾病间的相关性,因患者对于病情的不典型表述、带有迷惑性的局部查体表现变得艰难。然而详细的病史采集仍是建立FUO初步诊断的基石[6]。病史采集的要点包括起病症状、病情演变、热型表现、新发生或新消失的症状和体征,以及一些伴随症状和体征;需要全面掌握现病史、既往史、输血史及用药史等;应重视各疾病中一些非常规的临床表现;必要时还需对病史进行反复采集,询问患者的家属及朋友,与既往接诊医师交流,以便获取更真实、更完整的病史资料。同时对于体格检查也要做到尽可能认真、系统和详细。
目前,国内外关于确诊FUO所必需的检查项目尚无统一标准。临床工作中需要根据病史、临床表现,并合理利用辅助检查工具,才能更好地寻找病因。
综上,发热是临床常见症状,可见于多种疾病,缺乏特异性。FUO病因复杂,亦缺少特异性诊断及检查方法,容易被误诊漏诊。FUO概念的提出为不明原因发热患者的诊治提供了重要的临床思路。探究病因的过程永远离不开详细的病史采集,深入细致的体格检查,对实验室检查和影像学检查技术的合理整合及运用。
