食道多普勒超声指导液体治疗在老年肺癌手术中的应用
2022-01-27杨丽娜赵国娜姬雅君
陈 鹏,李 玲, 杨丽娜, 赵国娜, 姬雅君
沧州市中心医院,河北 沧州 061000
手术切除是临床治疗肺癌重要方法之一,手术对患者来讲属于外界应激源,会造成机体应激反应,围手术期液体治疗有助于患者脏器血液供应的恢复,传统的补液主要以体重补液为主,对于患者的个体差异性灌注较少,因此可能导致容量不足或者补液过多,导致术后并发症发生[1]。目标导向液体治疗有助于预防围手术期潜在循环容量不足或过量,可以减少术后并发症的出现,食道超声多普勒血流动力学监测仪通过连续监测血流动力学变量,对降主动脉单位时间血流量分析可以提供多项参数,通过其监测的校正血流时间等指标反映心肌收缩力等相关情况,目的是对液体治疗进行指导,操作简便,减少了其他监测设备相关并发症出现[2]。本研究对老年肺癌手术患者采取经食管超声心动图(transesophageal echocardiography,TEE)进行液体治疗指导,以期为临床开展液体治疗提供参考。
1 资料与方法
1.1 一般资料
选取我院2018年4月至2020年4月实施肺癌开胸手术的患者98例,依据随机数字将患者分为TEE组(TEE指导下液体治疗)和常规组(传统方法补充液体治疗)各49例进行本研究。研究方案与患者及其家属充分沟通,签署知情同意书;经我院医学伦理委员会批准后实施。纳入标准:均为肺癌患者,经胸部CT、MRI及肺癌纤支镜检查确诊为肺癌;均采用传统开胸肺癌根治术治疗;患者年龄60~82岁;美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级;病理学TNM分期Ⅰ~ⅢA期。排除标准:伴有严重感染疾病者;慢性心力衰竭且美国纽约心脏病协会(NYHA)分级Ⅱ级的患者;凝血功能障碍患者;伴有其他部位癌症、肿瘤患者;术前新辅助化疗病史患者。
1.2 方法
1.2.1手术方法
采用开胸治疗,患者健侧卧位,全麻满意后气管插管,明确患者病灶位置,在第五、六肋间行18~20 cm切口,分离周围组织后结扎血管,对相应的病灶肺叶进行切除,同时对支气管旁、隆突下、下肺韧带、食管旁淋巴结进行清扫,术后留置引流管并给予抗炎等常规治疗。
1.2.2液体补充方法
TEE组:TEE指导下液体治疗,麻醉诱导气管内插管将食道超声多普勒探头置入患者食道,探头尖顶部直接指向患者腭下方,传感器额斜面指向患者,在获得有特征的降主动脉信号转动探头,当声音信号形成尖锐音调开始设置监测参数。输注乳酸钠林格液5~7 mL/(kg·h)作为背景输液,按照FTc和每搏输出量(SV)变化对乳酸钠林格液输入进行调整,FTc应控制在350~400 ms,当350 ms≤FTc≤400 ms继续按原补液速度补液;当FTc<350 ms在10 min内输注200 mL乳酸钠林格液,当每搏变异度(SVV)<10%按原补液速度进行,当SVV>10%在10 min内输入200 mL乳酸钠林格液至SVV<10%,当FTc>400 ms则减缓补液。
常规组:传统方法补充液体治疗,麻醉诱导完成,找寻患者胸锁乳突肌锁骨端内侧缘及胸骨端外缘,触颈总动脉搏动点确定穿刺部位,超声引导下开展右颈内静脉穿刺并置管连接压力传感器,监测中心动脉压变化情况,输注乳酸钠林格液5~7 mL/(kg·h)作为背景输液,以患者中心静脉压(CVP)为指导补充乳酸钠林格液。
1.3 观察指标
对比两组患者的血流动力学参数、补充液体量、氧合指数、血乳酸水平、术后患者手术相关并发症指标。对比两组患者麻醉诱导前(T1)、切皮时(T2)、手术中30 min(T3)、术毕(T4)时刻患者的每搏输出量(stroke volume,SV)、每搏变异度(stroke volume variation,SVV)、心排血量(cardiac output,CO)、中心静脉压(central venous pressure,CVP)、平均动脉压(mean arterial pressure,MAP)。
1.4 统计学处理
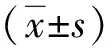
2 结果
2.1 两组患者的一般资料比较
TEE组和常规组的年龄、性别、身高、体重等基线资料比较,两组具有较好的可比性和均衡性(P>0.05)。详见表1。
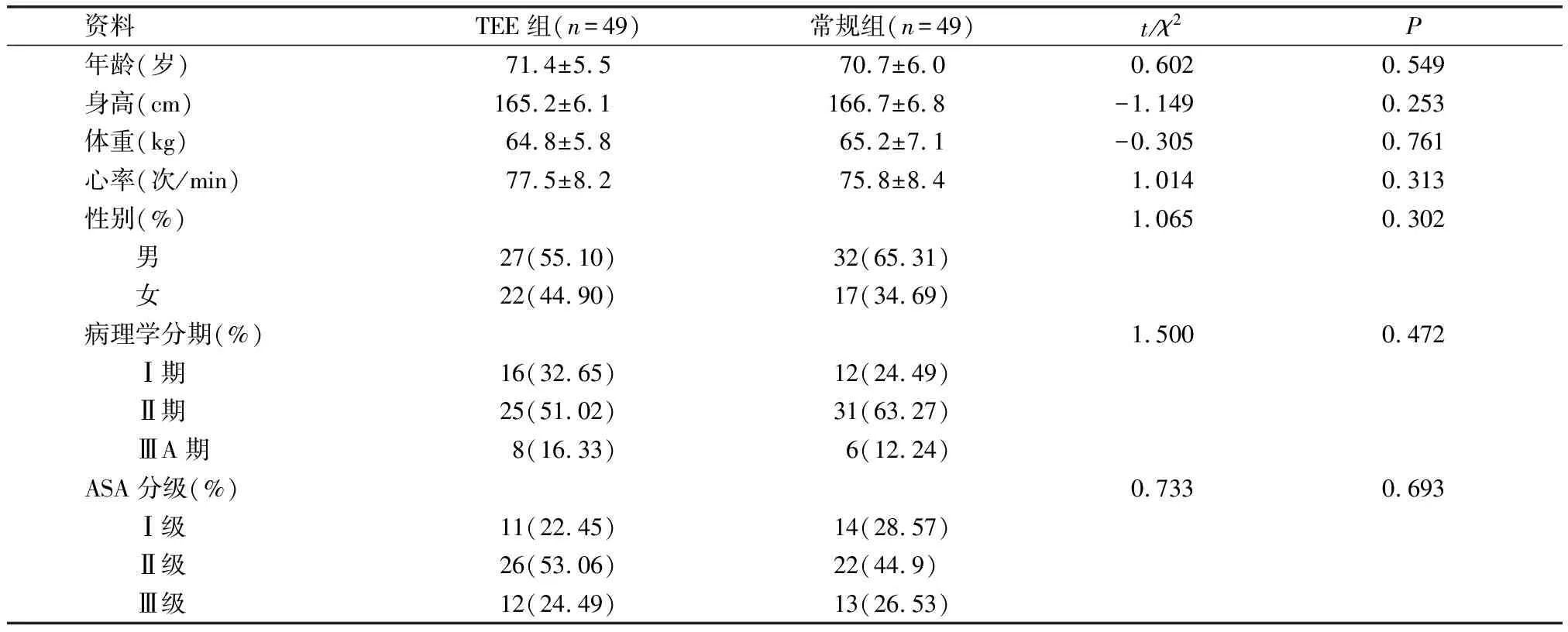
表1 两组患者的一般资料比较
2.2 两组患者的手术情况比较
TEE组的手术时间、出血量、胸腔引流量、清扫淋巴结数目、住院时间与常规组比较,差异无统计学意义(P>0.05)。详见表2。
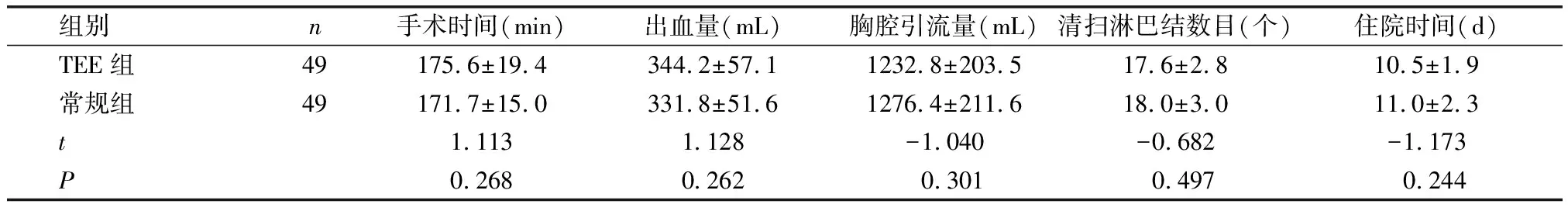
表2 两组患者的手术情况比较
2.3 两组患者补液情况比较
TEE组的晶体液用量、胶体液用量均明显低于常规组,且差异具有统计学意义(P<0.05)。详见表3。

表3 两组患者补液情况比较
2.4 两组患者血流动力学参数比较
监测对比TEE组和常规组患者在T1~T4时刻的血流动力学参数,TEE组在T2、T3时刻的SVV、CVP测定值明显低于常规组,且差异具有统计学意义(P<0.05);TEE组的CO值在T4时刻明显高于常规组(P<0.05);TEE组的MAP值在T3、T4时刻明显低于常规组,且差异具有统计学意义(P<0.05)。详见表4。

表4 两组患者血流动力学参数比较
2.5 两组患者氧合指数、血乳酸水平比较
术前,两组患者的氧合指数、血乳酸水平差异无统计学意义(P>0.05),术中60 min、术后30 min时,TEE组的氧合指数明显高于常规组,血乳酸明显低于常规组(P<0.05)。详见表5。
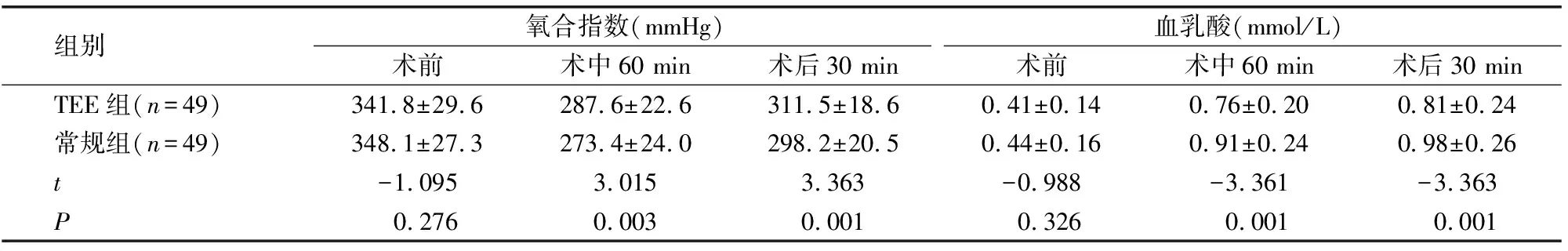
表5 两组患者氧合指数、血乳酸水平比较
2.6 两组患者手术并发症率比较
TEE组的手术并发症率(8.16%)与常规组手术并发症率(20.41%)比较,差异无统计学意义(P>0.05)。详见表6。
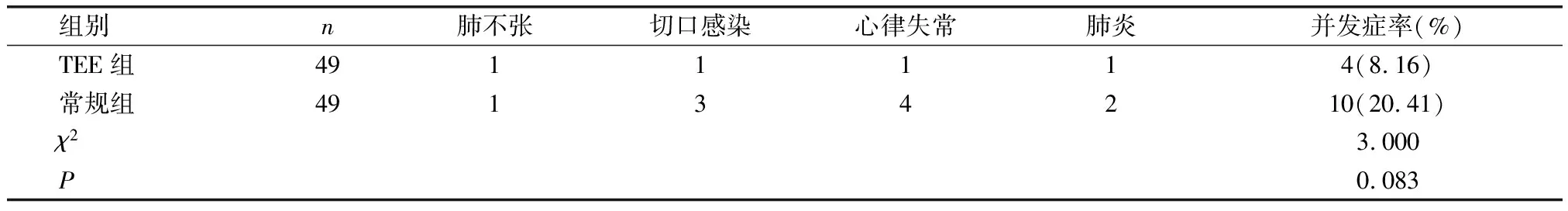
表6 两组患者手术并发症率比较
3 讨论
肺癌近年来发病率和死亡率均位居恶性肿瘤首位,而且呈现升高趋势,严重地影响了患者生命安全,肺癌由于具有发病隐匿、侵袭性高等特点,早期诊断并开展积极治疗对改善患者预后意义重大[3-5]。近年来,研究发现在肺癌手术围手术期开展容量治疗对改善患者预后意义显著,容量治疗可以调节人体体液总量,在血浆和组织间液等细胞外液对容量进行控制,纠正患者体内存在的水、电解质紊乱,让患者血容量和血流动力学更为平稳,确保了器官组织氧供,保证患者安全度过围手术期[6,7]。近年来,随着手术的复杂化和精确化,容量管理可以确保手术的顺利进行,积极有效的容量控制对于减少围手术期由于体液紊乱形成的各种并发症具有重要意义[8-10]。
研究发现,围手术期容量管理的目标是有效的循环血量和稳定的血流动力学,使组织灌注来实现更好的平衡,还可以改善患者的预后,本研究对老年肺癌根治术患者术中采用TEE指导液体治疗,以往研究中在围手术期以CVP作为主要监测指标,判断容量状态和指导输液,但是该方式利用压力代替容积方法反映心脏前负荷变化,而人体心脏前负荷是容积而不是压力导致其在血流动力学监测中的作用受到一定质疑[11]。
食道超声多普勒监测仪通过鼻腔或口腔插入,测量降主动脉单位时间血流量对心排血量等多项参数进行评价,可以计算出降主动脉每搏量、左室射血分数时间等反映容量变化的指标[12,13]。本研究发现TEE组的手术时间、出血量、胸腔引流量、清扫淋巴结数目、住院时间与常规组比较差异无统计学意义,提示老年肺癌根治术患者术中采用TEE指导液体治疗不会对患者手术产生影响。TEE创伤小,麻醉后操作风险低,简便易行,其中FTc测量方法简便、准确、可重复性强,影响FTc因素少,因此结果不会受到干扰[14]。本研究中TEE组的晶体液用量、胶体液用量均低于常规组,在T2、T3时刻的SVV、CVP测定值低于常规组;TEE组的CO值在T4时刻高于常规组;TEE组的MAP值在T3、T4时刻低于常规组,提示老年肺癌根治术患者术中采用TEE指导液体治疗有助于减少晶体液和胶体液用量,可以稳定患者围手术期血流动力学指标。
有研究显示心肌收缩力强弱同开始收缩前肌纤维长度之间关系紧密,心肌收缩力同前负荷成正相关性,FTc指标可以即时反映左心室心肌收缩能力,在350~400 ms范围内心肌粗细肌丝相互交叉达到最佳状态,心肌纤维长度最为适宜,心肌收缩状态最佳,因此通过食道超声多普勒监测指导液体输注策略,可以优化心肺功能受损患者在术中液体输注量,减少了液体超负荷引起的副作用的发生[15]。本研究中术中60 min、术后30 min时,TEE组的氧合指数高于常规组,血乳酸低于常规组,提示采用TEE指导液体治疗有助于概算患者氧合指数,降低乳酸浓度。
综上,老年肺癌根治术患者术中采用TEE指导液体治疗,可以优化液体输注量,减少液体负荷过重带来的副作用,更好地维持围手术期血流动力学平稳,具有良好的应用前景,但是围手术期影响患者术后恢复因素较多,本文未能对多因素进行分析,还需要进一步探讨和论证。
