2型糖尿病住院患者糖尿病肾病发生的危险因素分析
2022-01-24范沛亮
范沛亮
(伊犁州新华医院内分泌科,新疆伊犁州 835000)
糖尿病是一种常见的代谢性疾病,2型糖尿病多发于30岁以上人群,又称为成年发病型糖尿病[1]。2型糖尿病是由遗传、环境等因素引起的胰岛素分泌不足或胰岛素抵抗,进而会导致血糖升高,造成心脏、神经、血管等组织器官功能不全[2]。常见症状为多食、多饮、多尿、体质量减轻等,若血糖长期控制不佳,将会产生多种严重并发症,如糖尿病肾病、心血管疾病等[3-4]。目前2型糖尿病尚无法彻底治愈,但可通过长期用药、运动、饮食干预等手段以控制血糖、稳定病情[5]。糖尿病肾病的症状是肾小球硬化伴尿蛋白排出,当尿蛋白排出一定量时,肾脏结构、功能均出现一定程度的受损,这属于糖尿病微血管病变[6]。糖尿病肾病患者通过治疗仅能缓解症状、延缓病情进展,该疾病严重危害患者身体健康,应引起高度重视。因此,找到2型糖尿病患者糖尿病肾病发生的危险因素至关重要,可为今后的防治提供新参考,从而更好地控制病情,达到提高预后效果的目的。本研究旨在探讨影响2型糖尿病住院患者发生糖尿病肾病的危险因素,为临床防治提供新参考,现报道如下。
1 资料与方法
1.1 一般资料 选取伊犁州新华医院2020年1月至12月收治的240例2型糖尿病住院患者,进行回顾性分析。依据尿白蛋白/肌酐比值(UACR)分为两组,UACR<30 mg/g为非糖尿病肾病组(180例),UACR≥30 mg/g为糖尿病肾病组(60例)。两组患者一般资料比较,详见表1。本研究经伊犁州新华医院医学伦理委员会批准。纳入标准:①所有患者均符合《中国2型糖尿病防治指南:2010年版》[7]中的诊断标准并确诊,糖尿病肾病组及两组分组标准均参照《中国糖尿病肾脏疾病防治临床指南》[8]中的相关诊断标准;②临床资料完整者。排除标准:①短期内服用过影响肾功能及尿蛋白排泄药物者;②患有严重的免疫系统疾病者;③其他糖尿病急性并发症者;④急性、梗阻性肾损伤者;⑤泌尿系统障碍者;⑥有其他传染性疾病者。
1.2 分析方法 ①影响2型糖尿病住院患者糖尿病肾病发生的单因素分析。因素主要包括年龄、性别、病程;依据《中国高血压防治指南》[9]判定患者有无高血压;参照《心血管疾病防治指南和共识2013》[10]进评估患者有无动脉粥样硬化,以动脉内膜中层厚度≥12 mm为有动脉粥样硬化,动脉内膜中层厚度<12 mm为无动脉粥样硬化;体质量指数(BMI)测定:对患者的体质量及身高进行测量并记录;患者入院后,采集清晨空腹静脉血约4 mL,以3 000 r/min离心10 min分离血浆,采用高效液相色谱法检测糖化血红蛋白(HbAlc),采用酶联免疫吸附法检测三酰甘油(TG)、总胆固醇(TC),采用直接法检测高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C),采用己糖激酶法检测空腹血糖(FBG);采集患者餐后2 h静脉血约2 mL,用己糖激酶法检测餐后2 h血糖(2 h PG);对有统计学意义的单因素变量进行赋值。②影响2型糖尿病住院患者糖尿病肾病发生的多因素分析。采用多因素Logistic回归分析将单因素分析中差异有统计学意义的变量筛选为危险因素及保护因素。
1.3 统计学分析 应用SPSS 22.0统计学软件进行数据分析。计数资料以[例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验;多因素采用Logistic回归分析,检验糖尿病住院患者糖尿病肾病发生的危险因素和保护因素。P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析 单因素分析结果显示,糖尿病住院患者糖尿病肾病发生不受年龄、性别、动脉粥样硬化、BMI、TG、TC、FBG、2 h PG影响(均P>0.05),但可能受病程、高血压、HbAlc、HDL-C、LDL-C影响(均P<0.05),见表1。
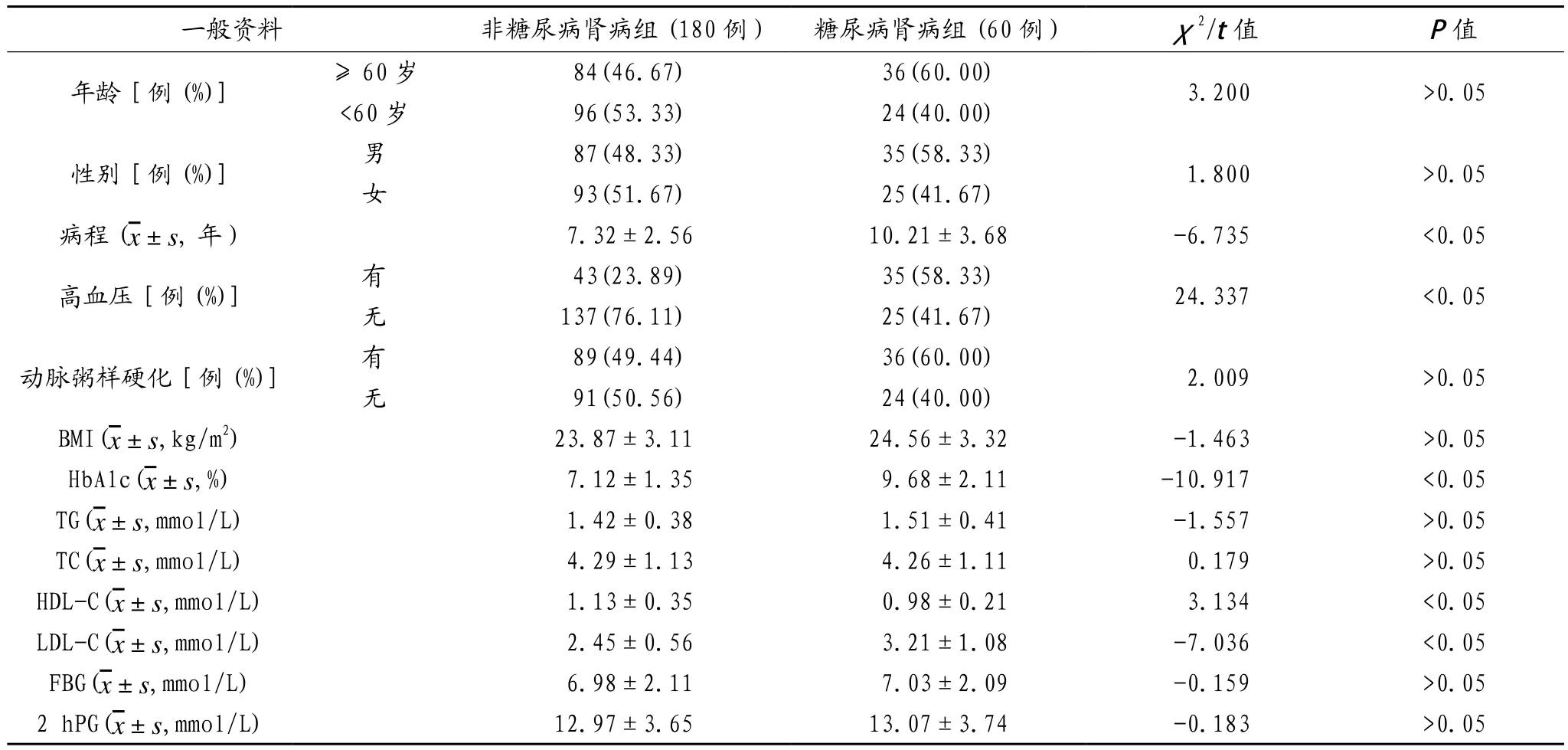
表1 单因素分析
2.2 多因素Logistic回归分析 以2型糖尿病住院患者糖尿病肾病发生为因变量,将单因素分析中差异有统计学意义的指标作为自变量,经多因素Logistic回归分析结果显示,病程(≥10年)、有高血压、HbAlc(≥9%)、LDL-C(≥2.50 mmol/L)均为2型糖尿病住院患者发生糖尿病肾病的危险因素(OR=1.921,1.079,1.093,1.782,均P< 0.05);HDL-C(≥ 1 mmol/L)则 为影响2型糖尿病住院患者发生糖尿病肾病的保护因素(OR=0.828,P< 0.05),见表3。

表2 自变量说明

表3 多因素Logistic回归分析
3 讨论
2型糖尿病的发病机制较为复杂,患者多因持续的胰岛素抵抗使血糖升高,从而发展为β细胞功能障碍,使胰岛功能衰弱,最终导致糖尿病[7]。糖尿病肾病是致2型糖尿病患者死亡的主要原因之一。糖尿病肾病初期主要表现为小球滤过率下降;中期主要表现为尿微量蛋白与肌酐比值间歇性升高;末期为尿毒症期,出现持续性的微量白蛋白尿,还可能出现血肌酐升高、血压升高,需要进行透析治疗来维持生命[11]。因此,临床上研究的重点为2型糖尿病患者并发糖尿病肾病的相关影响因素,进而对患者进行针对性防治,可改善病情,提高生活质量。
本研究单因素分析结果显示,糖尿病住院患者糖尿病肾病发生不受年龄、性别、动脉粥样硬化、BMI、TG、TC、FBG、2 hPG影响(均P>0.05),但可能受病程、高 血 压、HbAlc、HDL-C、LDL-C 影 响(均P< 0.05)。多因素非条件Logistic回归分析结果显示,病程(≥10年)、有 高 血 压、HbAlc(≥ 9%)、LDL-C(≥ 2.50 mmol/L)均为2型糖尿病住院患者发生糖尿病肾病的保护因素(OR=1.921,1.079,1.093,1.782,均P<0.05);HDL-C(<1 mmol/L)则为影响2型糖尿病住院患者发生糖尿病肾病的危险因素(OR=0.828,P<0.05)。这与王鲁伃[12]研究结果一致。分析其原因可能在于:随着糖尿病患者患病年限的不断增加,患者肾小球滤过率逐渐下降,尿白蛋白的排泄率增加,从而加重肾脏负担,诱发糖尿病肾病。高血压是糖尿病肾病晚期的常见症状,高血压持续升高就会加速肾病病情发展,会在短时间内引起肾功能衰竭,从而加重糖尿病肾病患者的病情[13];另外高血压是诱导机体发生微血管疾病的危险因素,其可提高糖尿病肾病发生的风险,因此糖尿病患者在日常生活中应注意控制血压,以避免糖尿病肾病的出现。糖尿病肾病患者常合并有高脂血症,高脂血症将使患者的糖代谢紊乱加重、肾脏损害速度加快[14];近年来有研究发现HbA1c是1型糖尿病和2型糖尿病患者肾功能恶化的危险因素,HbA1c水平下降能够显著降低糖尿病患者神经病变与微血管病变的发生风险,糖尿病患者应对自身血脂水平进行控制,预防糖尿病肾病的发生[15]。机体内的糖代谢与脂代谢关系密切,糖尿病患者的糖代谢发生问题时,就会影响体内脂质的正常合成和分解,使体内脂质的合成增加,分解过程则减慢。血脂紊乱可作用于肾小球系膜细胞上的LDL-C受体,从而导致系膜细胞的损伤,促进蛋白尿的产生、肾小球功能的丧失和肾小管间质纤维化[16]。脂代谢异常会引起HDL-C水平升高,因此当患者机体内HDL-C处于较低水平时,就会提示糖尿病患者机体内的糖代谢处于稳定状态,糖尿病患者出现糖尿病肾病的可能性也随之降低[17]。随着糖尿病病程的延长,其不仅可加重病情,且可造成永久性损伤,进而提高糖尿病肾病的发生率,因此患者对于糖尿病应积极尽早进行治疗,降低糖尿病肾病的发生率。同时在日常生活中糖尿病患者应对自身血脂、血压情况进行控制,以减轻机体内肾脏压力,预防糖尿病肾病的发生。
综上所述,病程(≥10年)、有高血压、HbAlc(≥ 9%)、LDL-C(< 2.50 mmol/L)均 为 影 响 2型糖尿病住院患者发生糖尿病肾病的危险因素,HDL-C(≥1 mmol/L)则为影响2型糖尿病住院患者发生糖尿病肾病的保护因素;因此,临床治疗可根据上述结果,采取针对性措施预防糖尿病患者出现糖尿病肾病,但本研究样本量较少、中心单一,结果存在一定的偏倚,因此临床可采取多中心、大样本量进行深入研究,以提高结果的准确度。
