阿司匹林联合氯吡格雷治疗脑梗死的应用分析
2022-01-24杨伟伟胡晓华
杨伟伟,胡晓华
(惠民县人民医院内科,山东滨州 251712)
脑梗死是指由于多种原因导致脑动脉粥样硬化后堵塞血管造成脑组织局部缺血、缺氧后导致的局限性脑组织缺血性坏死,是一种脑部血液循环障碍性疾病[1]。溶栓是治疗急性脑梗死最主要的治疗方式之一,但由于时间窗等方面的限制,溶栓治疗只适用于部分患者,临床认为联合用药更有利于改善患者的临床症状,促进血管再通[2]。阿司匹林具有显著抑制血小板聚集的效果,但其疗效仍有待进一步提高,氯吡格雷在临床多种脑血管疾病中均有广泛应用,可有效改善血流循环状态,清除自由基,并减少对血管内皮细胞的损伤。对此,本研究将80例脑梗死患者作为研究对象,对观察组采取阿司匹林联合氯吡格雷治疗,旨在分析两药联用的临床价值,结果报道如下。
1 资料与方法
1.1 一般资料 将惠民县人民医院于2019年6月至2021年6月收治的80例脑梗死患者作为研究对象,按照随机数字表法分为观察组和对照组。观察组患者男性21例,女性19例;年龄50~76岁,平均年龄(58.69±2.51)岁。对照组患者男性23例,女性17例;年龄51~78岁,平均年龄(58.68±2.53)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经惠民县人民医院医学伦理委员会批准,患者及家属知情并签署知情同意书。纳入标准:①符合《中国急性缺血性脑卒中诊治指南2018》[3]中脑梗死相关诊断标准并经临床确诊;②患者发病时间<24 h。排除标准:①排除椎动脉狭窄等原因诱发的继发性急性脑梗死者;②合并其他严重心脑血管疾病者;③合并严重肝肾功能异常者;④对本研究用药过敏者。
1.2 治疗方法 对照组患者需先采取抗血小板聚集和抗凝治疗。采用阿司匹林(深圳信立泰药业股份有限公司,国药准字H20000542,规格:25 mg/s)口服治疗,100 mg/次,1次/d。观察组患者在对照组治疗方案基础上采取氯吡格雷(深圳信立泰药业股份有限公司,国药准字 H20002502,规格:75 mg/s)口服治疗,1次/d,75 mg/次。两组患者均治疗7 d。
1.3 观察指标 ①临床总有效率。参照《中国急性缺血性脑卒中诊治指南2018》制定疗效标准。显效:头昏、肢体麻木、无力等症状基本消失,治疗前后美国国立卫生研究院卒中量表(NIHSS)评分改善率≥90%;有效:头昏、肢体麻木、无力等症状有所改善,治疗前后NIHSS评分改善率为30%~89%;无效:头昏、肢体麻木、无力等症状无改善甚或恶化,治疗前后NIHSS评分改善率<30%。总有效率=(显效+有效)例数/总例数×100%。②神经功能评分和生活能力评分。通过NIHSS评分[4]对患者的神经功能恢复情况进行评估,总分为42分,分数越低说明患者神经缺损程度越低;通过日常生活能力评分(ADL)[5]评估患者生活能力,总分为100分,分数越高说明患者生活能力越高。③血脂指标水平。治疗前后抽取患者空腹外周静脉血4 mL,1 000 r/min离心10 min,采用血脂分析仪(郑州华图生物科技有限公司,型号:CY) 检测患者血清总胆固醇(TC) 、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)水平。④炎性因子水平。采血及血清处理方法同③,采用酶联免疫吸附法检测肿瘤坏死因子-α(TNF-α)、白细胞介素 -1β(IL-1β)、白介素 6(IL-6)水平。⑤凝血因子水平。治疗前后抽取患者空腹外周静脉血5 mL,1 000 r/min离心处理10 min,分离血浆,采用全自动血凝仪(日本Sysmex公司,型号:CA7000)检测纤维蛋白原(FIB)水平、 活化部分凝血活酶时间(APTT)、凝血酶原时间(PT)。⑥不良反应发生。不良反应包括消化道出血、肝功能异常、肾功能异常,不良反应发生率=不良反应发生例数/总例数×100%。
1.4 统计学分析 应用SPSS 20.0统计学软件对数据进行分析。计数资料用[例(%)]表示,行χ2检验;计量资料用(±s)表示,行t检验(组间比较行成组t检验,组内治疗前后比较行配对t检验)。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较 对照组患者临床有效率低于观察组,差异有统计学意义(P<0.05),见表1。
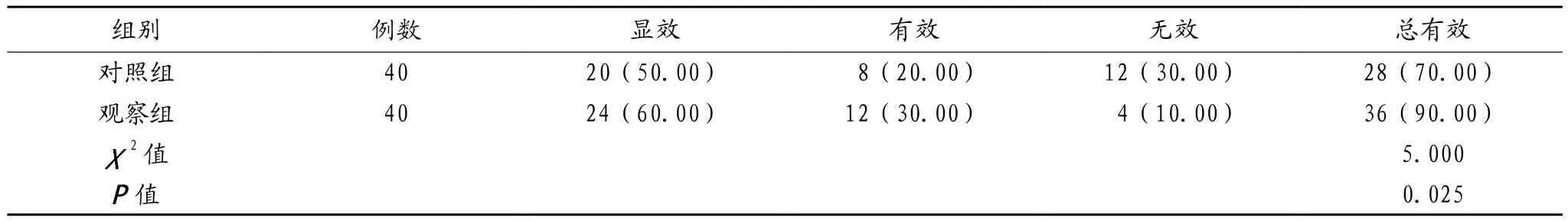
表1 两组患者临床疗效比较[例(%)]
2.2 两组患者治疗前后NIHSS、ADL评分比较 治疗前,两组患者NIHSS、ADL评分比较,差异无统计学意义(P>0.05);治疗后,两组患者NIHSS评分低于治疗前,ADL评分高于治疗前,且对照组患者NIHSS评分高于观察组,ADL评分低于观察组,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后NIHSS、ADL评分比较(±s,分)
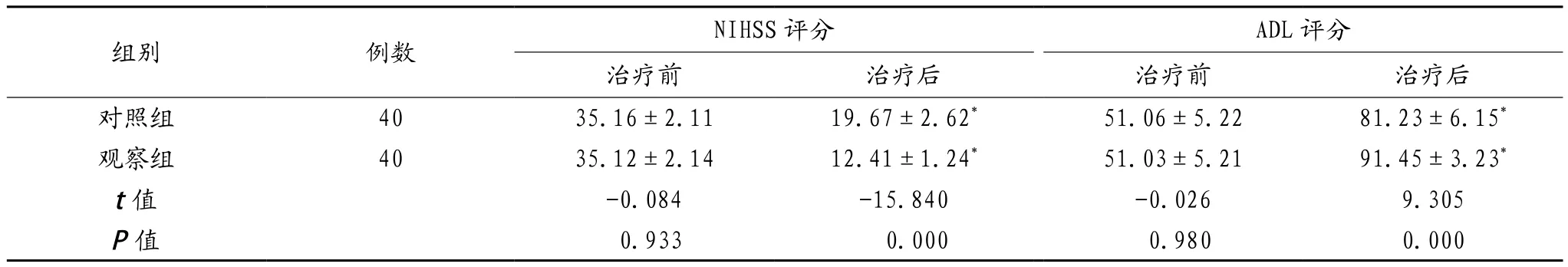
表2 两组患者治疗前后NIHSS、ADL评分比较(±s,分)
注:与治疗前比较,*P<0.05。NIHSS:美国国立卫生研究员卒幢表;ADL:日常生活能力评分。
组别 例数 NIHSS评分 ADL评分治疗前 治疗后 治疗前 治疗后对照组 40 35.16±2.11 19.67±2.62* 51.06±5.22 81.23±6.15*观察组 40 35.12±2.14 12.41±1.24* 51.03±5.21 91.45±3.23*t值 -0.084 -15.840 -0.026 9.305 P值 0.933 0.000 0.980 0.000
2.3 两组患者治疗前后血脂指标水平比较 治疗前,两组患者各项血脂指标水平比较,差异无统计学意义(P>0.05);治疗后,两组患者各项血脂指标水平均低于治疗前,且对照组患者各项血脂指标水平均高于观察组,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后血脂指标水平比较(±s,mmol/L)
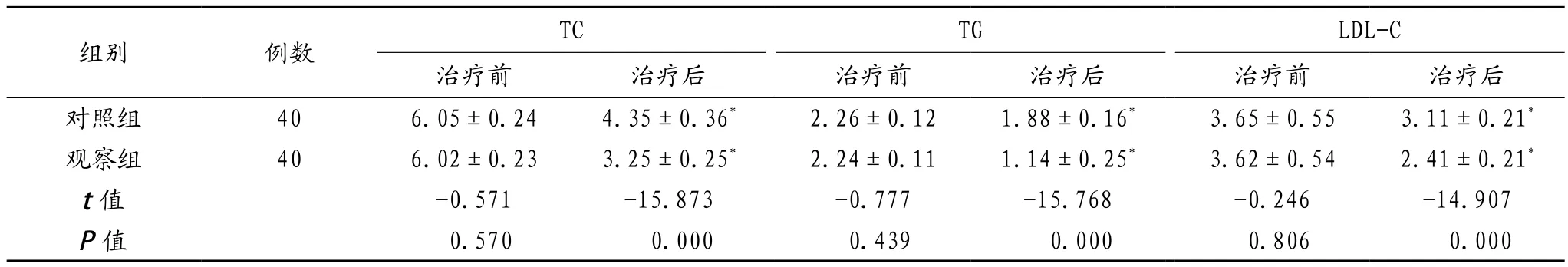
表3 两组患者治疗前后血脂指标水平比较(±s,mmol/L)
注:与治疗前比较,*P<0.05。TC:血清总胆固醇;TG:三酰甘油;LDL-C:低密度脂蛋白胆固醇。
组别 例数 TC TG LDL-C治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 40 6.05±0.24 4.35±0.36* 2.26±0.12 1.88±0.16* 3.65±0.55 3.11±0.21*观察组 40 6.02±0.23 3.25±0.25* 2.24±0.11 1.14±0.25* 3.62±0.54 2.41±0.21*t值 -0.571 -15.873 -0.777 -15.768 -0.246 -14.907 P值 0.570 0.000 0.439 0.000 0.806 0.000
2.4 两组患者治疗前后炎性因子水平比较 治疗前,两组患者各项炎性因子水平比较,差异无统计学意义(P>0.05);治疗后,两组患者各项炎性因子水平均低于治疗前,且对照组患者各项炎性因子水平均高于观察组,差异有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后炎性因子水平比较(±s)
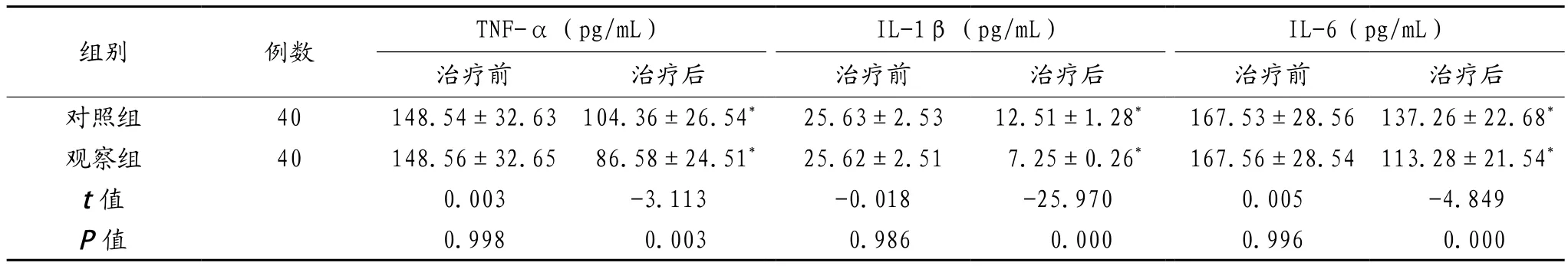
表4 两组患者治疗前后炎性因子水平比较(±s)
注:与治疗前比较,*P<0.05。TNF-α:肿瘤坏死因子-α;IL-1β:白细胞介素-1β;IL-6:白介素6。
组别 例数 TNF-α(pg/mL) IL-1β(pg/mL) IL-6(pg/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 40 148.54±32.63 104.36±26.54* 25.63±2.53 12.51±1.28* 167.53±28.56 137.26±22.68*观察组 40 148.56±32.65 86.58±24.51* 25.62±2.51 7.25±0.26* 167.56±28.54 113.28±21.54*t值 0.003 -3.113 -0.018 -25.970 0.005 -4.849 P值 0.998 0.003 0.986 0.000 0.996 0.000
2.5 两组患者凝血功能指标水平比较 治疗前,两组患者各项凝血功能指标水平比较,差异无统计学意义(P>0.05);治疗后,两组患者FIB水平低于治疗前,APTT、PT长于治疗前,且对照组患者FIB水平高于观察组,APTT、PT短于观察组,差异有统计学意义(P< 0.05),见表5。
表5 两组患者凝血功能指标水平比较(±s)
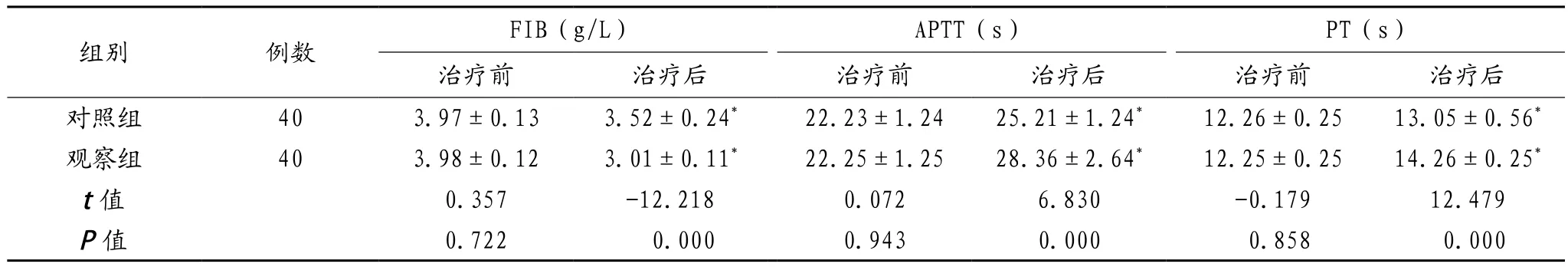
表5 两组患者凝血功能指标水平比较(±s)
注:与治疗前比较,*P<0.05。FIB:纤维蛋白原;APTT:活化部分凝血活酶时间;PT:凝血酶原时间。
组别 例数 FIB(g/L) APTT(s) PT(s)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 40 3.97±0.13 3.52±0.24* 22.23±1.24 25.21±1.24* 12.26±0.25 13.05±0.56*观察组 40 3.98±0.12 3.01±0.11* 22.25±1.25 28.36±2.64* 12.25±0.25 14.26±0.25*t值 0.357 -12.218 0.072 6.830 -0.179 12.479 P值 0.722 0.000 0.943 0.000 0.858 0.000
2.6 两组患者不良反应发生率比较 观察组患者共计发生消化道出血2例(5.00%);对照组患者消化道出血4例,肝功能异常1例,肾功能异常1例,不良反应总发生6例(15.00%)。两组患者不良反应发生率对比,差异无统计学意义(χ2=1.250,P=0.264)。
3 讨论
脑梗死是临床常见的脑血管疾病,主要发病原因是动脉粥样硬化。近年来脑梗死患病率逐年增长,已经成为导致中老年患者死亡的主要原因之一。临床以往的治疗中主要采取溶栓治疗,在患者患病早期尽早恢复缺血区的正常血液循环,提高患者脑组织抗氧化的能力,达到恢复正常脑部功能的目的[6]。阿司匹林具有抑制血小板集聚的作用,近年来阿司匹林也逐渐应用在短暂脑缺血、心肌梗死等多种血栓相关疾病的治疗中[7]。阿司匹林能够不可逆地抑制环氧化酶,抑制血栓素生成,从而减少血小板活化,避免了血小板在血栓部位凝聚,加重血管堵塞等情况。氯吡格雷与阿司匹林相同,均属于血小板抑制剂,能选择性地抑制二磷酸腺苷和血小板结合,并抑制二磷酸腺苷介导的糖蛋白GPIIIb/IIa复活物的活性,从而达到抑制血小板聚集的目的[8]。另外,氯吡格雷还可阻断二磷酸腺苷引起的血小板活化增长现象,减少血小板的寿命,在使用后的3~7 d内可稳定血小板水平,恢复正常的血小板凝聚水平[9]。
本研究结果表明,治疗后,对照组患者临床有效率低于观察组,NIHSS评分高于观察组,ADL评分高于对照组(P<0.05),表明阿司匹林、氯吡格雷联用能够减轻患者神经功能损伤,提高其生活能力,改善临床疗效。治疗后,对照组患者血脂指标水平、炎性因子水平、FIB水平均高于观察组,APTT、PT短于观察组(P<0.05),结果提示在脑梗死患者的治疗中联用两药能够明显提高临床疗效。血脂指标中,TC是血液中所有脂蛋白所含胆固醇总和,其增高多见于动脉粥样硬化、血液代谢异常;TG为长链脂肪酸、甘油形成的脂肪分子,其增高表明动脉硬化发生风险增加;LDL-C反映低密度脂蛋白含量,其增高将可能增加氧化型低密度脂蛋白的量,促使其携带的胆固醇沉积于血管壁。阿司匹林、氯吡格雷均可以抑制血小板,改善病理性血液状态,继而改善血脂指标。TNF-α、IL-1β、IL-6均为促炎症因子,上述因子均参与了脑梗死病理机制,随着病理进程的发展,其水平升高,而阿司匹林、氯吡格雷联合应用可以快速抑制病理状态,降低其他病理机制对炎症机制的影响,继而减少促炎症因子释放。脑梗死发病及进展过程中,脑部血液循环发生阻碍,导致血小板凝聚,继而影响到FIB含量、APTT、PT,而阿司匹林、氯吡格雷均有直接抑制血小板聚集的作用,促进恢复脑部正常血液循环,改善相关凝血因子。同时,本研究中两组患者的不良反应发生率比较,差异无统计学意义(P>0.05),表明两药联用安全性较好。
综上所述,在脑梗死患者的临床治疗中采取阿司匹林联合氯吡格雷治疗能够提高患者的疗效,提高患者的神经功能和生活能力,改善患者血脂指标、炎症反应、凝血功能,且联合治疗安全性良好,值得临床推广应用。
