右美托咪定辅助镇静对椎管内麻醉患者术后主观睡眠质量的影响
2022-01-19钟培冰俞建钧林颖仡缪秀英
钟培冰, 俞建钧, 林颖仡, 肖 微, 缪秀英, 曾 凯, 陈 花
随着舒适化医疗及加速康复外科(enhanced recovery after surgery, ERAS)理念的不断普及,且术后睡眠障碍与疼痛、谵妄等并发症具有较高的相关性[1-2],患者术后睡眠质量越来越受到广大医务工作者的重视。右美托咪定是一种高选择性α2-肾上腺素受体激动剂,具有中枢性抗交感作用,可诱导产生近似生理性睡眠,促进非快速眼动阶段N3期睡眠[3-4];同时,预防性输注低剂量右美托咪定可改善非心脏手术后入住ICU的非机械通气老年患者的整体睡眠质量[5],并能改善高危患者的睡眠质量[6]。本研究拟通过在椎管内麻醉术中静脉泵注右美托咪定辅助镇静,探讨其对患者术后睡眠质量的影响。
1 对象与方法
1.1 对象 选取2020年7月—2021年1月就诊福建医科大学附属第一医院择期行椎管内麻醉下大隐静脉高位结扎和剥脱术的患者51例,男性21例,女性30例,年龄(54.9±6.1)岁(42~65岁),ASA Ⅰ~Ⅱ级,使用随机数字表法随机分为右美托咪定组(n1=25)和对照组(n2=26)。排除标准:对与研究相关药物活性成份或任何赋形剂过敏,患有失眠症、药物或酒精滥用、使用苯二氮卓类药物、毒品及安眠药者,患有严重心、肝、肾等慢性疾病者,患有精神障碍、除焦虑症及抑郁症以外的精神病而影响评估结果者,体质量指数(body mass index, BMI)>30 kg/m2,年龄>65岁。本研究通过福建医科大学附属第一医院伦理委员会批准(闽医大附一伦理医研[2020]163号),患者均签署知情同意书。
1.2 方法
1.2.1 麻醉方法 所有患者术前禁食8 h,禁饮4 h;入室后开放上肢外周静脉输液,连接多功能监护仪连续监测心率(heart rate,HR)、无创袖带血压(non-invasive measurement of blood pressure,NIBP)、经皮动脉血氧饱和度(percutaneous arterial oxygen saturation, SpO2)等。患者取左侧卧位,背部与床面垂直且与床沿齐平,嘱患者低头弓腰抱膝,尽量将腰部向后弯曲,于L3~L4或L2~L3间隙行单次蛛网膜下腔阻滞麻醉,定位清楚并确认穿刺点后,使用2%利多卡因于穿刺点行逐层浸润麻醉,随后进行麻醉穿刺,确认穿刺针进入蛛网膜下腔后,缓慢注射啰哌卡因15~18 mg,控制麻醉平面在T10以下,面罩吸氧,流量为3 L/min。
1.2.2 麻醉维持 待麻醉平面平稳后,右美托咪定组开始静脉泵注右美托咪定(批号:20060831,扬子江药业集团有限公司)6 μg/(kg·h)10 min,给予负荷剂量,后以0.6 μg/(kg·h)的速率持续泵注至手术结束;对照组以等量0.9% 氯化钠溶液静脉泵注。术中若出现低血压,即收缩压<90 mmHg(1 mmHg=133.3 Pa)或降低超过基础值的30%时,给予麻黄碱5 mg 静脉注射;当出现HR<50 min-1时,给予阿托品0.5 mg 静脉注射。
为减少舒芬太尼等阿片类药物对睡眠的影响,所有患者术后均不进行镇痛处理。
1.3 观察指标 术前1天(D0)访视患者,收集患者的年龄、性别、身高、体质量等基本信息,并于D0对所有入组患者采用匹兹堡睡眠质量指数(Pittsburgh sleep quality index, PSQI)量表评估患者的基线主观睡眠质量。睡眠质量评估:于D0、术后第1天(D1)、术后第2天(D2)使用St. Mary’s医院睡眠问卷(St. Mary’s hospital sleep questionnaire, SMH)量表评估患者主观睡眠质量,并于D0、D1和D2使用wGT3X-BT体动记录仪记录患者的睡眠效率、潜伏期、总睡眠时间、觉醒时间、觉醒次数等客观睡眠参数。入室后采集患者静脉血5 mL,采用ELISA法测血清褪黑素、皮质醇、5-羟色胺水平;因患者依从性等原因,本研究未能对术后相关血清学指标进行采样分析。记录两组患者术后谵妄、视觉模拟量表(visual analogue scale, VAS)疼痛评分、认知功能障碍、恶心呕吐、心律失常等并发症情况及术后住院时间。
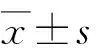
2 结 果
本研究共纳入51例病例,其中1例患者术后拒绝继续参加试验、2例患者术后拒绝佩戴体动记录仪而退出研究,余48例全部完成术前、术中及术后的信息采集、睡眠相关量表评分及体动记录仪佩戴。每组24例,均完成统计分析。
2.1 一般资料 两组患者的年龄、性别、BMI、术前PSQI量表评分、手术时长、术中液体入量等一般资料及术后住院天数比较,差别无统计学意义(P>0.05,表1)。
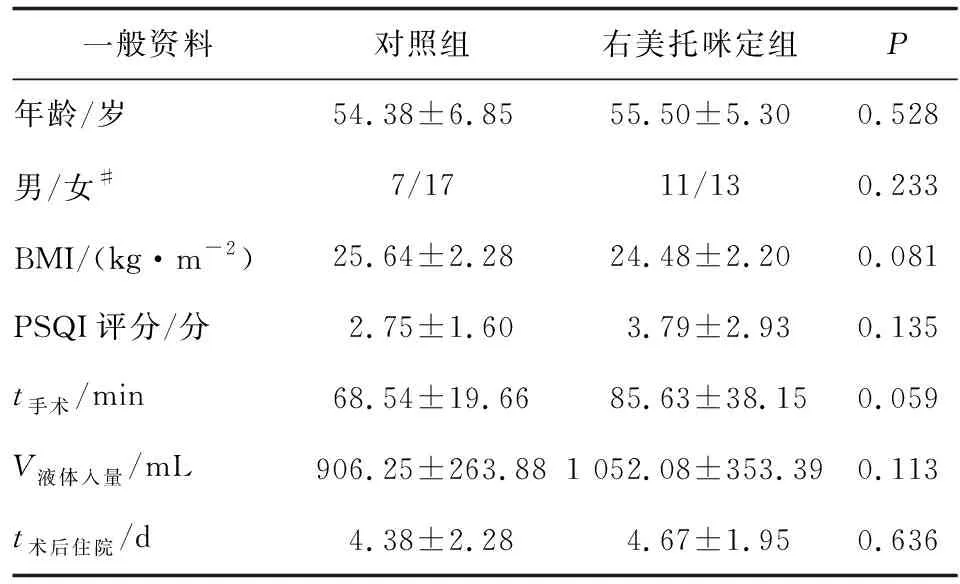
表1 两组患者的一般资料比较
2.2 SMH量表睡眠质量评分 两组患者D0的SMH量表总分、睡眠质量评分、睡眠满意度评分、日间功能评分、入睡障碍评分、夜醒频率评分等方面比较,差别均无统计学意义(P>0.05)。右美托咪定组在D1的SMH量表总分、入睡障碍评分低于对照组(P<0.05),而两组间SMH量表睡眠质量评分、睡眠满意度评分、日间功能评分及夜醒频率评分比较,差别无统计学意义(P>0.05)。右美托咪定组在D2的入睡障碍评分仍低于对照组(P<0.05),而两组间其余主观睡眠质量参数比较,差别无统计学意义(P>0.05)。两组患者各主观睡眠质量参数随时间的变化趋势相同,其中,与D0比较,两组患者在D1的主观睡眠质量参数均降低(P<0.05);而与D1比较,两组患者在D2的各主观睡眠质量参数均升高(P<0.05);且与D0比较,两组患者在D2的睡眠满意度评分仍降低(P<0.05),而入睡障碍评分升高(P<0.05),其余主观睡眠质量参数方面差别无统计学意义(P>0.05,表2)。

表2 两组患者不同时间点SMH量表评分
2.3 体动记录仪睡眠质量分析 在体动记录仪记录的客观睡眠质量参数方面,两组间各时间点的睡眠效率、总睡眠时间、觉醒时间、觉醒次数比较,差别无统计学意义(P>0.05)。两组患者的客观睡眠质量参数随时间变化趋势相同,与D0比较,两组患者在D1的睡眠效率、总睡眠时间、觉醒次数降低(P<0.05),觉醒时间升高(P<0.05);与D1比较,两组患者在D2的睡眠效率、总睡眠时间升高(P<0.05),觉醒时间降低(P<0.05);与D0比较,两组患者在D2的睡眠效率、总睡眠时间仍低(P<0.05),觉醒时间仍高(P<0.05,表3)。

表3 两组患者不同时间点体动记录仪睡眠质量结果
2.4 术后VAS评分与睡眠质量相关参数相关性 入选患者的术后VAS疼痛评分与SMH量表总分、体动记录仪睡眠效率等睡眠质量相关参数呈强负相关。D1、D2时,VAS评分与SMH量表评分总分的相关系数分别为r1=-0.793,P<0.05;r2=-0.562,P<0.05。VAS评分与体动记录仪睡眠效率的相关系数分别为r1=-0.645,P<0.05;r2=-0.353,P<0.05。
2.5 术前血清学指标与睡眠质量相关参数相关性 患者术前血清褪黑素、皮质醇及5-羟色胺水平与SMH量表评分总分、体动记录仪睡眠效率均不存在相关性(P>0.05)。
3 讨 论
正常的睡眠节律对生长发育和损伤修复起着重要的作用,对术后患者更是如此。临床中发现,相当一部分外科手术患者术后出现睡眠障碍。而在椎管内麻醉术中,出于减轻患者焦虑紧张情绪及提高患者舒适度等考虑,麻醉医师会选择适当使用镇静类药物。先前研究结果表明,右美托咪定可诱导产生近似生理性睡眠,促进非快速眼动阶段N3期睡眠[3-4]。因此,本研究探讨椎管内麻醉术中使用右美托咪定辅助镇静,是否会因干扰正常睡眠节律而对患者术后睡眠质量产生影响。
当前,PSG仍是临床工作中评估睡眠质量的金标准手段,但其监测过程较为繁琐,且结果分析复杂,并对专业性有着较高的要求,限制了其在临床研究中的应用。ActiGraph wGT3X-BT体动记录仪是一种类似手表的小型设备,通过三轴加速度计记录使用者的手腕运动,采集的数据采用配套的专用软件,通过经验证的算法计算出患者的睡眠效率、入睡潜伏期、总睡眠时间、觉醒时间、觉醒次数等睡眠参数[7]。为了更好地评估患者在住院期间的睡眠质量,英国圣玛丽医院在上个世纪开发了SMH医院睡眠问卷量表,该量表通过睡眠质量、睡眠满意度、入睡障碍、夜醒频率、日间功能等5个方面对住院患者过去24 h 内的睡眠及清晨行为做出评估,得分越高表示睡眠质量越好,中文版SMH量表的Cronbach’s-α系数为0.72~0.85。本研究选用ActiGraph wGT3X-BT体动记录仪和SMH量表对入选患者进行睡眠质量评估,两者在住院患者睡眠评估的准确性方面相对较高[8-10]。同时,相关研究结果表明,血清褪黑素、皮质醇、5-羟色胺等生化指标水平与患者睡眠质量之间亦存在一定的相关性[11-13]。本研究发现,患者术前血清相关生化指标与睡眠质量之间并未呈现明显的相关性。由于血清褪黑素、皮质醇等指标的分泌具有一定的节律性,后续研究应严格限定采血时间以提高相关结果的准确性。
本研究结果显示,椎管内麻醉下行大隐静脉高位结扎和剥脱术的非老年患者术前的睡眠质量之间无明显差别,而在D1的主客观睡眠质量均下降,甚至在D2仍有一定程度的降低。先前的研究结果表明,术后睡眠质量主要受手术、麻醉因素以及病房环境等方面的影响;就手术的角度而言,除特定的手术类型对术后睡眠质量有较大影响外[14-16],手术造成的组织损伤所引起的疼痛等不良反应在很大程度上影响着患者的术后睡眠质量。Sivertsen等[17]的研究也表明,较差的睡眠质量会降低患者对疼痛的耐受性,而疼痛这一不良的主观体验则直接影响睡眠质量,本研究结果与此一致。患者的术后VAS评分与睡眠质量之间呈明显的负相关性,良好的术后镇痛对改善患者睡眠可能是积极有益的,后续研究可选择神经阻滞等对患者睡眠质量影响较小的术后镇痛方案。
同时,通过比较发现,椎管内麻醉术中使用右美托咪定辅助镇静会加剧此类患者术后主观睡眠质量的下降程度,这可能与右美托咪定在术中诱导产生近似生理性睡眠,导致患者睡眠结构发生紊乱有关[18]。意外的是,本研究结果未显示右美托咪定辅助镇静会加剧患者体动记录仪所记录的客观睡眠质量的下降程度。在2型糖尿病患者中,体动记录仪所记录的睡眠质量与使用共识睡眠日记清晨版(consensus sleep diary for morning, CSD-M)评估的睡眠质量之间一致性较差[19],而两者与“金标准”PSG比较,体动记录仪与PSG在结果一致性方面较好[20]。由于目前尚无针对住院患者所开发的SMH量表与PSG相关性方面的研究,即无法论证体动记录仪与SMH量表在住院患者睡眠质量评估准确性方面的差别,故笔者认为,椎管内麻醉术中使用右美托咪定辅助镇静加剧患者术后主观睡眠质量的下降程度。
本研究的局限性在于:(1)这是一个单中心、小样本的研究,需进一步的多中心、大样本临床研究结果做进一步完善与论证;(2)结果仅适用于65岁以下的非老年患者,而对65岁以上的老年患者而言,需进一步论证;(3)仅观察术后前两天睡眠质量的变化,需对相关患者术后更长时间睡眠质量的变化进行论证;(4)考虑到手术本身对研究结果可能造成的影响,笔者选择了手术相对简单、创伤较小的手术类型,大多数入选患者对手术后进行静脉采血的依从性较差,导致本研究未能对患者相关血清生化指标进行术后对比分析,仅对其与入选患者术前睡眠质量的相关性做简单探讨;(5)尽管相关研究结果表明,体动记录仪与SMH量表两者在评估住院患者睡眠质量方面有着很高的准确性,但当前临床工作中对睡眠质量评估的金标准仍是PSG,如何更合理、准确地对患者进行睡眠质量的评估仍需进一步探讨。
