不同年龄对种植位点骨密度的影响分析*
2022-01-18介艳巧武忠圆冯雨泽杨文丽
介艳巧 武忠圆 冯雨泽 杨文丽
Branemark 教授在1983 年提出[1]骨结合(Osseointegration),即有序的活骨和负重的种植体表面之间形成结构和功能的直接连接,无纤维组织围绕种植体。此概念至今仍是口腔种植的理论基础。影响种植体骨结合强度的因素很多,比如:种植体的材料、表面处理、牙槽骨质量、负重等[2,3]。牙槽骨是人体骨组织中代谢最活跃的部分,一生都在不断变化,在各种因素的影响下极易发生萎缩和骨质疏松。人体骨代谢和年龄密切相关,根据年龄不同,其代谢可分为四个阶段:①骨量上升期:18~30 岁,骨骼发育完成,骨量达到自身峰值水平;②相对平衡期:30~50 岁,成骨与破骨保持相对平衡;③基本骨量减少期:50~70 岁,破骨大于成骨,骨量逐渐减少;④骨量绝对减少期:70 岁以后出现不可逆转的骨量流失,导致骨质疏松。因此,研究不同年龄患者颌骨缺牙区域骨密度的变化有重要意义。CBCT(cone beam computer tomography)是X 线发生器以较低的射线量围绕投照体做环形DR(digitalradiography),然后将获得的数据在计算机中重组,进而获得三维图像。该设备具有精度高、辐射量低、操作简便等优点,现已成为口腔种植检查首选的影像技术,并且有学者表示,CBCT 是测量骨质量和骨密度的可靠工具[4,5],可用Hounsfield Unit(HU)值表示骨质量及骨密度。
本文通过对170 例不同年龄的部分牙列缺失患者种植位点的骨密度进行测量分析,探讨不同年龄段种植位点骨密度的变化特点,为临床医生进行种植评估和方案制定等提供参考和依据。
1.资料与方法
1.1 一般资料 从2018 年3 月到2019 年3月,郑州大学第一附属医院口腔医学中心影像科不同年龄的部分牙列缺失患者的CBCT 整理资料。扫描参数:扫描视野13cm×16cm,管电流5mA,管电压120kV,体素0.25mm,扫描时间7s,断层厚度0.125mm。纳入标准:(1)牙齿连续缺失不超过3 个;(2)全身系统基本健康,3 个月内无拔牙史;(3)口腔卫生良好(探诊出血<20%,菌斑指数<20%);(4)无畸形,无影响颌骨形态的疾病及手术外伤史;(5)CBCT 图像清晰、完整,无伪影干扰等。经筛查后有170 例患者符合标准,其中男性80 例,女性90 例,年龄位于18~70 岁。
1.2 观察指标 将符合标准的患者CBCT 数据转换成DICOM 格式导入Simplant11.04 软件(Materialise 公司,比利时),进行颌骨三维重建。以缺牙区邻牙牙颈部的水平轴为基础,以剩余牙齿根管影像为参照沿着颌骨弯曲方向绘制牙弓线(图1a),软件沿着曲面重建冠状面及矢状面图像(图1b、c),利用该软件设计种植体的位置、角度和深度,将一个圆柱形(直径3.5mm,长度8mm)放入拟种植位点用来模拟预植入的种植体(图2)。可通过测量圆柱形的HU 数值来表示该区域牙槽骨密度(图3)。所有内容均由一个人独自完成,1 个月后再随机抽取20 例进行第二次测量,用来做可信度分析。

图1 绘制牙弓线及相应的图像
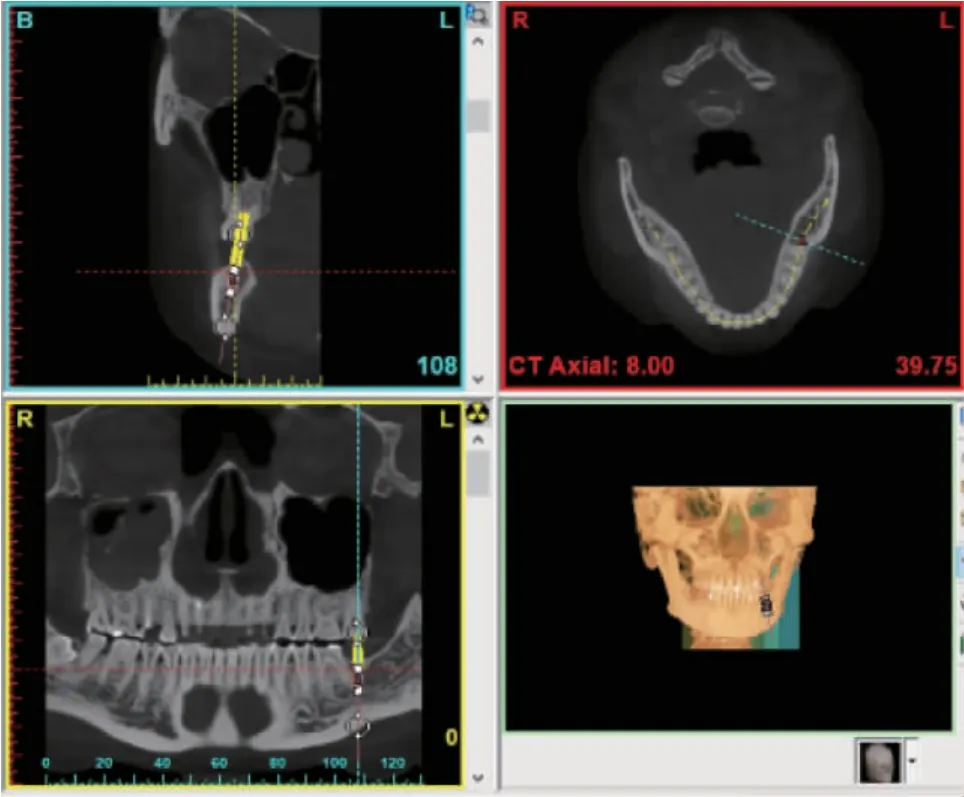
图2 利用软件设计种植体的位置
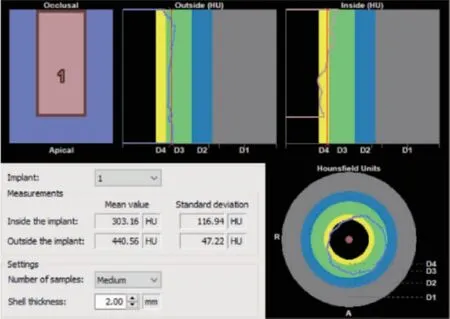
图3 测量种植位点的骨密度
1.3 统计学分析 采用SPSS 21.0 软件对获得的数据进行统计学分析,HU 测量结果用表示。上下颌骨间、不同性别间骨密度的比较采用独立样本t 检验;不同区域、不同年龄组之间的骨密度比较采用单因素方差分析;以P<0.05 表示有统计学差异。
2.结果
20 例样本2 次测量数据Kappa=0.875,表示测量者对骨密度值(HU)的测量结果一致性是较好的。研究对象包含408 个可种植位点,其中上颌前牙区缺失50 个、下颌前牙区缺失36 个,上颌后牙区缺失142 个、下颌后牙区缺失180 个。根据年龄将受试者分为三组:A 组18~30 岁,B 组31~50岁,C 组51~70 岁。
2.1 颌骨四个区域骨密度的差异比较 本研究170 例患者共有408 个种植牙位点,所有位点骨质密度范围为(1158.67~148.87)HU,平均值为(513.61±189.98)HU。其中上颌骨骨密度的平均值为(517.41±187.66)HU,下颌骨骨密度平均值为(510.23±192.83)HU,上颌与下颌骨密度的差异无统计学意义(P<0.05)(表1)。
表1 上颌骨及下颌骨密度的数据比较(HU,)
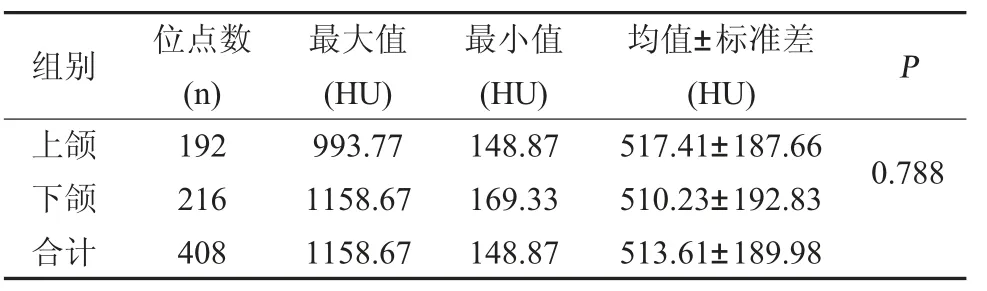
表1 上颌骨及下颌骨密度的数据比较(HU,)
四个区域骨密度值比较:下颌前牙区(710.58±216.97)HU>上颌前牙区(700.50±122.93)HU>下颌后牙区(470.16±161.15)HU >上颌后牙区(452.95±162.57)HU。其中上颌后牙区与上下颌前牙区有显著性差异,下颌后牙区与上下颌前牙区有显著性差异,而上下颌后牙区之间、上下颌前牙区之间没有统计学差异(P<0.05)(图4)。

图4 四个区域骨密度的比较
2.2 男女性别骨密度的差异比较 男性骨密度的平均值是(522.96±174.81)HU,其大于女性骨密度的平均值是(504.97±203.45)HU,但是两者之间无统计学差异(P<0.05)。
2.3 各年龄组之间骨密度的差异比较 18~30岁的患者骨密度平均值为(557.61±208.13)HU,31~50 岁的患者为(560.28±183.36)HU,51~70岁的患者为(459.38±170.50)HU。其中18~30 岁和31~50 岁的患者骨密度之间无统计学差异,而大于50 岁的患者的骨密度与其余两组具有显著性差异(P<0.05)(图5)。

图5 不同年龄段的骨密度比较
2.4 各年龄组骨密度的分类比较 Norton 和Gamble[6]学者提出不同骨质的骨密度值范围,即:Ⅰ类骨密度大于850HU,Ⅱ—Ⅲ类骨为500~850HU,Ⅳ类骨为0~500HU。以此为依据对不同年龄段的骨质进行分析(表2)。低于50 岁的患者60%以上为Ⅰ~Ⅲ类骨质,而高于50 岁的老年人,颌骨的骨质密度均值明显降低,Ⅳ类骨占比增大,无Ⅰ类骨骨质。

表2 根据Norton 和Gamble 对不同年龄阶段的骨密度进行分类
3.讨论
随着种植技术和国内经济水平的不断提高,种植义齿修复已获得较满意的远期成功率,其成为修复牙列缺损与缺失的理想方法。种植体的远期效果受到许多因素的影响[7,8],其中,种植体与周围骨形成的骨结合界面是种植体获得长期稳定的组织学和生理学基础,因此,术前应对种植位点的牙槽骨质量给予充分的评估,以便临床医生制定合适的种植方案。牙槽骨质量评估主要是通过骨密度测定,骨密度是指看得见的骨体积内矿物质含量,包含孔隙度、骨髓和骨基质的骨质量[8]。有研究指出随着骨密度的增加,种植体的初期稳定性也随之增加[9]。Lekholm 等[10]根据牙槽骨骨皮质和骨松质的密度将牙槽骨质量分为四个级别:Ⅰ级为颌骨几乎完全由均质的密质骨构成;Ⅱ级为厚层的密质骨包绕骨小梁密集排列的骨松质;Ⅲ级为薄层的密质骨包绕骨小梁密集排列的骨松质;Ⅳ级为薄层的密质骨包绕骨小梁疏松排列的骨松质,指出其中Ⅱ/ Ⅲ类骨适合种植。目前评估牙槽骨骨密度的常用方法有X 线片密度法、定量超声骨密度法、螺旋CT等。近年来随着科技的发展,CBCT 应运而生,其因辐射剂量低、精度高,现已在临床上广泛应用。有学者分别利用CBCT 及螺旋CT 对比研究骨密度,发现二者具有高度相关性[11,12],并提出CBCT 中的Hounsfield Unit(HU)可代表骨质量及骨密度。颌骨作为全身骨骼的一部分,与全身骨代谢密切相关,随着年龄的增加牙槽骨出现萎缩等增龄性改变,但是鲜少有对颌骨骨密度的增龄性改变的报道。以往对骨密度的研究[13,14]多集中于不同牙槽区域骨密度间的差异及其他影响因素。本文通过CBCT 测量18~70 岁的患者种植位点的骨密度并进行比较,探讨不同年龄阶段颌骨骨密度的变化特征,旨在为不同年龄阶段的患者进行种植修复治疗时提供临床参考。
本文通过CBCT 数据结合Simplant 软件,共测量408 个牙种植位点,统计显示,不同种植区域骨密度有所差异,下颌前牙区骨密度最高,上颌后牙区骨密度最低,上下颌后牙区与前牙区有统计学差异,而上下颌后牙区之间、上下颌前牙区之间无统计学差异。本研究的结果与刘红红等[15]、de Oliveira 等[16]学者的结果一致。另有学者也证实上颌后牙区骨质最差、种植失败率最高[17]。因此种植手术前应利用CBCT 仔细评估种植区域及其骨质密度,对于骨质差的位点,比如上颌后牙区域,建议种植外科过程中配合骨挤压等技术,使种植体达到良好的初始稳定性,以提高手术成功率。
骨质疏松症(Osteoporosis,OP)是一种全身性骨代谢疾病,其具有明显的年龄特征,老年人为主要患病人群[18]。OP 引起全身骨量的流失,包含作为全身骨系统的一部分——颌骨。Horner 等[19]曾提出下颌骨骨密度的流失可作为骨质疏松症的重要预测指标。颌骨与全身骨代谢密切相关,进而影响种植体与周围牙槽骨的骨结合及其术后成功率[20,21]。本研究中根据年龄不同发现颌骨骨密度有所不同,18~30 岁和31~50 岁年龄组的骨密度平均值相近,51~70 岁年龄组的骨密度明显降低,与其他两组相比具有统计学差异,该结果与Horner[19]、陶桃[22]等人的观点相符。表2 显示低于50 的年龄组Ⅰ~Ⅲ类骨比例高,而高于50 岁的年龄组Ⅳ类骨占比增大,无Ⅰ类骨骨质。其原因在于颌骨是人体骨的一部分,根据人体骨代谢的规律其会发生增龄性变化,骨小梁改建的趋势为骨吸收大于骨生成,分解代谢超过合成代谢,导致骨小梁减少,骨皮质高度及厚度同时降低,骨质趋于疏松[23]。因此,临床中老年患者行种植修复时需慎重,尤其是骨密度低于500HU 时,应注意患者全身健康情况,必要时早期预防干预,避免因骨质疏松导致种植体与周围骨质骨结合不良从而影响种植体的长期成功率。
总之,CBCT 结合Simplant 软件可在术前对种植位点进行骨密度测定,评估牙槽骨质量,对临床医师进行种植修复有重要意义。本文发现牙槽骨骨密度随着年龄的增加而降低,Ⅳ类骨比例增加,提醒临床医师术前尤其需要注意50 岁以上患者的全身健康状况及种植位点区域的骨密度情况,并结合CBCT 数据,全方位对种植手术及预后进行评估,以便获得更好的临床效果。但是本文还存在很多局限,比如未对观察对象进行种植体初期稳定性、骨皮质厚度、种植体的远期成功率等跟踪研究,因此后期有必要纳入其它因素进行深入研究。
