成年高角女性下前牙区牙槽骨形态分析
2022-01-17杨偲全淑琪邢珂梅宏翔李娟
杨偲,全淑琪,邢珂,梅宏翔,李娟
口腔疾病研究国家重点实验室,国家口腔疾病临床医学研究中心,四川大学华西口腔医院正畸科,四川 成都(610041)
随着人们的生活质量和审美水平的逐渐提高,越来越多的成年人因美观需求进行正畸治疗。在制定治疗方案时,下前牙的再定位常扮演着重要角色,而其移动受到根尖区唇舌侧骨皮质的限制和牙周状况的影响[1-2]。超过生理界限的牙移动可能会导致骨开窗、骨开裂、牙根吸收等情况发生;对于成年患者,尤其应关注牙周状况和对牙移动的控制,否则易导致下前牙区牙龈萎缩,形成“黑三角”,影响美观和健康[3-4]。既往研究显示,下前牙区牙槽骨形态与面部生长型和矢状骨面型均存在一定联系[5-6]。高角患者发生骨开裂的风险更高,且最多见于下前牙区的唇颊侧[7]。而成年女性作为正畸治疗的主要群体,尚未见针对不同年龄段的成年高角女性下前牙区牙槽骨形态特征的系列研究。本研究通过锥形束CT(cone beam CT,CBCT)及头颅侧位片对成年高角女性下前牙区牙槽骨形态特征进行分析,并初步探讨高角女性牙槽骨形态的增龄性改变,为正畸医生设计牙移动方案提供依据。
1 资料和方法
1.1 研究对象与分组
选取2016年9月至2019年6月于四川大学华西口腔医院正畸科就诊并拍摄CBCT及头颅侧位片的成年女性患者142例。纳入标准:①女性,年龄18~45岁;②下前牙区牙周健康:无牙龈红肿、探诊出血、附着丧失,探诊深度<3 mm;③20°≤∠MP-FH(下颌平面角)≤30°或∠MP-FH>30°;④62%≤FHI(后前面高比)≤65%或FHI<62%。排除标准:①下前牙区牙周组织异常(牙龈红肿、探诊出血、存在附着丧失,探诊深度≥3 mm),牙根明显弯曲或牙根吸收;②下前牙区中、重度拥挤,切牙明显扭转或移位;③下颌切牙充填治疗、牙髓治疗或修复治疗史;④正畸治疗史;⑤颌面部外伤、手术史;⑥影响颌骨发育的系统性疾病。将所有患者按照面部生长型分为:①高角组80例(∠MP-FH>30°,FHI<62%),年龄18~45岁,平均28.79岁;②均角组62例(20°≤∠MP-FH≤30°,62%≤FHI≤65%),年龄18~45岁,平均28.51岁。为进一步研究不同年龄段高角女性下切牙区牙槽骨的形态特征,将选取研究对象的时间延长至2020年3月,扩增高角组样本量至164例。纳入标准和排除标准不变。根据年龄分为:①高角青年组87例(年龄18~30岁,平均23.11岁);②高角中年组77例(年龄31~45岁,平均年龄36.79岁)。本研究已获得患者知情同意,并通过四川大学华西口腔医院伦理委员会审核。
1.2 研究方法
1.2.1 影像的获取 对所有研究对象使用CBCT(Morita 3D Accuitomo,Morita,日本)进行拍摄。扫描参数:管电压80 kV、管电流4 mA、曝光时间17.5 s、体素0.25 mm、范围60 mm×60 mm或80 mm×80 mm。使用口腔X射线机(Veraviewepocs,Morita,日本)拍摄头颅侧位片。
1.2.2 CBCT图像的定位 将扫描图像以DICOM格式打开,采用Dolphin Imaging 11.9软件进行三维重建及数据测量。将取景框调至下切牙,调整图像在矢状面,使水平截面经过唇舌侧釉牙骨质界(cementoenamel junction,CEJ)连线,冠状面上使水平截面经过CEJ连线;轴面上旋转图像使冠状截面与所测量牙齿的交叉线最短;冠状面上使矢状截面通过切缘中点和根尖点;矢状面上使冠状截面通过CEJ连线的中点和根尖点;为了确保测量的精确性,调整后的矢状面放大即为测量平面。
1.2.3 测量项目 本研究所涉及的测量标志点如图1所示。以右下颌中切牙作为受测牙,在该牙CBCT图像正中矢状面上,以唇舌侧CEJ连线的中点和根尖点的连线作为牙长轴。过根尖点作牙长轴的垂线,分别测量根尖点与唇、舌侧骨皮质交点的垂直距离,即唇侧牙槽骨厚度(LA)、舌侧牙槽骨厚度(LP)。同时测量唇、舌侧CEJ点至牙槽嵴顶的距离,即唇侧牙槽骨附着水平(LAH)、舌侧牙槽骨附着水平(LPH),见图1a。下切牙唇斜度以IMPA角(下颌中切牙长轴与下颌平面相交的上内角)作为测量项目,用Dolphin Imaging 11.9软件对研究对象治疗前的头颅侧位片进行测量(图1b)。所有测量工作均由同一个研究员在一段连续时间内完成,两周后重复测量。两次测量中上述测量项目的组内相关系数(ICC)均大于0.9(0.90~0.94),说明两次测量的可重复性和一致性高,并取两次测量结果的平均值作为最终测量结果。
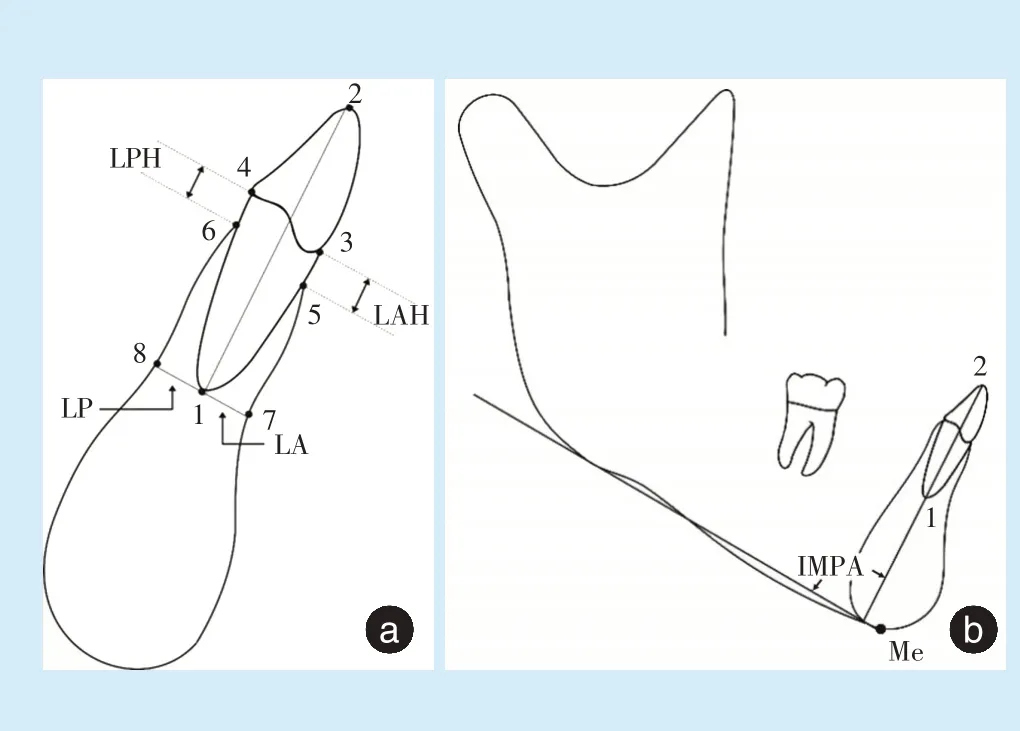
Figure 1 Landmarks for lower incisors and measurement items图1 下切牙区标志点及测量项目
1.3 统计学分析
应用SPSS 22.0软件对数据进行统计学分析。测量指标服从正态分布且具有方差齐性,以“均数±标准差”表示。采用独立样本双尾t检验比较高角组与均角组及高角青年组与高角中年组下切牙区牙槽骨厚度及牙槽骨附着水平。采用Pearson直线相关分析右下颌中切牙唇倾度与牙槽骨厚度的相关性。P<0.05为差异有统计学意义。
2结果
2.1 高角组与均角组牙槽骨厚度及附着高度的比较
高角组下切牙根尖区唇侧牙槽骨厚度(LA)、舌侧牙槽骨厚度(LP)及唇舌侧牙槽骨总厚度(LA+LP)均小于均角组,差异均有统计学意义(均P<0.05)。在牙槽骨附着水平的测量中,数值越大说明牙槽骨附着丧失越大,牙槽骨附着水平越低。高角组下切牙区唇侧牙槽骨附着水平(LAH)、舌侧牙槽骨附着水平(LPH)数值均大于均角组,即高角组下切牙区唇舌侧牙槽骨附着水平均低于均角组,差异均有统计学意义(均P<0.05)。见表1。
表1 高角组与均角组牙槽骨厚度及附着水平的比较Table 1 Comparison of alveolar bone thickness and attachment level between the high-angle group and the average-angle group ±s
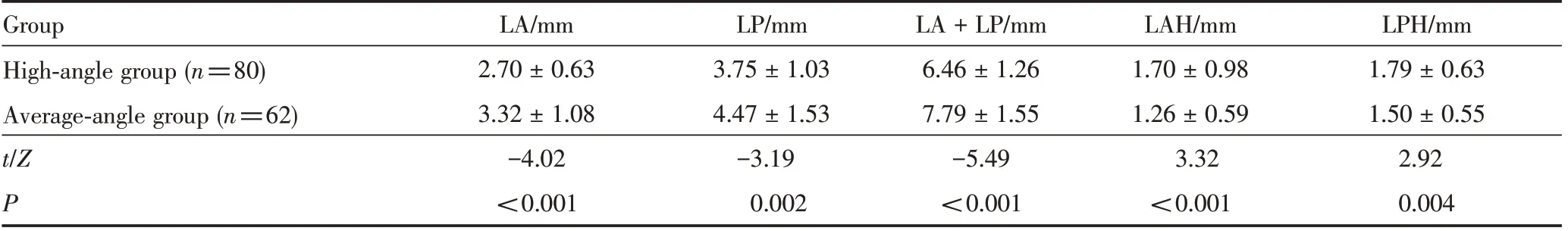
表1 高角组与均角组牙槽骨厚度及附着水平的比较Table 1 Comparison of alveolar bone thickness and attachment level between the high-angle group and the average-angle group ±s
LA:labial alveolar bone thickness;LP:lingual alveolar bone thickness;LA+LP:total alveolar bone thickness;LAH:labial alveolar bone attachment level;LPH:lingual alveolar bone attachment level
Group High-angle group(n=80)Average-angle group(n=62)t/Z P LA/mm 2.70±0.63 3.32±1.08-4.02<0.001 LP/mm 3.75±1.03 4.47±1.53-3.19 0.002 LA+LP/mm 6.46±1.26 7.79±1.55-5.49<0.001 LAH/mm 1.70±0.98 1.26±0.59 3.32<0.001 LPH/mm 1.79±0.63 1.50±0.55 2.92 0.004
2.2 高角组与均角组下切牙唇倾度与牙槽骨厚度的相关性分析
高角组下切牙唇倾度(IMPA)为96.07°±6.55°,均角组下切牙IMPA为95.80°±6.86°。经Pearson直线相关分析发现,高角组和均角组的下切牙IMPA与下切牙根尖区牙槽骨总厚度(LA+LP)、唇侧牙槽骨厚度(LA)均不具有相关性(P>0.05),但与舌侧牙槽骨厚度(LP)均呈负相关(P=0.001)。见表2。

表2 高角组与均角组下切牙唇倾度与牙槽骨厚度的Pearson直线相关分析Table 2 Pearson linear correlation analysis between lower incisor inclination and alveolar bone thickness in the high-angle group and average-angle group
2.3 高角青年组与高角中年组牙槽骨厚度及附着高度的比较
进一步分析不同年龄段高角女性下切牙区牙槽骨的形态特征发现,高角青年组与高角中年组下切牙根尖区牙槽骨厚度(LA、LP、LA+LP)比较,差异均无统计学意义(均P>0.05)。高角青年组下切牙区唇侧及舌侧牙槽骨附着水平(LAH、LPH)数值均小于高角中年组,即高角青年组下切牙区唇舌侧牙槽骨附着水平均高于高角中年组,差异均有统计学意义(P<0.05)。见表3。
表3 高角青年组与高角中年组牙槽骨厚度及附着水平的比较Table 3 Comparison of alveolar bone thickness and attachment level between the young group and the middle-aged group in high-angle patients ±s
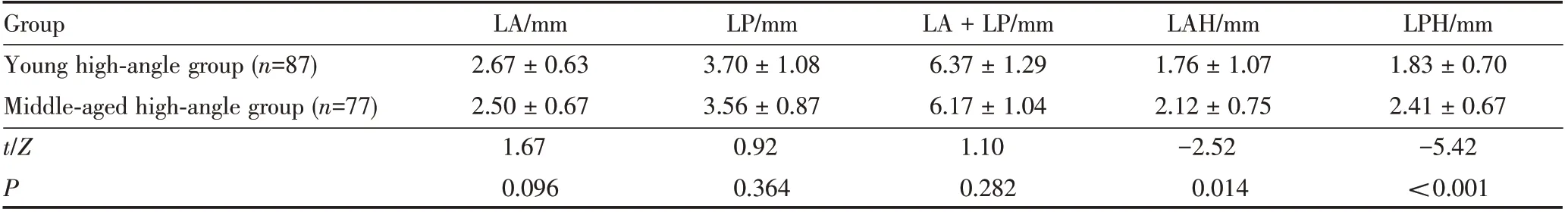
表3 高角青年组与高角中年组牙槽骨厚度及附着水平的比较Table 3 Comparison of alveolar bone thickness and attachment level between the young group and the middle-aged group in high-angle patients ±s
LA:labial alveolar bone thickness;LP:lingual alveolar bone thickness;LA+LP:total alveolar bone thickness;LAH:labial alveolar bone attachment level;LPH:lingual alveolar bone attachment level
Group Young high-angle group(n=87)Middle-aged high-angle group(n=77)t/Z P LA/mm 2.67±0.63 2.50±0.67 1.67 0.096 LP/mm 3.70±1.08 3.56±0.87 0.92 0.364 LA+LP/mm 6.37±1.29 6.17±1.04 1.10 0.282 LAH/mm 1.76±1.07 2.12±0.75-2.52 0.014 LPH/mm 1.83±0.70 2.41±0.67-5.42<0.001
3讨论
在正畸治疗中,前牙的位置在侧貌美学的评估中占据重要地位。通常情况下,前牙相对磨牙在三维方向的移动量更大,尤其对拔牙矫治的患者,常需要前牙在矢状向上有较多的移动,而单纯正畸牙移动的范围是十分有限的[8]。牙齿的移动是通过包绕牙根的牙槽骨对正畸力的适应性骨改建实现的,安全的牙移动应当在松质骨中进行。当牙移动超过骨皮质的解剖限制时,可能会导致牙根吸收和牙周组织的损伤[9],虽然这与牙移动的类型、矫治力的大小、加力频率、疗程长短等都有关系,但了解牙槽骨的形态特征可更好地对正畸牙移动进行设计和评估,减少并发症的发生,达到美观和健康的平衡。在临床实践中,正畸患者中成年女性比例较高,而高角病例也是正畸治疗的难点,因此本研究选择成年高角女性作为研究对象,以进行更深入细致的研究。
相比传统二维影像存在图像失真变形、信息量局限等问题,CBCT可在三维方向上截取牙齿的不同截面,对牙槽骨的高度、厚度和体积进行更精确、细致的测量[10-11],更客观地评估正畸治疗前后牙槽骨的变化。本研究通过CBCT及头颅侧位片对成年高角女性下前牙区牙槽骨形态特征进行分析,结果显示,与均角组相比,高角组下切牙根尖区唇舌侧及总牙槽骨厚度更小,牙槽骨附着高度更低。
以往研究发现,长面型人群下颌骨前部具有牙槽骨窄长的特点[12],高角人群下前牙根中区及根尖区牙槽骨更薄[13]。Baysal等[14]研究发现,骨性Ⅱ类患者下前牙区唇侧牙槽骨厚度比骨性Ⅰ类薄,且Ⅱ类患者中高角组比均角组牙槽骨更薄。Yao等[15]研究了骨性Ⅲ类患者下前牙区牙槽骨的形态特征,发现Ⅲ类高角患者下前牙根尖区舌侧牙槽骨和唇舌侧牙槽骨总厚度较低角组薄,舌侧骨附着高度也更低;随着下颌平面角增大,下前牙区呈现牙槽骨厚度变薄、附着高度下降的趋势。Hoang等[16]对不同面部生长型的成年患者正畸治疗前后下切牙区牙槽骨形态进行对比分析,发现虽然3种面部生长型患者牙槽骨厚度在根尖区无明显变化,但高角患者正畸治疗后牙根中份骨量丧失比均角患者更明显。这可能是因为高角患者下前牙区骨支持更薄弱,所以治疗后牙根穿破唇舌侧骨皮质的可能性更高,发生牙根外吸收的风险也更高。
切牙唇倾度的变化是颅面部垂直和矢状向不调的主要牙性代偿表现之一,在保证牙周健康的前提下,恢复切牙的正常唇倾度对获得协调的侧貌十分重要。本研究结果显示,高角组和均角组下切牙唇倾度与根尖区舌侧牙槽骨厚度呈负相关。Srebrzyńska-Witek等[17]曾对下切牙唇倾度和牙槽骨厚度的关系进行研究,发现随着下颌中切牙唇倾度增加,舌侧骨皮质、骨松质变薄,这在一定程度上支持了本研究结果。而Jain等[18]则发现下切牙唇倾度与根尖区唇舌侧牙槽骨厚度呈正相关,且下切牙唇倾度与牙槽骨及颏部轮廓存在明显相关性。这可能是由于测量方法和样本选择不同造成的差异,但都提示了下前牙唇倾度与前牙区牙槽骨形态密切相关。
本研究还初步探讨了高角女性牙槽骨形态的增龄性改变。成年女性的骨量在18~30岁逐渐增加,随后达到峰值,若骨成熟期峰值骨密度较低,则后期易患骨质疏松症。成年女性30岁以后随着年龄增长,骨密度逐渐下降,骨质疏松症的患病率呈上升趋势[19];45岁以后,女性可能进入围绝经期,骨转换受到雌激素水平变化的影响,骨量快速下降[20],这也会影响正畸治疗时牙槽骨的改建。因此,本研究以30岁为节点,将研究对象分为18~30岁骨量逐渐累积的青年组及31~45岁骨量维持并缓慢下降的中年组。结果发现,成年高角女性随着年龄增加,牙槽骨附着高度下降,其原因可能与牙周组织增龄性变化有关,其中牙槽骨的增龄性变化则表现在牙槽嵴高度降低、骨质疏松、骨密度降低,以及骨吸收大于骨形成。随着年龄增加,牙周组织对正畸力的反应性下降,改建能力减弱,牙移动速度减慢[21]。此外,有研究表明牙周炎和骨质疏松症两者可相互影响,由多种激素和细胞因子共同参与了两种疾病的进程,且两者共同的危险因素均包括年龄增长[22],在正畸治疗时需要对增龄性变化予以重视。Zhang等[23]通过对成年正畸拔牙病例治疗前后的对比发现,随着下切牙的内收伴随着唇舌侧牙槽骨高度的降低,唇侧的牙槽骨量基本维持,而舌侧的牙槽骨量,尤其靠近牙颈部牙槽骨发生了明显的吸收。而在非拔牙矫治的病例,正畸治疗后同样出现了下前牙唇、舌侧牙槽骨高度的下降[24]。这些都提示在成年女性正畸牙移动的控制中,应格外注意近牙槽嵴处牙槽骨的保存,避免下前牙区牙周附着丧失的出现。
综上所述,成年高角女性与均角女性相比,下切牙根尖区牙槽骨厚度更薄,牙槽骨附着高度更低。随着下切牙唇倾度增加,高角组和均角组舌侧牙槽骨厚度均变小。成年高角女性随着年龄增加,牙槽骨附着高度有所下降。因此,医师应充分考虑高角患者下前牙区牙槽骨菲薄的特点,尤其是中年高角女性牙槽嵴高度下降的增龄性改变,同时重视下切牙唇倾度与牙槽骨形态的紧密联系。在正畸治疗前应拍摄CBCT,对牙槽骨形态进行完善的评估,充分预估治疗风险,从而对下切牙的目标位置和唇倾度进行合理的设计,治疗时注意转矩的控制,以期在改善颜貌美观的同时,尽可能维护牙周组织的健康,减少并发症的发生。本研究重点关注了成年高角女性,是正畸治疗的难点群体,但不同面部生长型的增龄性变化及性别差异,有待深入对比研究,拟进一步纳入更多研究对象进行后续研究。
