solitaire支架血管内治疗急性大脑中动脉梗死的效果
2022-01-12解岗
解 岗
脑卒中是一种急性脑血管疾病,具有发病率高、死亡率高、致残率高的特点。急性缺血性卒中(AIS)约占全部卒中的80%,且发病率正以每年8.7%的增速快速上升。在AIS中,急性大血管堵塞是预后最不好的一种类型,死亡率和致残率都很高,其中大脑中动脉梗死是急性大血管堵塞中最常见的类型。AIS 治疗关键在于尽早开通阻塞血管,挽救缺血半暗带。美国FDA 1996年批准在发生AIS的病人3 h内静脉使用阿替普酶,从而结束了卒中无法治疗的历史。但这种方法有3个缺点:时间窗太短;再通率低,尤其是对大血管闭塞;再出血率高。正是由于传统静脉溶栓存在的这些短板,国内外医学界一直致力于探索能够有效提升AIS的抢救成功率的方法,从而进一步降低病人致残率和死亡率。以往多家医院开展了动脉溶栓,但受到栓子成分、溶栓时机、溶栓药物及剂量、并发症等多种因素的影响,疗效不甚满意[1-5]。我科2015年1月至2018年1月采用solitaire支架进行大脑中动脉急性梗死的机械开通治疗,对比2013年1月至2018年1月的保守治疗组取得良好疗效。现作报道。
1 资料与方法
1.1 一般资料 solitaire支架血管内治疗组(观察组)12例,男5例,女7例;年龄62~82岁。入院时瘫痪侧肌力均≤3级且伴失语,部分神志不清。入院后均予以积极完善相关检查,明确有手术适应证,无手术禁忌证。纳入标准:(1)年龄<85岁;(2)治疗开始时间(股动脉穿刺)在发病<8 h;(3)CT血管成像(CTA)或数字减影血管造影(DSA)证实为颅内大脑中动脉急性梗死;(4)美国国立卫生研究院卒中量表(NIHSS)评分≥15分;(5)符合静脉溶栓者优先选择静脉溶栓,桥接血管内治疗。排除标准:(1)头部CT平扫检查提示脑出血或与神经功能缺损相对应的低密度病灶;(2)静脉溶栓后闭塞动脉再通良好,病人症状缓解者;(3)出血倾向;(4)严重心、肝、肾等实质脏器疾病,近期重大手术史,经药物控制后,血压>180/110 mmHg,血管迂曲治疗导管无法到位,无法耐受手术者;(5)家属拒绝治疗方案或依从性不强者。传统保守治疗组(对照组)69例,男34例,女35例;年龄62~90岁;发病时间>8 h或家属拒绝介入手术。所有病人均在住院期间经CTA或CT阅片判断梗死区域为大脑中动脉供血区域。
1.2 方法 观察组:气管插管全身麻醉,seldinger股动脉穿刺,全脑血管造影。明确阻塞部位为大脑中动脉并同时了解代偿情况(同侧大脑前软脑膜代偿者往往预后极佳)。6F导引肌力导管送入患侧颈内动脉,留取路图。路图指引下,微导丝带领微导管(Rebar 导管18或27)通过梗死部位到达血栓以远,撤离微导丝,微导管造影证实微导管在位且远端血流通畅。置入solitaire支架,并于血栓远端开始逐步释放支架,再次造影,此时若血栓长度短于支架长度者,即刻可见血流恢复,5 min后再次造影证实血流通畅后,在持续吸引下缓慢轻柔地将支架回收至微导管,反复抽吸以确保尽可能吸出碎片,支架取回同时血凝块的碎片一并取回,如一次不能完全取出血栓,可以重复相同步骤。术后即刻造影显示颈内动脉、大脑中动脉,了解血管通畅情况,必要时可植入支架(见图1)。对照组:常规保守治疗,脱水降颅压、改善微循环、防治并发症等,昏迷病人家人同意者采用去骨瓣减压手术。
围手术期管理可于术前或植入支架后即刻给予阿司匹林300 mg及氯吡格雷300 mg的负荷剂量鼻饲或纳肛,术后持续给予阿司匹林100~300 mg/d及氯吡格雷75 mg/d 1~3个月。术后管理:(1)送监护室监护治疗,控制收缩压一般情况下低于基础血压20~30 mmHg水平,但不应低于90/60 mmHg;(2)并发脑水肿时,给予甘露醇脱水,必要时行去颅骨瓣减压术;(3)替罗非班小剂量持续泵入;(4)术后即刻唤醒,密切观察神志变化;(5)动态复查头颅CT,必要时随时复查DSA。
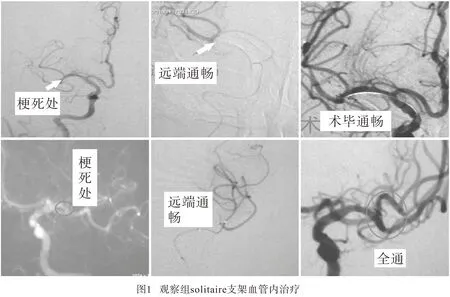
2 结果
观察组12例中7例不留任何语言及肢体障碍痊愈出院,4例肌力较术前明显改善(轻度残疾),1例无效开通(病死)。对照组10例轻度残疾,40例中度残疾,15例重度残疾,4例死亡。
3 讨论
急性缺血性脑卒中,大致上按照颅内血管梗死部位分为前循环及后循环两大类型,并通过WILLS环补充。如果再根据血管的部位继续分级,比如前循环分为颈内动脉-大脑前;颈内动脉-大脑中动脉,豆纹动脉由大脑中动脉发出,供应基底核区域血供。本文病例之所以单纯把大脑中动脉梗死病人纳入研究对象,基于如下考虑:(1)后循环(尤其是基底动脉梗死组)一般没有代偿;(2)前循环长度高负荷血栓组(从颈内动脉起始段开始全梗死)除非对侧经过前交通及后交通代偿供血,否则会因为代偿极差而无效开通(影像学开通,预后差)。而大脑中动脉梗死,因为理论上存在软脑膜部分代偿,所谓涓涓细流,但仍然可以维持组织的一点点灌注。这样理论上就好过完全坏死后再灌注损伤。这是观察组病人取得良好结果的根本保障[6-10]。
医学权威杂志《新英格兰医学杂志》从2015年12月起陆续发表了5项大型国际多中心临床研究,以Solitaire为代表的支架取栓获得了确凿的临床数据支持。中美两国已于2015年更新了AIS救治指南,将这一革命性技术纳入指南,并以最高等级进行推荐。美国克利夫兰医学中心更将支架取栓技术评为在2016年十大顶尖医疗创新技术之一。机械取栓治疗在时间窗、血管再通率和病人预后等方面均显著优于药物溶栓治疗,目前已逐渐成为首选治疗方式。支架取栓装置的发明是卒中血管内治疗的巨大进步,取栓具有导航性和快速再通优势,并且不存在长期并发症的风险。使用临时支架捕获血栓,通过与外周血管壁的挤压移动血栓来恢复血流,撤出支架时血栓可与其一同被移除[11-16]。这样的结果令人鼓舞,但是需要注意的是:(1)在时间窗内尽早开通闭塞血管是AIS救治的关键。建立“卒中绿色通道”,缩短病人入院、分诊、检查、治疗的时间显得尤为重要。在明确是否伴有大血管闭塞之前,给予阿替普酶静脉溶栓,同时急诊行脑血管造影准备取栓的“桥接治疗”方式已逐渐被更多的医疗界同行认可。(2)与此同时,机械开通的再通率(影像学开通)可达90%,但是90 d的预后良好率仅为50%左右,在不设任何限制条件的前提下,真实世界里的取栓后死亡率高达24.4%。对于NIHSS评分>18分、颈内动脉闭塞、侧枝循环无或差的病人,取栓术后预后差,死亡率高。因此,选择好合适的病人进行取栓也是非常重要的。(3)理念很重要,国内很多研究者采用了取栓这个词,导致很多误解。笔者认为,新鲜的血液是最好的溶栓剂,相对于栓子碎裂逃逸,反复操作试图把栓子取出来,从而造成对血管壁的机械损伤是不可取的;自膨支架通过覆盖栓子全长,将栓子压于支架与血管壁之间,让新鲜血液通过,溶解血栓并实现血管再通;最后金属支架的网眼之间会残留部分血栓,通过抽吸技术结合支架半回收技术来实现血管再通是合适的。如果不理解这一点,会在反复拖拽过程中,金属支架不可避免地对正常血管壁和病变段血管壁,尤其是伴粥样硬化的血管壁,形成机械损伤,造成栓子形成、急性或慢性血管闭塞、动脉夹层等病理改变。而一旦出现夹层及血管闭塞,只能导致手术失败。同时,因为颈内动脉与大脑中动脉直径悬殊,血管的直径明显大于取栓支架的最大直径,这就在支架经过颈内动脉虹吸弯、岩骨段等迂曲解剖路径的时候,出现支架直径、网孔和轴线方向上的形变从而极易造成栓子碎裂脱落,从而造成颈内动脉供血区的新发栓塞。所以技术的关键点在于,当明确支架释放后血管通畅的时候,耐心等待,必要时可以使用替罗非班来促使栓子崩析[17-20]。
