PLR、NLR、MLR、RPR、CLR评估高脂血症性急性胰腺炎严重程度的临床意义*
2022-01-09李泽宇
邹 益 李泽宇 王 红
郑州大学第一附属医院消化内科(450052)
急性胰腺炎(acute pancreatitis, AP)是临床上最常见的急腹症之一,病情越重,死亡率越高,是严重危害我国人民健康和生命的重大疾病之一[1]。胆石症、饮酒史、高脂血症是AP发生的三大主要原因[2]。近年来,高脂血症性急性胰腺炎(hyperlipidemic acute pancreatitis, HLAP)的临床发病率逐渐上升,有超越酒精性AP成为我国AP的第二大病因的趋势[3]。HLAP易复发且有时发作时不受控制,可严重危害患者的生命健康。因此,早期评估HLAP的严重程度对治疗和改善患者预后具有重要意义。目前,临床上常使用多种炎症指标、影像学检查以及联合全身器官状况来评估AP的严重程度[4],但检查项目较多、花费较高、检查时间较长,并可加重患者的经济负担且延误病情的诊治。本研究通过检测临床血常规可获取的指标,计算血小板与淋巴细胞比值(platelet to lymphocyte ratio, PLR)、中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio, NLR)、单核细胞与淋巴细胞比值(monocyte to lymphocyte ratio, MLR)、红细胞分布宽度与血小板比值(red blood cell distribution width to platelet ratio, RPR)、C反应蛋白与淋巴细胞比值(C-reactive protein to lymphocyte ratio, CLR)以及C反应蛋白(C-reactive protein, CRP),旨在探讨上述指标评估HLAP严重程度的临床意义。
对象与方法
一、研究对象
回顾性收集2018年1月—2020年12月郑州大学第一附属医院确诊为HLAP的患者,诊断标准符合《中国急性胰腺炎诊治指南(2019年, 沈阳)》[1]。所有患者入院当天或次日完成胸部和全腹部CT(平扫和增强)检查。排除标准:①合并胆囊炎和其他感染性疾病者;②胆管结石、饮酒、暴饮暴食等其他原因引起的AP患者;③发病至入院时间超过24 h的患者。严重程度的分级根据AP的修订亚特兰大分类,即无器官功能衰竭、无局部或全身并发症为轻度;短暂性器官衰竭<48 h或存在局部或全身并发症为中重度;器官衰竭持续时间>48 h为重度[5]。同时,选择同期接受体检的健康人群44名作为对照组。
二、方法
抽取患者入院当日静脉血4 mL,应用自动分析仪化验血常规,记录红细胞分布宽度、血小板、中性粒细胞、单核细胞、淋巴细胞计数,并计算PLR、NLR、MLR、RPR。采用ELISA法检测患者血清CRP,计算CLR。
三、统计学分析

结 果
一、 一般资料
共纳入104例HLAP患者,其中男性71例,女性33例,年龄12~74岁,平均(38.88±10.78)岁;对照组44名,其中男性25名,女性19名,年龄7~73岁,平均(44.57±17.71)岁。两组性别、年龄差异无统计学意义(P>0.05)。
104例HLAP患者中,轻度患者53例,男性39例,女性14例;年龄21~74岁,平均(39.70±10.61)岁;病程(10.42±9.68) d。中重度/重度患者51例,男性32例,女性19例;年龄12~67岁,平均(38.02±11.00)岁;病程(13.91±7.90) d。轻度HLAP组与中重度/重度HLAP组之间性别、年龄、病程的差异无统计学意义(P>0.05)。
二、各组PLR、NLR、MLR、RPR、CLR、CRP比较
与对照组相比,HLAP组PLR、NLR、MLR、RPR、CLR、CRP均明显升高,差异均有统计学意义(P<0.05;表1)。
与轻度HLAP组相比,中重度/重度HLAP组PLR、NLR、MLR、RPR、CLR、CRP明显升高,差异均有统计学意义(P<0.05;表2)。
三、ROC曲线分析
ROC曲线分析结果显示,cut-off值为0.12时,RPR诊断中重度/重度HLAP的效能最高。PLR、NLR、MLR、RPR、CLR联合应用时,诊断中重度/重度HLAP的AUC为0.94,优于CRP(表3、图1)。
讨 论
与胆管结石、饮酒等其他因素引起的AP相比,HLAP患者易出现复发、全身炎症反应综合征、多器官功能衰竭等症状,其中中重度和重度HLAP患者更为显著,死亡率可达30%~50%且预后差[6-7]。因此,早期评估HLAP的严重程度对其临床诊疗具有重要作用。Balthazar CT分级评分、Ranson评分、Glasgow评分和APACHEⅡ评分虽可判断AP的严重程度[8],但因评分系统复杂、敏感性低、快速评估复杂、易受到人为因素影响而应用受限,同时,临床缺乏早期诊断中重度和重度HLAP敏感性、特异性较高的生化标志物,患者易错失最佳治疗时间。本研究应用修订亚特兰大分类对HLAP的严重程度进行分级,该系统不易受到人为因素干扰,评分可信度高[5],但存在花费较高、预测AP严重程度时间较长等缺点。Zhou等[9]的研究发现,NLR、PLR、红细胞分布宽度可作为AP早期严重程度和预后预测的指标,诊断重度急性胰腺炎(severe acute pancreatitis, SAP)的特异性分别为0.77、0.62、0.69,敏感性分别为0.64、0.64、0.79。因此,能否使用PLR、NLR、MLR、RPR、CLR以及上述指标联合诊断中重度和重度HLAP值得研究。
HLAP的发生过程中,炎症可通过激活一系列炎症因子、蛋白水解酶和氧化应激来破坏组织,同时,中性粒细胞增殖可分泌一系列炎症因子(IL-1、IL-6)和蛋白水解酶(髓过氧化物酶、弹性蛋白酶、胶原酶),促进炎症的发展[10]。炎症介质再刺激骨髓中血小板,从而导致外周血小板增多[11]。淋巴细胞是免疫系统的主要组成部分,可调控、延缓系统炎症反应的进展。在HLAP发生、发展过程中炎症反应失控,淋巴细胞凋亡和再分配可导致淋巴细胞减少[12]。随着炎症介质导致全身炎症反应综合征和多器官功能衰竭的进展,可能会导致中重度和重度HLAP[13]。目前多项研究已证实PLR、NLR可作为反映炎症严重程度的指标。
有研究显示,炎症可促进红细胞死亡或抑制红细胞成熟,缩短红细胞的生存时间,进而造成红细胞合成原料(包括铁、维生素B12和叶酸)的缺乏,使红细胞不能获得足够的铁,导致红细胞体积增大;炎症因子还会使骨髓红系祖细胞对细胞因子脱敏,阻碍红细胞生成[14],导致红细胞代偿性增大。已有研究[15]证实RPR与AP严重程度成正相关,可作为预测AP严重程度和预后的指标。
Zheng等[16]认为单核细胞M1促进炎症介质的释放可加重炎症反应,单核细胞M2可产生抗炎分子促进炎症的修复,因此单核细胞在AP的发生、发展中扮演重要角色,其活性与AP严重程度有关。而高脂血症会导致单核细胞M1极化,导致HLAP中的炎症反应加重。
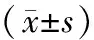
表1 HLAP组与对照组PLR、NLR、MLR、RPR、CLR、CRP的比较
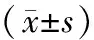
表2 轻度HLAP组与中重度/重度HLAP组PLR、NLR、MLR、RPR、CLR、CRP的比较
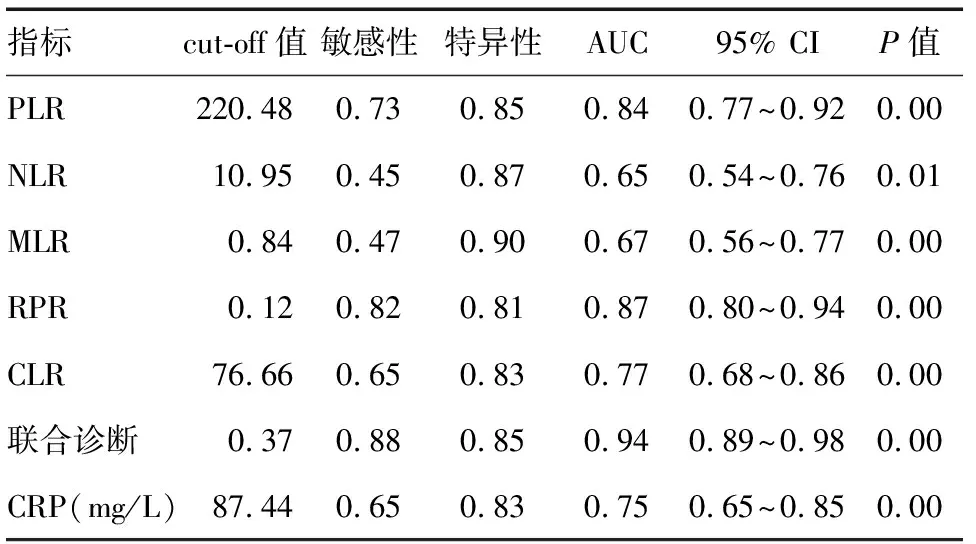
表3 各种指标诊断中重度/重度HLAP的效能

图1 各种指标诊断中重度/重度HLAP的ROC曲线图
CRP是目前评估AP严重程度最准确的单一客观指标,但往往在发病48~72 h才达到峰值[17]。CRP可随炎症严重程度变化而发生变化,与AP严重程度成正相关[18]。在AP发生过程中,CRP升高时,淋巴细胞下降,故CLR有望作为预测HLAP的指标。本研究结果显示中重度/重度HLAP组PLR、NLR、MLR、RPR、CLR、CRP均明显高于轻度HLAP组。
有研究显示NLR、PLR诊断SAP的敏感性分别为0.64、0.64,特异性为0.77、0.62[8]。本研究中PLR诊断中重度/重度HLAP的敏感性和特异性分别为0.73和0.85,而NLR的敏感性较低(0.45)。可能是由于本研究数据较少,导致存在一定的偏差。Junare等[19]的研究表明,淋巴细胞与单核细胞比值(lymphocyte to monocyte ratio, LMR)诊断AP导致的器官衰竭的敏感性为0.71,特异性为0.91。本研究发现,MLR诊断中重度/重度HLAP的敏感性较低(0.47),特异性相似(0.90)。可能与本研究将修订亚特兰大分类作为评估HLAP严重程度的标准,大多数中重度HLAP的诊断依据局部并发症,而并非器官衰竭有关。
本研究显示CRP诊断中重度/重度HLAP的敏感性和特异性分别为0.65、0.83,与Woo等[8]的研究结果相似。但大多数研究认为无论是感染性疾病还是非感染性疾病,随着疾病的发展、器官衰竭,CRP水平总是升高的,并无疾病特异性[20],故CRP对临床重度HLAP诊疗的影响值得进一步商榷。此外,本研究还发现,PLR、NLR、MLR、RPR、CLR联合诊断中重度/重度HLAP的效能最好,当cut-off值为0.37时,敏感性为0.88,特异性为0.85,AUC为0.94(95% CI: 0.89~0.98)。同时,上述五项指标均可在患者入院24 h内获得,可较Ranson评分、Glasgow评分、Balthazar CT分级评分和APACHEⅡ评分更早评估HLAP的严重程度。
本研究存在一定的局限性,HLAP严重程度的评估仅采用修订亚特兰大分类,分级较单一、片面。在之后的研究中,应结合Ranson评分、Glasgow评分和APACHEⅡ评分对HLAP严重程度进行更准确的分级。
综上所述,PLR、NLR、MLR、RPR、CLR、CRP等生物学指标诊断HLAP严重程度具有一定的临床价值,同时联合前五项指标诊断中重度/重度HLAP的效能优于任一单一指标,对临床诊断和治疗中重度和重度HLAP具有一定的帮助,但研究结论仍需行大样本前瞻性研究进一步证实。
