冠状动脉微循环障碍危险因素及机制研究进展
2022-01-09李威亚马欢耿庆山
李威亚 马欢 耿庆山,
(1.广东省心血管病研究所,广东 广州510080;2.广东省人民医院心血管内科,广东 广州510080)
冠状动脉微循环障碍(coronary microvascular dysfunction,CMD)是指冠状动脉微循环的结构和功能受到影响的一系列临床症状,冠状动脉微循环系统调节微血管扩张可使冠状动脉血流量增加五倍[1],通常在冠状动脉造影正常且无其他疾病的情况下,CMD是导致心肌缺血的原因。CMD影响50%的慢性冠状动脉综合征患者以及20%的急性冠状动脉综合征(acute coronary syndrome,ACS)患者,并与主要不良心血管事件(major adverse cardiovascular events,MACE)发生率增加相关。在2019年美国心脏协会会议上发表的ISCHEMIA研究表明:中度缺血的稳定性冠心病患者中血运重建并未像预期的那样减少MACE的发生。说明可能有血运重建所不能解决的CMD问题在阻碍冠心病患者的预后变好[1]。
冠状动脉微循环系统是由冠状动脉毛细血管床(直径<10 μm)、前小动脉(直径100~400 μm)和微小动脉(直径<100 μm)组成的[2],冠状动脉造影目前虽被认为是检测冠状动脉狭窄的金标准,但可检测的范围仅限于5%的冠状动脉树,其余95%冠状动脉微循环无法显现。冠状动脉血流储备(coronary flow reserve,CFR)和微循环阻力指数(index of microcirculatory resistance,IMR)是两种评价CMD的有效方法。CFR指冠状动脉在最大充盈状态与基线状态下的血流量之比,是反映大、小血管缺血的综合生理指标,在无阻塞性冠状动脉疾病的情况下是CMD的无创性标志物。IMR是指峰值血流通过靶血管时的最小微循环阻力。可较为准确地单独反映微循环情况且不受心外膜狭窄及侧支循环的影响。
由于冠状动脉微循环不能通过冠状动脉造影或冠状动脉CT血管造影检查明确,使得CMD易漏诊,患者辗转就诊、医疗资源浪费,并增加患者未来心血管事件和反复再入院风险,同时影响患者经皮冠状动脉介入治疗后的症状改善率及预后。因此对于CMD的研究就显得尤为重要,现对冠状动脉微循环的危险因素及其初步机制进行综述,见表1、表2。
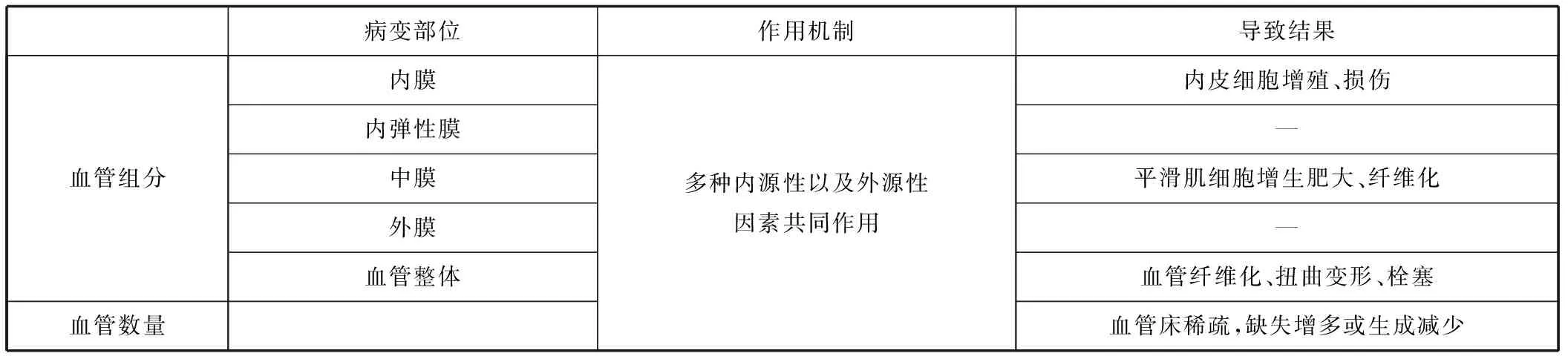
表1 微循环结构障碍引起CMD
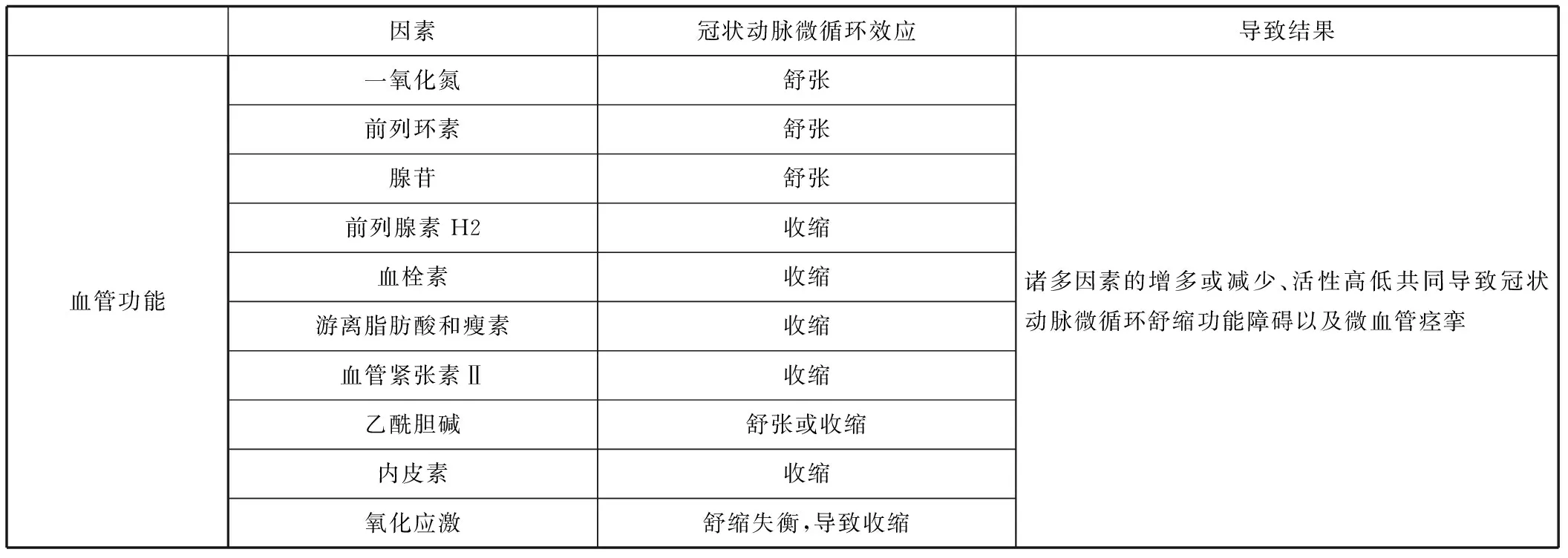
表2 微循环功能障碍引起CMD
1 高血压
高血压通过使冠状动脉微循环的功能和结构改变,降低CFR、增大IMR,导致CMD。
1.1 结构方面
高血压通过微血管阻力动脉内向重构、内皮损伤和微血管疏松,造成终末小动脉、小静脉和毛细血管的缺失,引发微血管重构[3]。其中内皮损伤较为重要,高血压可通过减少一氧化氮释放、肾素-血管紧张素-醛固酮系统过度激活、同型半胱氨酸升高和增强炎性反应等多种途径损伤内皮细胞[4]。由于人的冠状动脉微循环结构难以直接观察,许多研究常用皮肤、视网膜毛细血管代替。研究发现高血压患者更易有皮肤、视网膜毛细血管密度明显降低、非灌注区显著增多,且活体毛细血管镜检查发现其毛细血管更稀疏[5],说明高血压导致毛细血管缺失。高血压患者ACS患病率远高于血压正常者,ACS患者凝血功能会过度激活导致原位血栓形成,在接受经皮冠状动脉介入治疗过程中血栓破坏释放不稳定斑块和微小血栓形成的异位堵塞也会增高微循环阻力,同时心肌缺血再灌注过程中释放氧自由基会使血管内皮细胞水肿,阻塞微血管,进一步加重CMD。
1.2 功能方面
高血压患者交感神经过度兴奋,这又会反过来加重高血压,二者相互影响,最终导致心肌肥大和纤维化,使微血管阻力增加[6],切除高血压大鼠颈交感干会使心肌纤维化程度下降。Sun等[7]发现高位交感神经阻滞组大鼠较对照组心肌毛细血管密度更高,心肌局灶性坏死和毛细血管痉挛明显改善。交感神经升高血压的同时会加快心率使心脏舒张期缩短,降低冠状动脉血流量影响微循环。一项研究对200例未经治疗的原发性高血压患者在基线和以最佳血压控制3年后进行比较,发现3年后这些患者冠状动脉微循环功能、动脉僵硬均较基线水平改善[8]。在高血压前期,肾素-血管紧张素-醛固酮系统的激活也增加了血管紧张素Ⅱ介导的冠状动脉循环中的血管收缩[9]。高血压与冠状动脉微循环相互作用,二者均可促使另一方的形成和发展,形成恶性循环。对长期高血压患者应定期评价其冠状动脉微循环功能,非阻塞性冠心病合并高血压患者被认为是心脏微循环评估的重点对象。
2 糖尿病
糖尿病病变主要涉及微小血管,是CMD的主要危险因素。长期高血糖通过促进一氧化氮合成减少或活性降低、活性氧增加、内皮素合成增加、血管内皮生长因子激活和炎症活性升高等机制引起微循环血管基膜增厚、内皮细胞增生和微血管扭曲变形(麻花状、交叉状),导致管腔狭窄和血流变慢,同时在其他代谢、神经和激素等因素刺激下血细胞发生聚集,变形能力下降,进一步减缓血流速度,最终造成微血栓形成、微血管闭塞,发生微循环功能障碍[10]。在糖尿病患者中,由于上述原因导致的血管运动异常及CFR减少是糖尿病患者CMD发生的一个标志,长期糖尿病患者冠状动脉自身调节和微血管舒张功能受损逐渐加重,并在疾病后期演变成为结构性微血管损伤[11]。研究发现糖尿病会通过上述机制损害有重度主动脉瓣狭窄合并冠状动脉非阻塞患者的冠状动脉微血管功能[12]。糖尿病会导致治疗性新生血管的增幅降低,从而破坏心脏微血管的稳定性,造成心肌血流量降低和毛细血管密度减小[10]。在一项对年轻无并发症的1型糖尿病患者的研究中发现皮肤微循环功能不受年龄、病程或代谢控制,即可能在年轻无并发症的1型糖尿病患者中,糖尿病对微循环的影响并不大[13]。糖尿病诱发CMD可能存在性别的差异,一项关于2型糖尿病并发症的前瞻性队列研究在校正了吸烟、血脂等因素后发现患有2型糖尿病的男性比女性更容易出现微血管并发症[14],但在诱发CMD方面是否也存在这种关系值得探索。
糖尿病是CMD的诱因,内皮功能障碍作为媒介导致CMD也促进了从糖尿病前期到糖尿病的进展[10],糖尿病与CMD同样互为因果,对于长期糖尿病患者预防并筛查CMD是必要的。
3 肥胖和高脂血症
随着生活水平的提高,肥胖和高脂血症的人群占比越来越大,肥胖是CMD的独立危险因素[15-16],肥胖和高脂血症常共存。二者影响冠状动脉微循环的主要机制如下。血管狭窄或闭塞:血管内脂质滞留会引发炎症反应,导致内皮细胞破坏、细胞外基质重塑、血小板激活和血栓形成,造成血管狭窄或闭塞[17]。肥胖者的离体小动脉对内皮激动剂扩张反应不佳,即更容易产生狭窄[15]。血管收缩剂的影响增强:肥胖者本身交感神经增强,脂肪细胞衍生的游离脂肪酸和瘦素导致肾上腺素增加,进一步兴奋交感神经[9],同时内皮也通过释放强有力的血管收缩因子内皮素-1造成血管狭窄[18]。血管疏松:高脂肪饮食会诱导心肌细胞肥大、氧化应激和血管疏松[19],毛细血管中有一种与血管平滑肌细胞相关的细胞类型——周细胞,它受到高血糖和高胆固醇血症的刺激后会与内皮脱离,导致内皮凋亡、毛细血管稀疏。
以上机制共同引发CMD。Wu等[20]对8例重度高胆固醇血症患者的研究发现脂蛋白分离可立即改善冠状动脉微血管功能,增加心肌灌注,使内皮依赖性血管舒张功能正常化。另一项前瞻性研究发现有微血管损伤的患者均有较高的血清总胆固醇和低密度脂蛋白水平,且低密度脂蛋白是微血管损伤的独立预测因子[21]。肥胖大鼠20周龄后心内膜下毛细血管密度开始增加,但这种增加在40和60周龄时消失,说明可能肥胖时心脏毛细血管密度最初增加,随着肥胖状态的发展才变得稀疏。检查人类内皮功能的一个标准方法是评估血流诱导的扩张,多项研究已证明它在肥胖受试者中存在损害[22],有证据表明CFR随着体质量指数的增加而降低,肥胖患者较高体质量指数导致冠状动脉微血管功能恶化,与CMD独立相关[16,23]。未来研究应该更多集中在处于哪个适当的体质量指数或血脂范围更有益于血管健康,持续多久的肥胖会导致CMD的发生以及减肥降脂是否会使得CMD得到改善。
4 衰老
衰老通过氧化应激、内皮功能障碍引起CMD,CFR可反映微循环在心脏做功增加时适应血液需求的能力,衰老与最小微血管阻力进行性增加有关,且进一步损害CFR[24]。Ramandika等[25]发现年龄是CFR的决定因素并呈负相关,但本试验纳入样本量较少(n=76)。与衰老相关的这种微血管功能损害使冠状动脉微循环数量减低、新生血管减少[26],微血管减少会导致CMD。非充血状态下的微血管阻力不随年龄增长而改变,避免剧烈运动以及情绪过激可能对老年人更有益。
5 性别
由于精神应激、自主神经和内分泌功能障碍等独特因素,女性可能更容易有血管运动及内皮功能障碍[27]。在几项荟萃分析中发现,先兆子痫、反复流产(≥2)和妊娠相关并发症等产科病史可能损伤冠状动脉结构[16]。另外雌激素缺乏也被认为是CMD的危险因素,因此中年和围绝经期妇女更应考虑到CMD可能。对心肌梗死大鼠适应性动脉生成范围的研究提示雄性大鼠可能在心肌梗死后更易产生适应[28]。但一项对CMD患者的研究在5年的随访中,女性的MACE显著低于男性(1.1% vs 5.5%,P=0.017),即女性延迟性病变的长期临床结果更好[29],性别对CMD长期结局与预期相反这一结论尚需更多研究佐证。
6 吸烟
香烟中的一氧化碳、焦油、血栓素和尼古丁等有害成分通过氧化应激、破坏心脏自主神经功能平衡、加重炎症反应和脂质代谢紊乱等方式诱发CMD。无论主动吸烟还是被动吸烟都与冠状动脉内皮功能损害有关。吸烟可能通过降低Na+-K+-ATP酶活性导致冠状动脉微循环失调和过度缺血的发生[30]。多项研究都发现吸低焦油、低尼古丁香烟对CFR的损害与抽普通香烟一样严重,重度吸烟和轻度吸烟者引起冠心病的差异也很小,唯一安全的就是不吸烟[31]。越来越多吸薄荷醇香烟的女性吸烟者,薄荷醇香烟占据了美国1/4的市场,薄荷醇香烟会抑制尼古丁代谢,增加全身暴露在香烟烟雾毒素中的时间,其对冠状动脉微血管功能与普通香烟有相似的急性损害作用。电子烟常被吸烟者作为香烟的无害替代品,研究发现吸24 mg的电子烟能显著降低吸烟者在吸烟期间和吸烟后的手部微循环[32]。吸烟所导致的重大不良心血管病事件可能不是一蹴而就的,冠状动脉微循环障碍可能是其中的媒介,逐步累积的CMD致使MACE。
7 心理因素
抑郁、焦虑等越来越普遍,心理因素通过自主神经功能障碍、炎症、氧化应激、平滑肌功能亢进和内皮功能障碍等导致血管反应性异常继而诱发CMD[33]。女性对心理压力更敏感,患压力相关精神障碍的比例是男性的两倍,更易受到精神压力影响继而引发冠状动脉血管运动异常和微血管疾病[34]。合并抑郁焦虑的女性应更关注其冠状动脉微循环功能,且精神压力应当作为病情评估的一部分。
8 炎症状态
患有慢性炎症和自身免疫性疾病的患者,如类风湿性关节炎、系统性红斑狼疮(SLE)、系统性硬化症、强直性脊柱炎、炎症性肠道疾病、牛皮癣和牙周炎等,可能通过炎症造成CMD。炎症状态的高敏C反应蛋白较高与CFR显著降低有关,与微血管功能障碍程度之间存在相关性[35]。SLE患者再灌注时微血管反应迟钝,表明SLE损伤微血管[36]。强直性脊柱炎和类风湿性关节炎患者的CFR低于对照组,活动性炎症性肠病期间,CFR也显著降低[37],其他诸多危险因素引起CMD的过程中多有炎症共同参与。
9 其他
原发性血小板增多症和真性红细胞增多症患者会出现CFR异常,且CMD患病率显著上升[38]。母体营养减少诱导的宫内生长受限的狒狒后代更容易产生毛细血管结构稀疏,说明营养不良可能也会引起微血管功能障碍[39]。高温、噪声、职业紧张和倒班等也是导致微循环功能障碍的危险因素,但对CMD影响尚未可知[40]。
10 小结
CMD发病率高,但因起病隐匿、检测技术复杂和经济成本高等原因,其临床检出率并不高。且CMD与其他心血管疾病相互影响[1],须引起临床重视。CMD危险因素较多,对于已明确的危险因素如高血压、糖尿病、肥胖、高脂血症、衰老、吸烟和炎症等应当进一步明确机制并加以预防,对于其他如女性、心理因素、特殊疾病以及职业相关可疑危险因素需规模更大的研究以及流行病学数据来支持,部分重要危险因素引发CMD机制异同比较见表3。明确机制、研究并控制危险因素对于心血管相关疾病的诊断和预防具有重要意义,但仍有很长一段路要走。

续表