本体感觉障碍康复治疗在髋关节置换术病人中应用效果分析
2022-01-06邓旭,陈宇
邓 旭,陈 宇
当下类风湿性关节炎及其他骨关节退行性疾病等慢性病的患病人数伴随着老年人口的增多而升高,而随着医疗技术的发展和健康需求的转变,以往的保守治疗已无法满足关节功能病变病人对治疗效果的期望,行髋关节置换术的病人例数逐年增多[1-2]。虽然手术技术日趋成熟,治疗效果十分明显,但病人的生活质量仍低于健康人群[3]。因此,积极探索髋关节置换术后病人的康复治疗措施对改善病人的不良结局意义重大。近来研究表明,骨关节退行性疾病的病人中存在本体感觉缺陷,而本体感觉缺陷与关节功能限制的持续性存在密切相关,而髋关节置换手术又会加剧本体感觉缺陷情况的恶化,双重作用致使髋关节术后病人本体感觉受损明显[4-5]。本体感觉的定义为对肢体位置和运动的感知[6],是关节位置感(静态方面)和运动觉(动态方面)的总和;也是平衡控制、身体定向和运动协调的先决条件[7]。总而言之,本体感觉对髋关节置换术后病人关节功能的康复极为关键。既往研究关于本体感觉训练在髋关节置换术后病人中应用的报告较少。且相关的研究中本体感觉训练并未作为髋关节功能康复中的关注重点,目前国外有研究显示本体感觉康复治疗有必要作为髋关节置换术后病人功能康复的重点内容进行开展[8]。因此,本研究将本体感觉障碍康复治疗应用至髋关节置换术病人术后的康复治疗中,取得了一定疗效。现报告如下。
1 资料与方法
1.1 一般资料 以2019年1月—2019年12月陆军军医大学第二附属医院行髋关节置换术的100例骨科病人为实施人群。按照病区将100例行髋关节置换术的病人分为干预组(本体感觉障碍康复治疗)48例和对照组(传统康复)52例,两组髋关节置换术病人基线数据比较差异无统计意义(P>0.05),见表1。纳入标准:①初次行髋关节置换术;②年龄>18岁;③病情稳定,无严重并发症的病人;④知情同意并愿意配合。排除标准:①患有严重心、脑等重要脏器疾病及恶性肿瘤的病人;②有精神疾病及严重认知障碍疾病;③正在参与其他研究的病人。研究取得陆军军医大学第二附属医院新桥医院伦理委员会同意。
1.2 干预方法
1.2.1 对照组 对照组主要为髋关节置换术后常规的康复锻炼,时间为2个月、频率为每周≥5次,每次时长为5~45 min,逐步增加。锻炼方法如下。①手术当天:意识未清醒时被动的下肢肌肉向心性按摩运动,由足背逐渐至大腿根部;意识清醒后鼓励病人进行引体向上、抬臀、踝泵、股四头肌等方面运动。②手术后第1周:先重复前1 d的锻炼内容,在此基础上逐渐叠加垫膝抬腿、直腿抬高、下肢内外旋抗阻力等运动,缓慢过渡到练习助行器站立、行走及体位转移训练等方面的锻炼。③术后2~4周:先重复第1周的锻炼内容,在此基础上逐渐叠加助行器步行(时间逐步增加,以病人耐受为宜)、负重(负重程度以病人承受范围而定)、上下楼梯训练及持续关节活动练习(髋关节屈伸、外展、内收等)。④术后5~6周:重复前1周的锻炼内容,具体内容为在上一阶段的基础上逐渐增加强度与次数;同时增加股四头肌、髂腰肌等牵拉活动。⑤术后7周以后:重复前1周的锻炼内容,在上一阶段的基础上增加肌力训练强度,并增加站立位髋外展,仰卧位直腿抬高、侧抬腿,俯卧位后抬腿及静蹲等动作。此外,在康复锻炼过程中会穿插一些上下楼梯、穿衣、坐椅、如厕、沐浴、乘车、取物等日常生活指导,以协助病人更好地参与日常生活活动。
1.2.2 干预组 进行本体感觉障碍康复治疗,在常规康复的基础上增加了本体感觉训练。通过在康复过程中专业人员提供视觉和语言反馈,帮助病人对自己的动作产生主动意识,并通过接收即时反馈来修改动作,进而避免错误的重复;再结合专业人员的手法接触及拮抗肌节律性稳定,共同促进肢体功能的恢复。时间为2个月、频率为每周≥2次,每次时长为5~15 min,训练方法如下。①病人根据专业人员的指令进行平衡功能训练、位置本体感觉训练、盲视下髋关节多角度重复训练及跨步练习等,强度循序渐进,时间缓慢增加;并在病人锻炼时周围放置矫形镜,帮助病人观察锻炼时自身的动作,同时专业人员要予以实时指导纠正。②拮抗肌节律性稳定训练:专业人员帮助病人进行被动屈伸髋关节数次(在病人能承受的范围内的最大角度),再让病人主动进行屈髋运动,专业人员根据病人的屈伸角度,选择几个治疗角度,每个治疗角度上都用双手轻扶膝关节,予以一定方向的阻力,让病人在屈伸两方向进行抗阻等长肌肉收缩,训练时间、训练方向和阻力都依病人实际情况逐渐上升。
1.3 观察指标 措施实施2个月后,比较两组髋关节置换病人的髋关节功能、平衡情况、本体感觉及生活质量间的差异。①髋关节功能[9]:采用Harris髋关节功能评分表进行测量,该表主要用于评价髋关节疾病治疗的效果。量表共15个条目,4个维度,分别为疼痛、功能、畸形及关节活动度,得分越高,髋关节功能越好。本研究中该量表的Cronbach′s α系数为0.756。②本体感觉:采用JPS测试进行评估,该法是测试位置复制的一个简单手段,仰卧位时个体被动复制屈髋的角度(60°),并告知病人角度位置,之后要求主动定位,通过测试主动定位角度与60°的度量差值来评价本体感觉,差值越小,平衡感觉越好。该测试每次进行3次,取3次平均值。③平衡情况:采用Berg平衡量表测量[10],该表通过14个项目测量个体的平衡功能,每个项目都分为0~4分5个标准,14个项目得分相加得到总评分,总评分越高表明平衡功能越佳。④生活质量:采用生活质量评定量表[11]进行测评,该量表是一种综合性量表,主要用于测量各类人群的生活质量,量表分为8个维度。经标准换算后得出生理总评分和心理总评分。得分越高,代表生理及心理功能越好。本研究中该量表的Cronbach′s α系数为0.812。
1.4 质量控制 研究者先向髋关节置换术病人解释研究的目的及意义,病人知情同意并签署知情同意书后,分别于入院时、方案实施后2个月对病人相关测量指标进行调查。调查采用仪器测量和纸质版问卷的形式进行,填表前向病人讲解问卷填写方法和注意事项,问卷当场发放当场收回。为了确保研究对象的配合度,降低方案实施2个月中的失访率,研究方案实施后由研究者组建两个微信群,分别将每组病人拉入相应组别中,并在微信群中拉入1名医生和2名住院护士和1名康复治疗师。医生或护士定期负责解答病人或家属提出的问题,同时研究者会定期在群里发放一些髋关节置换术后康复锻炼方法和日常生活护理技巧,每个月进行1次电话回访。2个月时本体感受康复治疗组失访4例,对照组失访7例;主要原因为电话未接通、病人未复诊。剔除失访数据后,两组病人基线数据比较仍未见差异(P>0.05)。
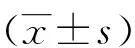
2 结果
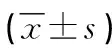
表2 两组病人方案干预前后髋关节功能得分情况比较
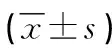
表3 两组病人方案干预前后平衡情况比较
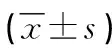
表4 两组病人方案干预前后本体感觉情况比较
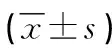
表5 两组病人干预实施前后生活质量得分情况比较 单位:分
3 讨论
3.1 本体感觉障碍 康复治疗有利于改善髋关节置换术病人的关节功能和平衡功能。髋关节的正常功能是支撑人体直立行走和运动活动的关键,而平衡功能更是维持机体日常生活中站立行等活动的基础[12]。本体感觉是保证关节功能(位置感和运动觉)的关键,更是平衡控制、身体定向和运动协调的先决条件[13]。研究表明骨关节退行性疾病和髋关节置换术均对个体的本体感觉造成损害,影响了髋关节置换术病人的平衡功能;同时关节的退行病变和手术更会带来疼痛、活动障碍等情况,造成关节功能受限。本研究结果表明与传统康复措施相比,本体感觉障碍康复治疗更有利于改善髋关节置换术病人的关节功能和平衡功能(P<0.05),研究结果与王文龙等[14]在骨关节炎人群中开展的本体感受康复训练所得的结果类似。同时,肖瑾瑛等[15]将本体感觉训练纳入到髋关节置换术病人的围术期康复训练中,也发现本体感觉训练有利于髋关节置换术后病人关节功能恢复,本研究结果与其结果具有一致性。然而该研究为类试验研究设计限制了研究结果的推广性,本研究中不仅进行了自身前后的对比,更将本体感觉康复治疗与传统康复训练对比,增加了研究的可信度,表明本体感觉康复治疗能有效改善髋关节置换术后病人关节活动和平衡功能。
3.2 本体感觉障碍康复治疗有利于恢复髋关节置换术病人的本体感觉功能 骨关节退行性病变病人因疾病创伤造成肌肉和关节机械感受器的破坏,从而引起关节和周围肌肉组织的部分去分化,进而造成病变周围本体感觉减弱[16]。此外,髋关节置换术病人在手术过程中会移除一些富含本体感受器的解剖部位,随后伴随着髋关节假体的植入对髋关节原本的本体感受系统造成了干扰,同时手术前后出现术后疼痛期和静止期,以上种种都会加重下肢本体感受的缺陷程度,影响本体感受功能[17]。本研究结果表明与传统康复措施相比,本体感受康复治疗更有利于改善髋关节置换术病人的本体感受功能(P<0.05)。在本体感觉障碍康复治疗方案实施过程中专业人员实施了2个月个体化的本体感受康复治疗,利用病人的视听触觉功能,及时给病人提供本体感觉反馈,提高了锻炼姿势的正确性,确保其有效性;此外,利用专业人员的特殊手法和特殊的技术给病人的下肢提供了更加强化的本体感受刺激,改善了本体感觉的输入和输出功能,从而促使髋关节置换术后病人本体感觉功能的恢复。
3.3 本体感觉障碍康复治疗有利于提高髋关节置换术病人的生活质量 骨关节退行性疾病的发展对个体的髋关节功能造成了巨大的损伤,严重影响了下肢功能,从而导致病人日常生活中站立行等活动能力下降,并促使患病人群跌倒风险上升,造成老年人群意外事件的发生,生活质量下降[18]。研究表明行髋关节置换术治疗之后病人的生活质量较术前得到了明显的改善[19-20]。在传统康复措施中,专业人员一般会给病人提供上下楼梯、穿衣、坐椅、如厕、沐浴、乘车、取物等日常生活指导,提高了病人的生活自理能力,对髋关节置换术病人的生活质量起到了一定的改善作用。虽然传统康复措施可提高病人的生活质量,但研究显示与正常人相比仍有一定的差距,其中一部分原因即和关节功能恢复程度有关[21]。本研究结果表明与传统康复措施相比,本体感觉障碍康复治疗更有利于改善髋关节置换术病人的关节功能,而关节功能的恢复进一步促进了病人的日常生活能力,从而提高了髋关节置换术病人的生活质量。
4 小结
本体感觉障碍康复治疗是一种有效的康复管理办法,将其应用至髋关节置换术病人的康复锻炼中可有效改善髋关节置换术病人的关节功能和平衡功能、促使本体感觉功能的恢复,并可提高病人的生活质量。未来临床中可将本体感受康复治疗作为髋关节置换术病人术后康复中的一项重点康复内容进行开展,以帮助髋关节置换术病人更好地恢复关节功能,提高活动能力。因人力、物力、资源等限制,本研究只在一家医院进行干预,未来研究可开展大样本多中心的干预以进一步验证研究方法的有效性。
