三种放疗技术在食管癌淋巴结预防性照射的剂量学比较
2021-12-31韩栋梁易峰涛葛强葛宁
韩栋梁,易峰涛,葛强,葛宁
1.中部战区总医院 肿瘤科放疗病区,湖北 武汉 430070;2.湖北省妇幼保健院 放疗科,湖北 武汉 430070
引言
我国是食管癌的高发国家,治疗食管癌的方法包括手术、放射治疗、放化疗结合手术的综合治疗[1],放射治疗是极其重要的治疗手段。对于不能手术的食管癌患者,临床上一般先进行大范围的区域淋巴结预防性照射,再对原发肿瘤及转移淋巴结进行推量。近年来调强放疗(Intensity Modulated Radiation Therapy, IMRT)、容积旋转调强放疗(Volumetric Modulated Arc Therapy,VMAT)的开展使得辐射剂量空间分布与靶区轮廓能够高度吻合,并大幅降低了周围正常组织的受照剂量。大量研究显示IMRT与VMAT技术较传统的三维适形放疗技术在剂量分布方面有明显优势[2-4],同时一些初期研究显示非共面VMAT技术在脑部、肺部等部位的小靶区肿瘤的治疗上也体现了独特的剂量学优势[5-7]。目前,关于食管癌的放射治疗的剂量学研究主要集中在IMRT与共面VMAT技术中[8-11]。沈九零等[12]报道非共面VMAT技术在食管癌放疗中优于IMRT与共面VMAT技术,但其并未专门针对预防照射靶区进行剂量研究。对于临床期别较晚不能手术的食管癌患者,大范围预防照射靶区,非共面VMAT技术是否也能达到同样的效果,尚未有明确结论。本文通过比较IMRT、共面VMAT与非共面VMAT计划的剂量学及治疗效率差异,探讨食管癌大范围预防照射不同放疗技术的优劣。
1 对象与方法
1.1 病例资料与模拟定位
选取我院2020年3月至8月期间收治的20例晚期不能手术的食管癌(cT3-4N2-3M0)患者,年龄52~70岁,其中男性14例,女性6例。所有患者均采用仰卧位,双手上举至额头,热塑体膜固定。使用飞利浦16排大孔径CT(Philips Brilliance Big Bore)以5 mm层厚进行扫描,扫描范围从颈4椎体上缘至腰2椎体下缘,将获得的CT图像通过DICOM传送到MONACO 5.1治疗计划系统。
1.2 靶区勾画
由我科有副高职称的医师逐层勾画肿瘤靶区(Clinical Target Volume,CTV)及危及器官(双肺、心脏、脊髓等),并由上级医师审核。CTVP在原发肿瘤头脚方向外放4 cm左右,CTVnd的范围根据淋巴结转移情况包括食管旁淋巴结、纵膈淋巴结引流区或双侧锁骨上区淋巴引流区,CTVP与CTVnd合并外放5 mm形成预防照射靶区(Planning Target Volume,PTV)(图1)。靶区长度因病人体型及临床分期而异,中位长度24 cm ( 20.0~33.5 cm ) ,PTV的剂量为50 Gy。

图1 一例食管癌靶区PTV示意图
1.3 计划设计
利用MONACO治疗计划系统进行计划设计,每位患者均设计7野IMRT 计划、共面VMAT计划及非共面的VMAT计划。具体计划设计如下:7野IMRT采用180°、150°、120°、15°、345°、320°、210°共面布野方式。所有IMRT计划优化参数:最小子野宽度设置为0.5 cm,通量平滑度设置为Low。共面VMAT采用顺时针加逆时针360°双弧设计;非共面VMAT采用三弧设计,1弧机架顺时针旋转-180°~90°,转床角度为20°,2弧机架逆时针旋转180°~-90°,转床角度为340°,3弧机架顺时针旋转 330°~30°,转床角度为0°。VMAT采用最大剂量率600MU/min,所有共面VMAT与非共面VMAT计划优化参数:每个弧最大控制点个数设置为200,最小子野宽度设置为0.5 cm,通量平滑度设置为Low。常规剂量分割模式,每周5次,每次2 Gy,处方剂量线包绕体积≥95%靶区体积。全肺V20<30%、V30<20%;心脏V30<40%、V40<30%;脊髓Dmax<45 Gy。
1.4 评价方法与参数定义
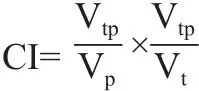
危及器官的评价参数包括:肺的平均剂量Dmean、V5、V10、V20、V30,心脏的V30与V40,脊髓的最大剂量Dmax。
1.5 统计学分析
利用SPSS 21.0软件对所有评价参数进行方差分析后行Dunnett-t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 靶区剂量分布
比较三种治疗计划DVH差异,见图2。IMRT、共面VMAT和非共面VMAT三种放疗计划靶区剂量对比结果显示各放疗计划在靶区CI上没有明显统计学差异;对于靶区HI,共面VMAT计划与非共面VMAT计划相比较并没有明显统计学差异,但共面VMAT计划与非共面VMAT计划明显优于IMRT计划(P<0.05,表1)。

图2 三种治疗计划的剂量体积直方图
2.2 危及器官剂量分布
在危及器官受量方面,对于肺的保护:共面VMAT计划与非共面VMAT计划肺V20明显优于IMRT计划,差异有统计学意义(P<0.05); IMRT计划和非共面VMAT计划肺V5对于共面VMAT计划优势明显,差异有统计学意义(P<0.05);肺V10非共面VMAT计划优于IMRT计划与共面VMAT计划,差异有统计学意义(P<0.05)。三种计划比较无明显统计学差异,见表1。
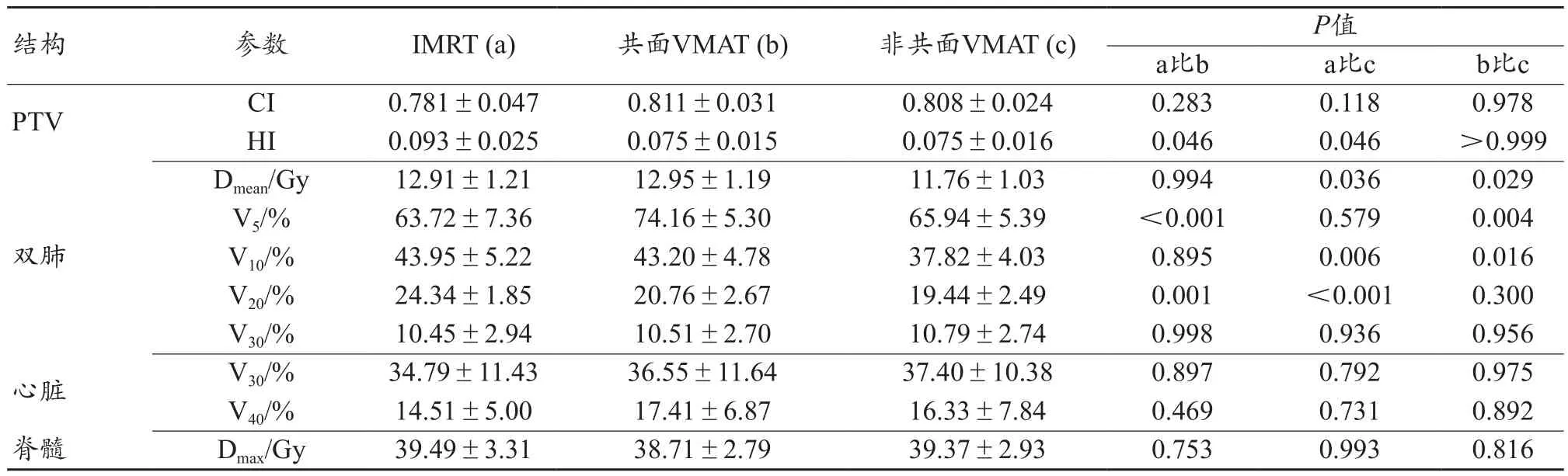
表1 三种计划剂量学参数比较
2.3 治疗执行时间
在机器跳数方面,IMRT计划跳数最多,共面VMAT计划与非共面VMAT计划机跳数相差不大。在执行效率上,IMRT执行时间最长;非共面VMAT由于治疗过程中转动治疗床,比共面VMAT需要更长的时间(表2)。

表2 三种计划机器跳数与治疗时间比较
3 讨论
对于晚期食管癌,多数患者在就诊时就已经失去手术机会,放化疗成为必要治疗手段[13]。由于食管黏膜层,黏膜下层和外膜内的淋巴毛细管交汇成网,使得食管癌的淋巴转移率较高,晚期患者需要预防照射的靶区范围也较大。RTOG9405研究报道,有17%的患者因为自身身体状况或者同步放化疗造成的毒副作用未能完成放疗计划[14],因此降低放疗毒副反应是放疗新技术的主要研究方向。本研究选择20例晚期食管癌患者,病灶范围大,计划设计的主要矛盾是如何在照射几乎全纵膈淋巴引流区的情况下保护肺、心脏及脊髓。
对双肺剂量评估发现,非共面VMAT计划双肺V10、V20优于IMRT计划,V5优于共面VMAT计划,非共面VMAT技术相较于IMRT与共面VMAT更能综合降低肺的受量跟受照体积 。吴万艳等[15]、张彬等[16]做的回顾性分析表明:双肺V5、V30是发生急性放射性肺损伤的危险因素,另有放化疗后放射性肺炎的Meta分析结果显示双肺V20与放射性肺炎发生相关[17]。美国MD Anderson癌症中心总结了223例肺癌患者3DCRT资料,显示V5是影响治疗相关肺炎PR发生的独立因素[18],建议放疗计划设计的V5应控制在65%。本研究中的非共面VMAT计划双肺V5、V10的均数值分别为65.94%和37.82%,优于共面VMAT计划的74.16%和43.20%。非共面VMAT计划双肺V20均数值19.44%,明显优于调强计划的24.34%。因此,对于肺的保护,非共面VMAT计划综合优于IMRT计划与共面VMAT计划,预示其能很好控制放射性肺炎发生的风险。
在脊髓跟心脏的保护方面,三种计划都能满足临床要求,心脏V30与V40都控制在较低水平,无明显统计学差异。
在靶区适形度方面,IMRT技术在计划设计时为了减小肺V20需要将多数射野布控在患者前后方向并提高权重;而共面VMAT与非共面VMAT技术由于射野方向分布在360°的空间范围内,V5较大,为了降低V5,同样需要提高患者前后方向射野权重,所以三种计划在适形度方面无明显统计学差异(P>0.05)。在靶区均匀性方面,在满足临床要求处方剂量覆盖95%PTV的情况下,尽管PTV随人体体表曲面变化较大且较长,但非共面VMAT给射野路径和入射角度更多的选择空间,改善靶区剂量分布,所以非共面VMAT计划HI值明显优于IMRT计划(P<0.05)。均匀性的提高有助于减少食管黏膜充血、水肿甚至穿孔等并发症的风险,进而支持患者完成整个放疗疗程。
放射治疗要求准确、精确地将剂量给予到肿瘤区,实现这个目标的关键是对整个治疗计划进行精心设计和准确执行。本研究使用非共面VMAT技术设计治疗计划,能为晚期食管癌患者提供更好的剂量分布。此外,肺、食管、心脏等器官都随呼吸运动,相较于IMRT技术,非共面VMAT技术在机架旋转的过程中可以连续出束,缩短治疗时间,降低治疗过程中靶区位置随器官运动的影响,有助于放射治疗的准确执行。相较于共面VMAT技术,执行非共面VMAT计划需要操作人员进出机房转动治疗床,因此执行时间比共面VMAT计划时间长,但两种计划机器总跳数并无统计学差异。
综上所述,对于较大范围的晚期食管癌淋巴结预防照射靶区,非共面VMAT技术能提供更好的剂量分布,缩短了治疗时长,值得推荐。
