Simpson法、基于阈值区域生长法和三维模型法评估左心室功能
2021-12-26孟庆超吴润泽侯志辉
孟庆超,吴润泽,侯志辉,高 扬,韩 磊,吕 滨*
(1.中国医学科学院 北京协和医学院 国家心血管病中心 阜外医院放射影像科,北京 100037;2.西门子医疗系统有限公司,上海 200126)
评估左心室收缩功能对判断心血管疾病危险分层及其预测患者预后非常重要[1-2],射血分数(ejection fraction, EF)为临床最常用的评估指标[3]。心脏MRI是评价左心室EF及心室容积的金标准[4];CT用于评价左心室功能亦已展现出良好价值[5-6]。计算心室容积的方法包括Simpson法[7]、基于阈值的区域生长法(阈值法)[8]和三维模型法(模型法)[9],其对心室范围的定义有所不同,或可影响心功能评估结果。本研究观察Simpson法、阈值法和模型法评估左心室功能的差异。
1 资料与方法
1.1 一般资料 纳入2008年11月—2009年12月60例中国医学科学院阜外医院因疑诊冠状动脉疾病而接受冠状动脉CT血管成像(coronary CT angiography, CCTA)患者,男36例,女24例,年龄15~77岁,中位年龄50岁。排除图像显示不清者。检查前患者均签署知情同意书。
1.2 仪器与方法 采用Siemens SOMATOM Definition双源CT。嘱患者仰卧,以高压注射器经肘前静脉分3期以流率5 ml/s注射碘对比剂(碘海醇,350 mgI/ml):首先注射对比剂50~60 ml,之后按照3∶7注射对比剂和生理盐水混合液30 ml,最后注射生理盐水40 ml。采用团注追踪法,将心房水平升主动脉设为ROI,其内CT值达100 HU后延迟6 s触发图像采集。扫描参数:采用飞焦点技术,探测器准直2.0 mm×32.0 mm×0.6 mm,转速0.33 s/rot,管电压120 kV,管电流215~400 mAs(自动调整),根据心率自动调整螺距;将心电图R-R间期35%~75%时相设为全值管电流采集;重建层厚0.75 mm,层间距0.5 mm,矩阵512×512,重建卷积核值B26。对0~95% R-R间期以5% 增量重建图像,产生20个相位。
1.3 图像处理 于Siemens MMWP专用工作站分析图像。模型法(图1):将所有心脏CCTA导入模型法软件包(syngo.via Cardiac Function prototype)中,自动计算各相位所示左心室体积;软件分割左心室后,由1名具有5年以上工作经验的放射科医师进行核查,必要时手动调整。分别以左心室最大和最小体积为舒张末期容积(end-diastolic volume, EDV)和收缩末期容积(end-systolic volume, ESV),并记录其心脏相位。阈值法(图2):将图像导入阈值法软件包(Circulation)计算EDV和ESV。Simpson法(图3):导入心脏CCTA,采用Simpson法软件包(Argus),于轴位视图中重建为8 mm厚短轴位圆盘。由2名具有5年以上工作经验的放射科医师采用3种算法评估左心室功能,并比较其所测EDV和ESV。

图1 模型法 于左心室短轴切面图(A)及斜四腔心切面图(B)上,以主动脉瓣环和二尖瓣瓣环为边界勾画左心室(红线),主动脉瓣环(蓝箭)与二尖瓣瓣环(黑箭)不在同一平面上
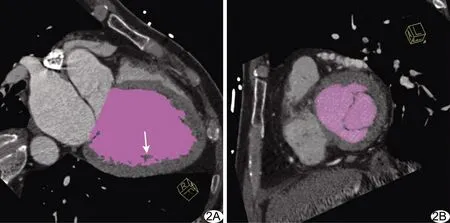
图2 阈值法 A.左心室长轴切面图示计算左心室容积时排除乳头肌(箭); B.左心室短轴切面图示二尖瓣层面 (粉色表示计入心室容积部分)
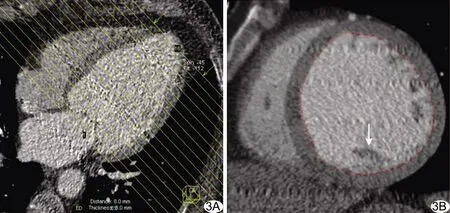
图3 Simpson法 根据四腔心切面图(A),以层厚和层间距均为8 mm重建短轴图像(B),以红线勾画左心室,计算心室容积时计入乳头肌(箭)
1.4 统计学分析 采用SPSS 18.0 统计分析软件。以Shapiro-Wilk法对计量资料进行正态性检验,以±s表示符合正态分布者,以中位数(上下四分位数)表示不符合正态分布者;采用Friedman检验进行3组间比较,采用Bonferroni法或Wilcoxon秩和检验进行2组间比较。采用Spearman相关系数检验3种算法的相关性,以|r|≥0.8为极强相关。采用组内相关系数(intra-class correlation coefficient, ICC)分析2名医师测量结果的一致性,以ICC>0.75为一致性良好。绘制Bland-Altman图分析3种算法的一致性。P<0.05为差异有统计学意义。
2 结果
采用模型法、阈值法和Simpson法计算所得左心室EDV、ESV及EF差异均有统计学意义(P均<0.001);模型法得出的EDV和ESV均明显高于阈值法和Simpson法(P均<0.05),而EF明显低于阈值法(P<0.05)。见表1。
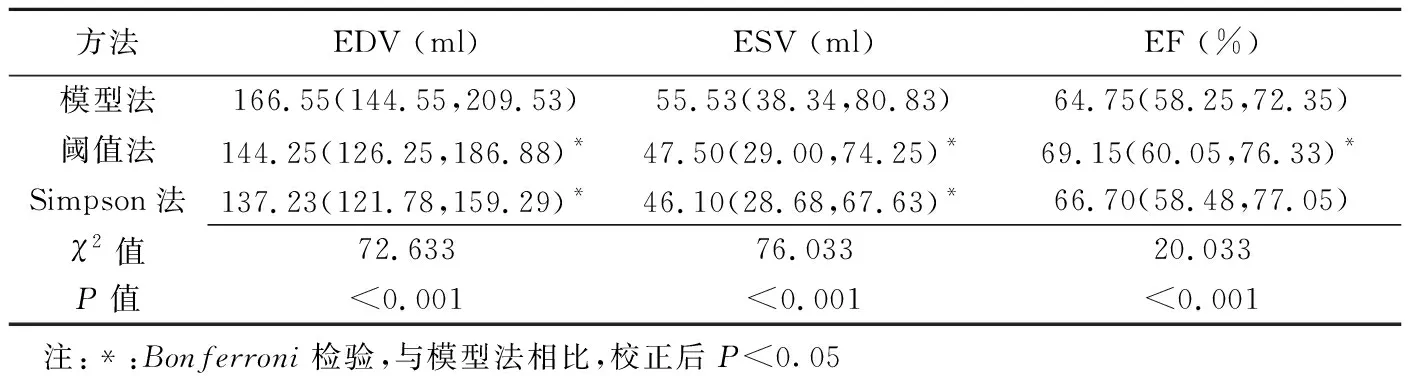
表1 以模型法、阈值法和Simpson法计算的左心室EDV、ESV和EF比较
图4显示,采用阈值法和Simpson法计算左心室EF的差异为(0.74±5.05)%[95%CI(-9.16%,10.65%)],其中6个点(10.00%,6/60)位于95%CI外;以模型法和Simpson法所获EF的差异为(-1.94±4.97)%[95%CI(-11.67%,7.80%)],其中5个点(8.33%,5/60)位于95%CI外;模型法和阈值法计算EF的差异为(-2.68±4.23)%[95%CI(-10.98%,5.62%)],其中4个点(6.67%,4/60)位于95%CI外。3种方法结果的一致性均较好。阈值法与Simpson法所获左心室EDV及ESV的差值均小于模型法与Simpson法差值(Z=-6.486、-6.574,P均<0.001)。

图4 模型法、阈值法和Simpson法计算左心室EF的Bland-Altman图 A.阈值法与Simpson法差异; B.模型法与Simpson法差异; C.模型法与阈值法差异
以模型法与阈值法、阈值法与Simpson法及模型法与Simpson法所获左心室EDV均呈极强相关(r=0.92、0.89、0.90,P均<0.05),ESV(r=0.96、0.95、0.95,P均<0.05)、EF亦均呈极强相关(r=0.95、0.92、0.94,P均<0.05)。2名医师采用模型法、阈值法和Simpson法计算左心室EDV及ESV的一致性均良好(ICC均>0.75,表2)。

表2 2名医师采用模型法、阈值法和Simpson法计算左心室EDV及ESV结果的一致性分析
3 讨论
CT采用Simpson法评估心功能系由心脏MRI演变而来。心脏MRI中,短轴电影图像通常层厚6~8 mm、层间隔2~4 mm,二者之和为10 mm[10];而心脏CT则采集轴位图像,故需将薄层轴位图像重建为厚层短轴位图像。阈值法为半自动方法,利用CT的采集容积特性,在心肌壁和心脏瓣膜环组成的空间内,通过设定阈值区分心腔与心肌,可准确描绘心室,且重复性好[11]。模型法则为自动四腔分割方法[12],根据心脏图像数据,通过训练得到左、右心室及心房模型并进行适当调整。上述3种算法处理心脏解剖细节有所不同,尤其对主动脉瓣环和二尖瓣瓣环及对乳头肌的处理不同,导致评估心功能时存在差异。
本研究中,采用阈值法与Simpson法所获左心室EDV及ESV的差值均小于模型法与Simpson法的差值。分析原因,主要在于模型法和Simpson法计算左心室容积时均包含乳头肌,而阈值法不计入乳头肌;此外,采用模型法评估心功能,主动脉瓣和二尖瓣可能不在同一平面内;将心室腔定义为主动脉瓣、二尖瓣和心室壁构成的封闭空间,并以圆柱体代表心室腔时,可致模型法与Simpson法计算的EDV及ESV产生差异。
最近研究[13]表明,根据心肌收缩储备(负荷与静息测试间左心室EF差异)可预测扩张型心肌病患者左心室EF改善情况,即左心室EF储备每增加1%,1年后左心室EF增加0.4%。本研究结果显示,采用模型法、阈值法和Simpson法计算所得左心室EF差异有统计学意义,模型法计算的EF明显低于阈值法;且Bland-Altman图显示采用不同算法计算EF的差值最多可有10.00%位于95%CI之外。因此,需要多次评估心功能时,应尽可能采用同种算法;以影像学评估心功能时,除考虑不同检查手段带来的差异之外,还应考虑所用算法有无不同。
本研究的局限性:①样本量小;②单中心研究;③未与“金标准”心脏MRI进行对比;④采用回顾性心电门控全心动周期扫描,管电压设定为120 kV,辐射剂量偏高。
综上所述,以模型法、阈值法和Simpson法计算得出的左心室EDV、ESV及EF均存在显著差异,但其计算EF的一致性均好,且EDV、ESV及EF均呈极强相关;阈值法与Simpson法计算左心室EDV及ESV的差值均小于模型法与Simpson法的差值。
