经尿道980nm DiLEP与TUPKP治疗良性前列腺增生的疗效及术后储尿期症状改善的影响因素*
2021-12-21朱明挺刘智明乜国雁朱付勇
朱明挺,刘智明,乜国雁,朱付勇
(青海省人民医院泌尿外科,青海西宁 810007)
良性前列腺增生(benign prostatic hyperplasia,BPH)容易引起中老年男性下尿路症状,其患病率、疾病严重程度与年龄呈正相关,发病率呈逐年增加的趋势,其防治工作也越来越受到重视。临床传统治疗方法为经尿道前列腺电切术(transurethral resection of the prostate,TURP),尽管疗效较好,但TURP可导致电切综合征,且术中出血量、再手术率较高,增加了并发症和死亡风险,有数据显示相关并发症发生率可达18%,病死率为0.2%[1]。经尿道等离子双极前列腺切除术(bipolar transurethral plasma kinetic prostatectomy, TUPKP)作为TURP 的另外一种选择,手术方法与TURP 相似,但TURP 综合征发生率明显降低,已在临床广泛应用[2]。近年来激光疗法也逐步应用于BPH 的治疗,经尿道980 nm 红激光前列腺剜除术(diode laser enucleation of the prostate,DiLEP)应运而生,其中半导体激光是波长为980 nm 的近红外激光,可被组织中血红蛋白、水吸收,具有良好的止血效果及高效的汽化切割速度,且980 nm 红激光的头端可与组织直接接触,操作简便,手术耗时短、出血量少,更加适用于高危前列腺增生患者[3]。目前关于经尿道980 nm DiLEP、传统TUPKP 治疗BPH 的疗效差异特别是BPH 患者行经尿道980 nm DiLEP 术后的储尿期症状影响因素分析并不多见,因此本文将通过实例进一步探讨。
1 资料与方法
1.1 一般资料
回顾性分析2018年6月—2019年9月青海省人民医院收治的行经尿道980 nm DiLEP 274 例患者和行TUPKP 152 例患者的临床资料,分别作为研究组和对照组。
纳入标准[4]:①具有尿频、尿急及排尿困难等症状, 且经前列腺特异抗原(prostate-specific antigen,PSA)、直肠B 超等检查确诊为BPH;②超声检查前列腺体积>30 ml;③年龄60~85 岁;⑤首次就诊时均无认知和表达障碍,意识清楚。
排除标准:①PSA≥4 μg/L 或经检查确诊为前列腺癌患者;②术前进行过BPH 外科手术治疗者;③合并严重心、肝、肾功能不全者;④存在意识认知障碍或患有精神病者;⑤术前留置导尿管者。
1.2 手术方法
1.2.1 研究组采用980 nm 红激光系统及连续灌洗式前列腺激光切除镜(西班牙INTERMEDIC ARFRAN S.A)行DiLEP,开启连续模式并选择80~100 W 功率。手术过程中患者保持截石位,常规消毒后行硬膜外麻醉或者全身麻醉。直视下进镜后用激光将膀胱颈部黏膜呈环形打开,并于精阜近端处切开前列腺尿道黏膜,确定好手术剜除范围。待前列腺尖部、膀胱颈部同心圆于12 点方向连接后,将前列腺左、右叶完全分割。同时将5 点和7 点反向连接,在6 点处分离前列腺中叶,并从膀胱颈部的黏膜打开处进入膀胱,留出隧道。分别从不同方向彻底剜除包膜层面的两侧叶,最终于12 点位置汇合,将腺体整叶剜除。创面激光止血后,采用粉碎镜和粉碎器将剜除的腺体粉碎后吸出。留置三腔尿管后使用生理盐水持续冲洗膀胱。
1.2.2 对照组采取等离子双极电切系统(成都美创医疗科技股份有限公司)行TUPKP,设置电切、电凝功率分别为160 W 和80 W。针对三叶增生患者,逐步进行前列腺者中叶、两侧叶切除,其中沿5 点和7 点方向对中叶进行切割并延伸至前列腺外科包膜。切割完成后修整创伤面,将被动排尿试验正常与否作为手术是否满意的标准。留置三腔尿管后使用生理盐水对膀胱进行持续冲洗。
1.3 资料收集
采集所有患者基本资料,包括:①性别、年龄、体质量指数等个人信息;②患者术前夜尿次数、残余尿量、逼尿肌收缩等。根据梗阻程度分为中重度梗阻(Ⅳ级、Ⅵ级)和轻度梗阻(Ⅱ级、Ⅲ级);根据逼尿肌收缩力分为弱(VW、W-、W+)和正常/强(N-、N+、ST)[5]。
1.4 评价指标及随访
观察并比较两组患者疗效,以及手术前后血红蛋白(Hemoglobin, Hb)、残余尿量、手术时间、术中冲洗液总量、导尿管留置时间、住院时间、并发症发生情况。
从随访数据库中调阅所有患者信息,随访信息由术后电话或门诊等方式获得。随访从手术当日开始,每位患者随访6个月,比较两组患者术后国际前列腺症状评分(international prostate symptom score,IPSS)、生活质量评分(quality of life score, QOL)、膀胱过度活动症评分(overactive bladder symptom score,OABSS)、术后并发症发生情况及残余尿量。患者术后储尿期症状改善成功的判断标准:IPSS-S、OABSS 评分与术前评分比值>50%。
1.5 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以构成比或率(%)表示,比较用χ2检验;影响因素的分析采用非条件一般多因素Logistic 回归模型。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
两组患者年龄、前列腺体积、尿流率、残余尿量、IPSS 评分、QOL 评分及病程比较,经t检验,差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
2.2 两组患者围手术期临床资料比较
研究组与对照组的手术时间、术中冲洗液总量及导尿管留置时间比较,经t检验,差异有统计学意义(P<0.05),研究组手术时间、导尿管留置时间短于对照组,术中冲洗液总量少于对照组。两组患者手术前后Hb 差值比较,差异无统计学意义(P>0.05)。两组患者术中均未出现明显并发症。两组患者术后拔尿管时膀胱痉挛发生率、拔除尿管后急迫性尿失禁发生率比较,经χ2检验,差异有统计学意义(P<0.05),研究组低或少于对照组。见表2。

表2 两组患者围手术期临床资料比较
2.3 两组患者术后IPSS评分、QOL评分及残余尿量比较
术后随访6 个月,两组患者IPSS 评分、残余尿量比较,经t检验,差异有统计学意义(P<0.05),研究组低于对照组。两组患者QOL 评分、OABSS评分比较,差异有统计学意义(P<0.05),研究组高于对照组。见表3。
表3 两组患者术后IPSS评分、QOL评分及残余尿量比较 (±s)
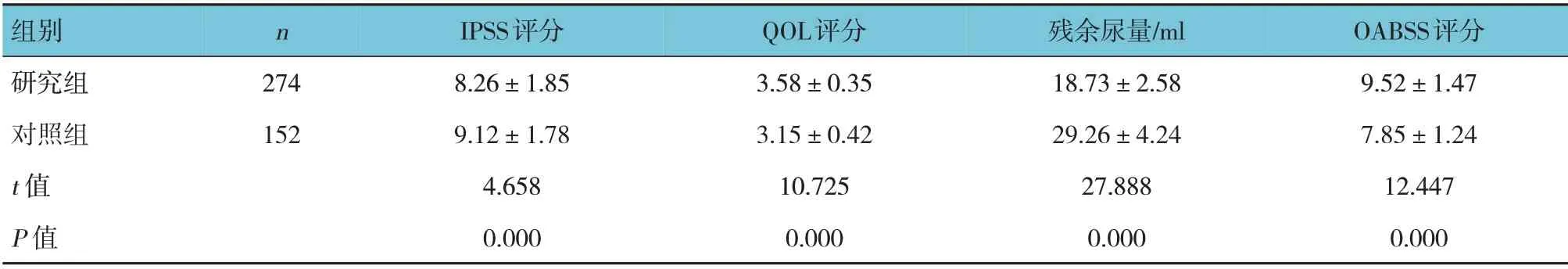
表3 两组患者术后IPSS评分、QOL评分及残余尿量比较 (±s)
组别研究组对照组t 值P 值n 274 152 IPSS评分8.26±1.85 9.12±1.78 4.658 0.000 QOL评分3.58±0.35 3.15±0.42 10.725 0.000残余尿量/ml 18.73±2.58 29.26±4.24 27.888 0.000 OABSS评分9.52±1.47 7.85±1.24 12.447 0.000
2.4 患者术后储尿期症状改善的因素
术后储尿期症状改善患者与未改善患者的年龄、夜尿次数、逼尿肌收缩力、残余尿量及手术方法比较,经χ2检验,差异有统计学意义(P<0.05),这5 个因素是患者术后储尿期症状改善的影响因素。见表4。

表4 影响患者术后储尿期症状改善的单因素分析 例(%)
2.5 患者术后储尿期症状改善的多因素分析
将表4中单因素分析差异有统计学意义的因素作为自变量(见表5),并将术后储尿期症状改善(成功=1、未成功=0)作为因变量,进行一般多因素Logistic 回归分析,结果显示:年龄[=0.131(95% CI:0.065,0.261)]、逼尿肌收缩力[=10.612(95%CI:6.565,17.153)]、夜尿次数[=0.520(95%CI:0.405,0.668)]、残余尿量[=0.255(95% CI:0.167,0.387)]、手术方法[=0.086(95% CI:0.056,0.130)]是患者术后储尿期症状改善的独立影响因素(P<0.05)。见表6。

表5 赋值表

表6 患者术后储尿期症状改善的多因素Logistic分析参数
3 讨论
BPH 主要临床表现为尿频、尿失禁及排尿困难等,甚至发生肾功能不全及血尿等并发症,严重影响中老年男性患者生活质量。传统的TUPKP因为手术机制的限制导致临床运用受限,如术后尿道狭窄及术后颇多并发症,且术中局部温度可达400℃,容易损伤周围组织,因而仅适用于中、小体积的前列腺(<80 ml)[6]。随着临床对治疗效果的要求越来越高,前列腺激光切除术也随之不断发展,如钕-钇铝石榴石激光于术中不能立即汽化前列腺组织,术后需要长时间留置导尿管,容易导致前列腺组织坏死和脱落;钬激光前列腺剜除术的学习曲线较长,凝固止血效果差,操作难度大;绿激光切割速度较慢,手术耗时间,碳化明显[7]。半导体激光作为新应用于BPH 的微创手术方式,结合了多元素半导体晶体激光发生系统及单一的透镜光路系统,组织切割汽化速度快,且组织穿透仅0.5 mm,在深层组织形成良好的凝固效应,保证良好的止血和组织消融能力。同时研究发现当激光探头温度到达150 ℃后,可在表面形成一层碳化膜,有效分配激光能量和透出功能,故手术效果较好[8]。半导体红激光前列腺剜除术可有效切除增生腺体,改善下尿路症状,复发率较低,同时可提前选取剜除范围并预先保留后尿道12 点位置黏膜,操作简单,容易标准化,适于临床推广。但目前临床上使用980 nm 红激光治疗BPH 的报道不多见,且均处于早期研究阶段[9]。
本研究结果显示,研究组手术时间、导尿管留置时间明显短于对照组,术中冲洗液总量少于对照组,说明980 nm DiLEP 治疗BPH 的临床效果更佳。另外本研究发现,研究组术后发生膀胱痉挛、急迫性尿失禁等并发症的风险明显低于对照组,提示980 nm DiLEP 治疗BPH 还具有良好的安全性。BPH 患者长期膀胱高压会导致膀胱逼尿肌功能受损,但该过程是逐渐由代偿转为失代偿的一个过程,在解除膀胱梗阻后大部分患者的膀胱逼尿肌收缩力可以逐渐恢复,因此术后储尿症状可能是由于术后患者膀胱梗阻得以缓解,膀胱及尿道的炎症反应和水肿程度明显改善,膀胱逼尿肌功能逐渐恢复,从而改善储尿期症状。而本文采用的980 nm DiLEP 可以更加彻底地去除前列腺增生腺体,更有利于缓解患者下尿路临床症状,疗效更加显著。同时该术式对后尿道黏膜进行有效保留,避免外括约肌过度损伤,可以更好地促进患者术后的膀胱逼尿肌肌力恢复,同时减少术后并发症的发生[10]。另外980 nm DiLEP 术式会预先对剜除范围进行界定,并有效保留后尿道12 点位置黏膜,该方法的学习曲线更短,更有利于无剜除手术经验的泌尿外科医生快速上手操作,更加适合临床推广应用。另外,本结果显示,两组患者手术前后Hb 差值无差异。而CHUNG 等[11]在对比DiLEP 与TUPKP 后发现,前者的出血量更少,可能是由于其采取估算的方法比较出血量,存在一定的主观因素。而本研究中Hb 差值在一定程度上可以客观评估真实出血情况,但由于术后膀胱灌注和冲洗会导致血液稀释,结果可能会偏高。
本研究结果显示,年龄、逼尿肌收缩力、夜尿次数、残余尿量、手术方法是患者术后储尿期症状改善的独立影响因素。残余尿量作为BPH 病情严重程度的一个重要评价指标,可以客观反映BPH 患者膀胱出口梗阻程度及逼尿肌受损程度,因此残余尿量与BPH 病情进展呈正相关[12];且一般情况下,患者出现残余尿量明显增大时,提示逼尿肌收缩力下降,因此逼尿肌收缩力与BPH 严重程度呈负相关[13]。针对单纯BPH 患者,一般以残余尿量>50 ml 作为手术指征,但对膀胱出口梗阻程度较大患者,由于逼尿肌为了克服排尿阻力导致收缩力增加,残余尿量反而减少。BPH 患者夜尿次数越多,说明患者BPH 病情严重程度越高,预后越差[14]。王建龙等[15]研究显示,年龄是BPH 患者术后储尿期症状改善的独立危险因素,与本研究结果相似。随着年龄增大,患者出现膀胱尿道功能障碍的概率大幅增加,直接影响手术效果,提示在考虑BPH 患者手术适应证时应重点考虑年龄因素。DiLEP 作为BPH 患者术后储尿期症状改善的保护因素,与DiLEP 手术效果更佳及并发症发生率更低有关,更有利于促进患者术后恢复,改善预后。
综上所述,经尿道980 nm DiLEP 相比传统的TUPKP 临床效果更佳,术中出血量少且手术和住院时间短,并发症发生风险低,是治疗BPH 的有效手段。年龄、残余尿量、夜尿次数、逼尿肌收缩力均是BPH 患者术后储尿期症状改善的独立影响因素,手术前应高度重视。
