沙库巴曲缬沙坦在心力衰竭患者中的滴定方法探讨
2021-12-13孙志飞张晓磊王小丁
孙志飞,徐 忠,辛 利,张晓磊,王小丁
心力衰竭是心血管病患者住院和死亡的重要病因,随着老龄化进程的加快,患病人数将会持续增加;同时心力衰竭患者的住院率、病死率居高不下,给家庭及社会带来了沉重的负担[1,2],因此需要探索能够进一步降低心力衰竭住院率、病死率的治疗手段。
神经内分泌系统参与心力衰竭的发生、发展,肾素-血管紧张素-醛固酮系统(renin-angiotensinaldosterone system,RAAS)和交感神经系统(sympathetic nervous system,SNS)持续激活是导致心力衰竭的不利因素。RAAS 和SNS 激活的同时,利钠肽系统也被激活,利钠肽具有促进尿钠排泄、舒张血管、拮抗RAAS 等作用,同时也可降低SNS 的活性,故我国心力衰竭指南推荐将重组人脑利钠肽用于急性失代偿期心力衰竭患者,来改善心力衰竭患者血液动力学及临床症状[3]。因此通过其他方式增加利钠肽水平成为另一个新方向。利钠肽的代谢主要通过自身受体介导清除和脑啡肽酶(Neprilysin,NEP)的降解两条途径,所以通过抑制NEP,可以升高心房钠尿肽及血浆B 型利钠肽水平,故沙库巴曲缬沙坦应运而生。2014 年欧洲心脏病学会(European Society of Cardiology,ESC)年会公布的PARADIGM-HF 研究结果显示,沙库巴曲缬沙坦(LCZ696)与依那普利相比可以进一步降低心血管死亡或心力衰竭住院风险20%[4]。
正是基于PARADIGM-HF 研究,欧美指南均对沙库巴曲缬沙坦做出了Ⅰ类推荐。由于各种原因我国心力衰竭患者使用血管紧张素转换酶抑制剂或血管紧张素受体拮抗剂达标率较低,有研究显示我国某些地区能够达到靶剂量的仅为2%[5]。而PARADIGM-HF 研究,是基于依那普利使用达到靶剂量之后,能够耐受的患者才能接受沙库巴曲缬沙坦治疗,故此研究中使用沙库巴曲缬沙坦的方法尚不能完全适用于我国的临床真实世界;且沙库巴曲缬沙坦的临床滴定方法大多是参考PARADIGMHF 研究进行制定的,故其滴定方法在我国仍缺乏一定的循证医学证据。笔者结合我国现状,对沙库巴曲缬沙坦在我国心力衰竭患者中的滴定方法进行探讨。
1 资料与方法
1.1 一般资料选取笔者医院2019 年6 月—2020年6 月于心内科住院的慢性心力衰竭(chronic heart failure,CHF)患者97 例,均获得知情同意,且试验方案经过医院伦理委员会批准。纳入标准:(1)年龄≥18 岁;(2)纽约心脏协会(new york heart association,NYHA)心功能Ⅲ或Ⅳ级;(3)符合射血分数降低心力衰竭的诊断标准[6];(4)服用肾素血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibition,ACEI)或肾素血管紧张素受体拮抗剂(Renin angiotensin receptor blocker,ARB)未按指南[6]进行滴定。排除标准:(1)症状性低血压或收缩压<110 mmHg;(2)肾小球滤过率<60 ml/min·1.73 m2;(3)血清钾>5.2 mmol/L;(4)肝损害;(5)对沙库巴曲缬沙坦活性成分或任何辅料过敏者。
1.2 研究方法入组的所有患者,若服用ACEI 类药物,则给予停用36 h 之后开始给予沙库巴曲缬沙坦,若服用ARB 类药物,则停用24 h 后给予服用沙库巴曲缬沙坦。经随机数表法给予分组,其中对照组按照沙库巴曲缬沙坦钠片(北京诺华制药公司,J20171054)说明书对沙库巴曲缬沙坦进行滴定,即起始剂量为50 mg,2 次/d。根据患者耐受情况,每2~4 周倍增1 次,直至达到每次200 mg 每天2 次的目标维持剂量,若给予患者倍增后,患者不能耐受则顺延至下两周再次给予倍增,连续3 次倍增不能耐受,则给予患者当前剂量维持。研究组患者滴定方法为:起始剂量为100 mg,2 次/d。根据患者耐受情况,每1~2 周倍增1 次,直至达到每次200 mg 每天2 次的目标维持剂量,若给予患者倍增后,患者不能耐受则顺延至下一周再次给予倍增,连续3 次倍增不能耐受,则给予患者当前剂量维持。为增加患者服药依从性,设立微信群,提醒患者按时服用药物,且患者更改剂量时,要求患者携带所服用药物的包装盒。每次滴定完毕后1 周均对患者行血钾、肾功能检查。并在滴定后3 d 嘱患者进行自测血压,若收缩压<90 mmHg 或出现头晕、黑蒙等低血压症状,则给予调整回原剂量。对所有患者进行随访3个月。对2 组患者的年龄、性别、导致患者出现心功能不全的原因(冠心病、瓣膜性心脏病、高血压、心肌病等)、左心室射血分数(left ventricular ejection fraction,LVEF)、血钾、血肌酐、收缩压、心功能分级、服用药物(ACEI、ARB、β-受体阻滞剂、螺内酯、利尿剂)等基本资料进行比较,差异均无统计学意义(P>0.05)。
1.3 观察指标随访期间对以下指标进行观察并统计:(1)能够耐受200 mg 每天2 次的最大剂量患者的数量;(2)达到最大耐受剂量所需要的天数;(3)低血压及症状性低血压患者数量;(4)血钾>5.5 mmol/L 的数量;(5)血肌酐变化>50%的数量;(6)滴定期间再入院患者数量;(7)最终服用药物的剂量。
1.4 评价标准(1)最大耐受剂量(Maximum Tolerated Dose,MTD):指在研究随访截止时患者按照研究过程中的滴定方案能够服用沙库巴曲缬沙坦的全天最大剂量。(2)症状性低血压:指研究过程中患者收缩压>90 mmHg,但出现头晕、黑蒙等低血压的症状。(3)低血压:指收缩压<90 mmHg 及出现黑蒙、头晕、恶心、疲劳等症状。(4)再入院患者数量:指随访过程中患者因心力衰竭加重而入院的例数。(5)最终服用药物剂量:随访结束时患者全天所服用药物的总量。
1.5 统计学方法采用SPSS 20.0 软件统计包进行统计分析。计量资料以()表示,组间比较采用t 检验;计数资料以例数与百分比(%)表示,采用χ2检验;计量资料,采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组能够耐受最大剂量的患者数量及服药情况比较2 组能达到200 mg bid 推荐剂量的患者数量、所需要的天数、最终患者服用药物的剂量见表1。
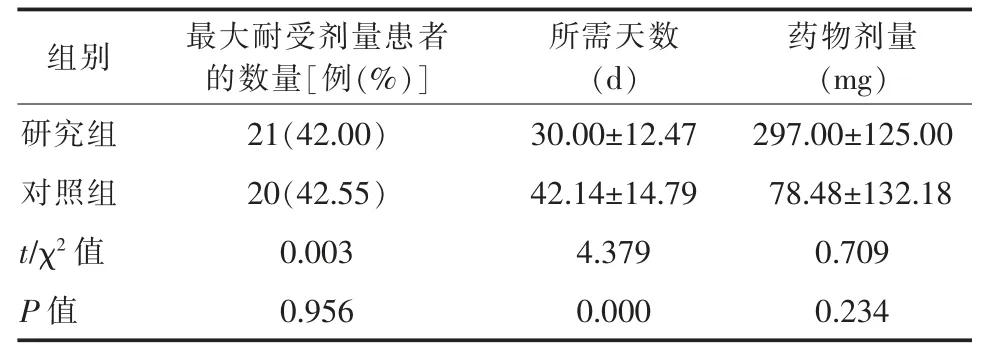
表1 2 组能够耐受最大剂量的患者数量及服药情况
2.2 2 组不良反应发生情况比较2 组滴定期间出现高血钾、低血压、肌酐升高>50%以及再入院的例数见表2。
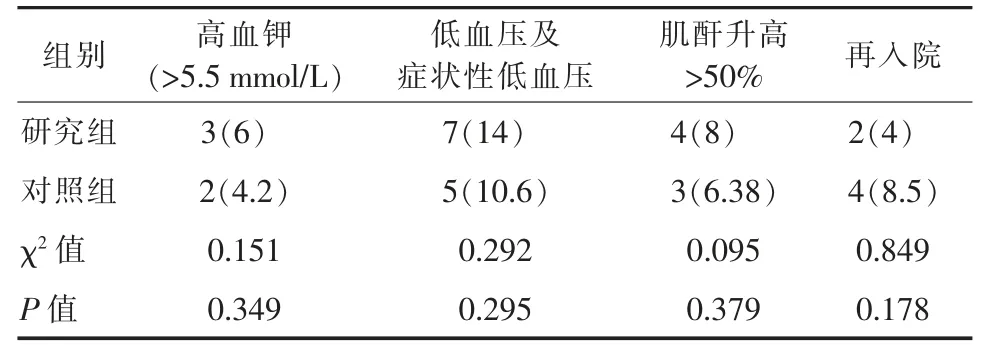
表2 2 组相关不良事件及再入院的例数比较[例(%)]
3 讨论
慢性心力衰竭是心血管疾病的终末期表现和最主要的死因,据文献报道,由CHF 导致死亡的患者总数已经明显超过肿瘤引起的死亡人数。随着冠心病、高血压发病率的上升、人口老龄化加速及各种危险因素的增加,我国慢性心力衰竭的患者数量也在增加[7]。随着对心力衰竭发病机制的进一步研究,原来的“心-肾”机制被目前的“神经内分泌激活和心室重构”机制代替,治疗方案亦从改善短期的血流动力学措施转为长期的修复心肌的生物学性质策略[8],其中肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RASS)为神经内分泌机制中的重要一环,RASS 的长期激活在心力衰竭的发生、发展过程中起着重要的作用,可以导致炎症反应和氧化应激反应活性增加,促进心肌肥厚、间质纤维化,心肌细胞的凋亡,进而使心室出现重构。RASS 的过度激活会导致心血管组织出现一定的不良反应,所以RASS 抑制在心血管疾病的药物治疗中十分重要,作用于RASS 系统的ACEI及ARB 类药物,在CHF 的治疗过程中起到了重要的作用,减少了CHF 患者的病死率,延长了寿命[9]。
虽然ACEI 及ARB 类药物降低了CHF 患者的病死率并延长了寿命,但针对神经内分泌系统的研究仍未停止。在2014 年欧洲心脏病学年会(European Society of Cardiology,ESC)上公布的PARADIGMHF 研究结果[4],在心力衰竭药物治疗上引起了重大的轰动,基于PARADIGM-HF 研究结果,2016 年ESC 年会上公布的急慢性心力衰竭指南中首次将沙库巴曲缬沙坦写入指南之中[10];2017 年7 月,沙库巴曲缬沙坦经国家食品药品监督管理总局批准在中国市场上市;2017 年美国心脏病协会将此药写入心力衰竭管理指南中,并作为治疗射血分数减少心力衰竭的Ⅰ类推荐[11];2018 年我国的心力衰竭管理指南亦将此药物作为Ⅰ类推荐用于治疗射血分数减少心力衰竭患者[3]。上述指南所做出的推荐是基于PARADIGM-HF 研究结果,可见PARADIGMHF 的重要性。
PARADIGM-HF 试验是随机、双盲、活性药物、平行对照研究。研究分三个阶段:(1)筛选符合入组标准的研究对象;(2)单盲导入期;(3)双盲期。在单盲导入期,符合入组标准的研究对象均需在2 周的时间内达到10 mg 每日2 次的剂量,患者如果不能达到此剂量或不能耐受则剔除,只有能够达到此剂量并能耐受的患者,则进入24 h 洗脱期,并开始使用沙库巴曲缬沙坦,并且剂量需在4 周内达到200 mg每日1 次。基于上述研究其滴定方案分为两种:(1)对于达到ACEI 或ARB 类药物靶剂量的患者,在使用沙库巴曲缬沙坦时推荐起始剂量为100 mg,每天1 次,根据患者耐受程度每2~4 周剂量倍增1 次,直至达到每次200 mg 每日2 次的目标维持剂量;(2)对未服用ACEI 或ARB 的患者或未达到靶剂量的患者,推荐起始剂量为50 mg,每天2 次,根据患者耐受程度每2~4 周剂量倍增1 次,直至达到每次200 mg 每日2 次的目标维持剂量。且对于第2 种方案,PARADIGM-HF 研究在单盲期排除掉大约20%不能耐受依那普利靶剂量的患者,且有研究表明大约92%的射血分数减少性心衰(heartfailurewithreducedejectionfraction,HFrEF)患者服用ACEI/ARB 类药物,但仅仅有大约29%的患者能够达到靶剂量[12],在我国基层医院中能够达到靶剂量的患者仅仅只有2%[5],而即使进行专病管理,达到靶剂量的只有34.6%[13],故PARADIGM-HF 研究与真实的临床应用中存在着一定的差异。在临床过程中由于临床医师对患者随访不够或患者的依从性较差,未能将服用的ACEI 或ARB 类药物根据指南要求进行增加剂量,一直服用初始剂量,故存在一定的患者能够达到靶剂量,但未服用相应剂量的患者,故对于真实的临床治疗过程中,此药物的滴定方法仍需要进一步的探讨。
沙库巴曲缬沙坦进入人体后代谢为缬沙坦和沙库巴曲,缬沙坦起到抑制RASS 的作用,沙库巴曲为NEP 抑制剂。沙库巴曲缬沙坦要实现双系统的抑制作用,要同时考虑缬沙坦的血药浓度及沙库巴曲的抑制程度。结合缬沙坦及沙库巴曲的药理特性[14,15],将沙库巴曲缬沙坦的靶剂量定为200 mg 每日2 次。
该研究对入院患者参考PARADIGM-HF 的纳入标准,但纳入的患者为未能按照指南推荐进行ACEI 或ARB 类药物滴定的患者,故更贴近临床,更能指导临床对此药物的滴定。该研究的滴定方法较药物说明书的推荐滴定方法更为激进,此方法能够使患者尽快达到最大靶剂量或耐受剂量,能够较快地增加患者体内的药物浓度,进而更快、更有效地抑制RASS 系统及NEP。而该滴定方法与说明书中推荐方法相比较并没有降低达到最大剂量及耐受剂量患者的数量,且达到200 mg 每天2 次剂量所需的天数要低于对照组,在最终药物使用剂量上与对照组无明显差异,故说明该滴定方法可以缩短滴定时间,更易滴定,进而使更多患者能够达到最大靶剂量或耐受剂量;该滴定方法组中出现高血钾、低血压以及血肌酐增高>50%患者的比例均高于对照组,而在滴定期间再入院的患者中研究组再入院患者百分比要低于对照组,但均无明显的统计学意义,故该滴定方法与推荐滴定方法相比较,其安全性无明显差异。
该研究具有的不足之处,一是入选样本量较少,且为单中心单盲研究;二是入组患者限定于心功能Ⅲ~Ⅳ级患者,对心功能Ⅰ~Ⅱ级患者的滴定方法仍需进一步的研究;三是随访周期较短,对两种滴定方法对患者的长期预后影响的差异未知。为进一步明确更有效、更贴合临床的滴定方法,仍需要多中心、大样本的临床研究,提供更有力的循证医学证据。
