玫瑰痤疮与恶性肿瘤相关性的meta分析*
2021-12-09熊健霞李成媛陈小利
熊健霞,王 萍,李成媛,陈小利,蔡 涛
(重庆医科大学附属第一医院皮肤科 400016)
玫瑰痤疮是一种常见的慢性炎症性皮肤病,其主要特征为累及面中的阵发性潮红、持续性红斑,伴或不伴丘疹脓疱的形成[1]。世界各地玫瑰痤疮的患病率1%~22%[2],中国患病率约为3.48%[3]。玫瑰痤疮的发病机制尚未明确,但慢性炎症和血管功能障碍在玫瑰痤疮的发生、发展中占重要地位。越来越多证据表明,玫瑰痤疮可能是系统疾病在面部的特殊表现。近期,相继报道各种玫瑰痤疮合并症,包括心血管疾病[4]、偏头痛[5]、炎症性肠病[6]、情绪障碍[7]等。然而玫瑰痤疮与恶性肿瘤的关系尚未可知,但两种疾病具有一些共同特点,包括家族聚集性、遗传易感性及持续存在的慢性炎症。截至目前,仅有少数研究调查了玫瑰痤疮患者罹患恶性肿瘤的情况。丹麦进行了全国性队列研究,结果显示玫瑰痤疮可以增加胶质瘤、乳腺癌、肝胆癌和非黑素瘤恶性皮肤癌(nonmelanoma skin cancer,NMSC) 的患病风险,而玫瑰痤疮患者发生肺癌的风险降低[8]。LI等[9]对美国女护士的队列研究调查显示,玫瑰痤疮仅与甲状腺癌和皮肤基底细胞癌的患病风险增加有关。关于玫瑰痤疮是否会增加恶性肿瘤的患病风险仍缺乏系统而全面的评价。为进一步评估玫瑰痤疮与恶性肿瘤的关系,本研究纳入了目前公开发表的关于玫瑰痤疮合并恶性肿瘤的病例对照研究和队列研究进行分析,以期指导临床诊疗。
1 资料与方法
1.1 文献检索策略
计算机检索 PubMed、Cochrane library、Web of science、Embase、CNKI数据库。英文检索词为“Rosacea”“Acne Rosacea”“Papulopustular Rosacea”“Tumors”“cancer”“Malignancy”“Neoplasia”,中文检索词为“酒渣鼻”“玫瑰痤疮”“肿瘤”“癌症”“癌”“肉瘤”。检索时间从建库起至2020年11月。
1.2 纳入和排除标准
文献纳入标准:(1)研究对象为玫瑰痤疮患者及普通对照人群,基线时无恶性肿瘤;(2)研究目的为评估玫瑰痤疮与恶性肿瘤的关系;(3)研究类型为病例对照研究或队列研究。排除标准:(1)研究类型非病例对照研究或队列研究;(2)个案、综述、会议报道;(3)研究数据缺失或无相关数据;(4)非中英文文献。
1.3 数据提取和偏倚评估
2名研究者对纳入的文献,依据预先制订好的特征表,进行数据提取,包括:第一作者、发表时间、研究类型、地区、研究人群及风险预估。定量评估包括病例对照研究的比值比(OR)和队列研究的危险比(HR),以及95%CI。2名研究者依据纽卡斯尔-渥太华量表(NOS)对纳入研究进行偏倚风险评估[10]。
1.4 统计学处理
采用RevMan 5.3统计软件进行分析。采用χ2检验对纳入的研究进行异质性检验,如果异质性较低(I2≤50%),选择固定效应模型,否则选择随机效应模型。若各研究结果间存在异质性,采用敏感性分析的方法寻找异质性来源。以P<0.05为差异有统计学意义。
2 结 果
2.1 纳入研究的特征
依据检索策略初次共获得1 174篇相关文献。采用Endnote X8去除重复文献410篇,阅读文章题目和摘要后,去除综述、会议摘要、个案报道及显著无相关性的文章共751篇。反复阅读全文后,去除非病例对照研究或队列研究2篇,研究对象为同一人群2篇,无法获取全文2篇。一共有3项病例对照研究[11-13]和4项队列研究[8-9,14-15]被纳入,其中2项研究[13-14]未提供有效数据,故未进行meta分析。文献特征见表1,文献筛选流程见图1。
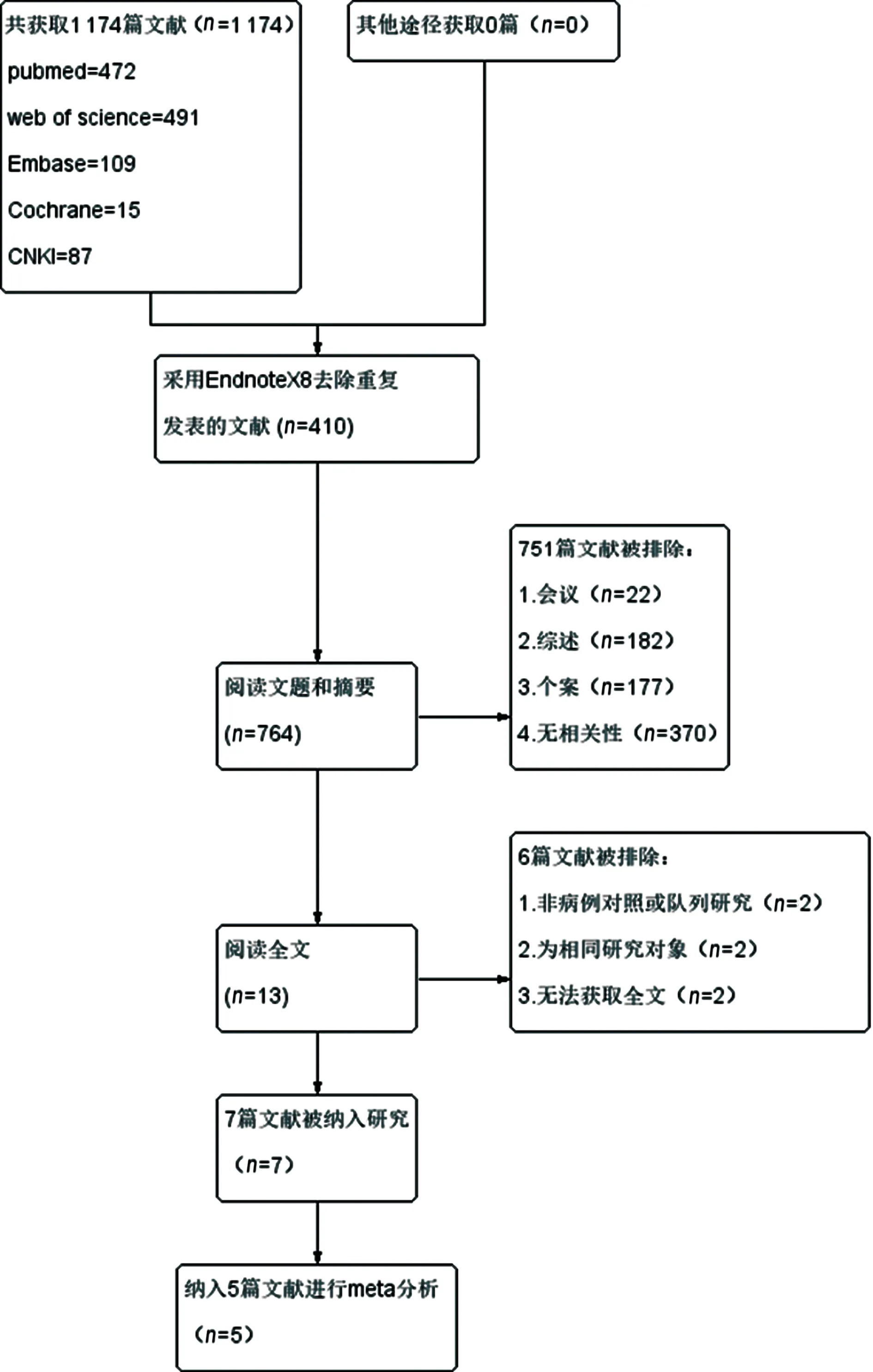
图1 文献筛选流程图
2.2 文献质量评价
一项病例对照研究[13]未提出玫瑰痤疮患者纳入标准,也未阐明纳入病例是否连续,在“病例定义是否充分”及“病例代表性”中被评为高风险。队列研究[9]是依据相应的国际疾病分类和病历资料诊断玫瑰痤疮,在“病例定义是否充分”项目中为不确定。纳入的4项队列研究[8-9,14-15],对暴露的确定主要依据病历资料,在“暴露的确定”中都为不清楚。有1项病例对照研究[12]和2项队列研究[8,14]仅针对恶性肿瘤重要的混杂因素中的2个或者3个进行调整,在“病例和对照或人群的可比性”项目中被判定为不清楚;LI等[9]是针对女护士进行的研究,在“暴露的代表性”中被评为不清楚。见图2。

表1 纳入文献特征表
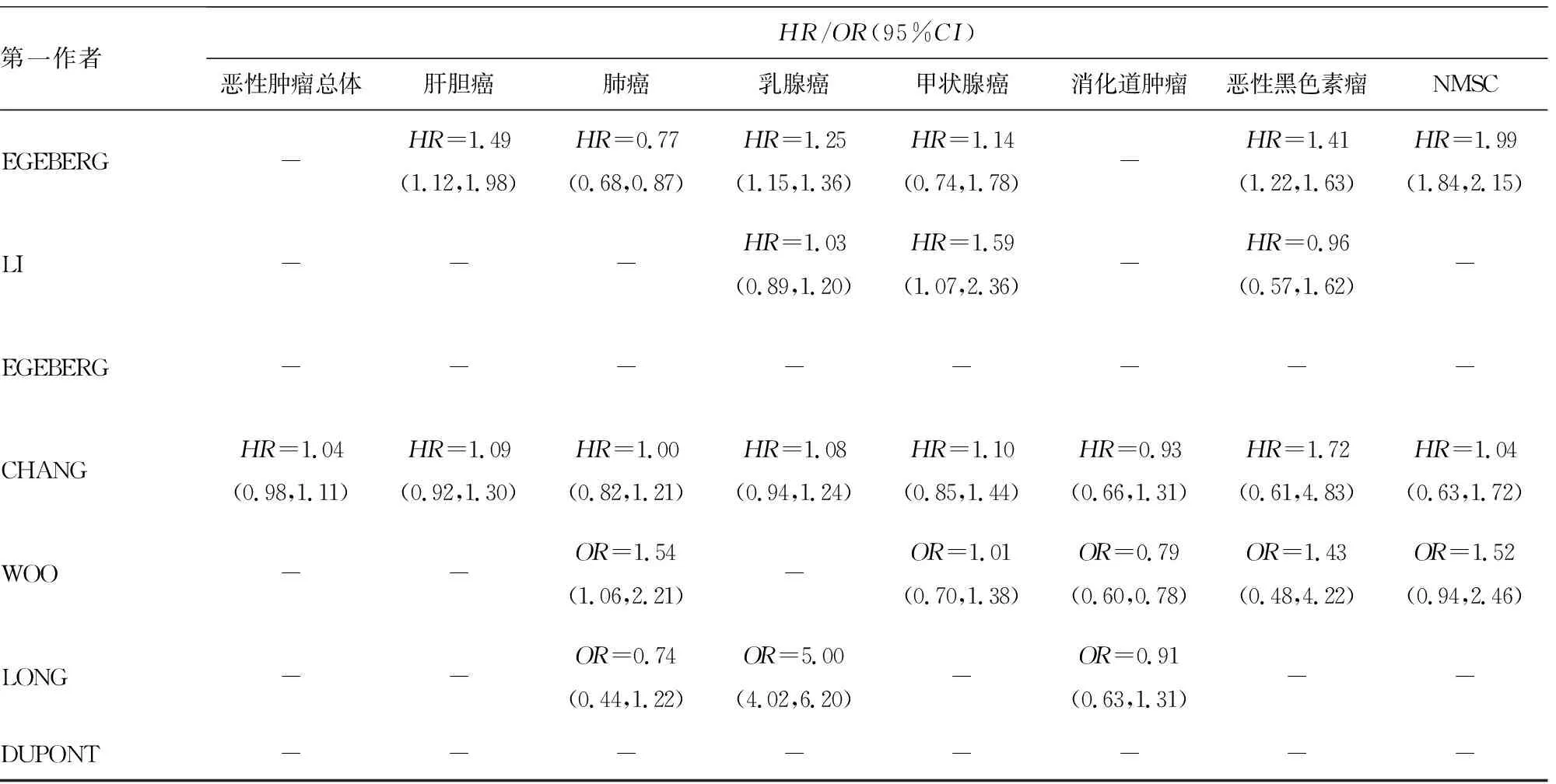
第一作者HR/OR(95%CI)恶性肿瘤总体肝胆癌肺癌乳腺癌甲状腺癌消化道肿瘤恶性黑色素瘤NMSCEGEBERG-HR=1.49(1.12,1.98)HR=0.77(0.68,0.87)HR=1.25(1.15,1.36)HR=1.14(0.74,1.78)-HR=1.41(1.22,1.63)HR=1.99(1.84,2.15)LI---HR=1.03(0.89,1.20)HR=1.59(1.07,2.36)-HR=0.96(0.57,1.62)-EGEBERG--------CHANGHR=1.04(0.98,1.11)HR=1.09(0.92,1.30)HR=1.00(0.82,1.21)HR=1.08(0.94,1.24)HR=1.10(0.85,1.44)HR=0.93(0.66,1.31)HR=1.72(0.61,4.83)HR=1.04(0.63,1.72)WOO--OR=1.54(1.06,2.21)-OR=1.01(0.70,1.38)OR=0.79(0.60,0.78)OR=1.43(0.48,4.22)OR=1.52(0.94,2.46)LONG--OR=0.74(0.44,1.22)OR=5.00(4.02,6.20)-OR=0.91(0.63,1.31)--DUPONT--------
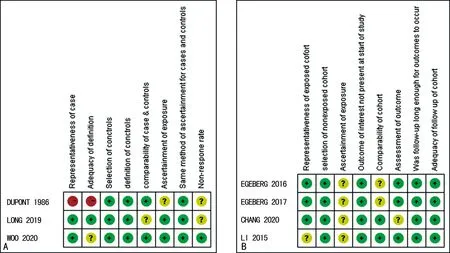
A:病例对照研究风险偏倚图;B:队列研究风险偏倚图。
2.3 玫瑰痤疮与恶性肿瘤的病例对照研究
纳入2项[11-12]病例对照研究,异质性检验显示异质性小(I2=0),采用固定效应模型。与对照组相比,玫瑰痤疮患者罹患肺癌的风险并未增加[OR=0.97,95%CI(0.70,1.34),P=0.85],但合并消化道肿瘤的风险会降低[OR=0.91,95%CI(0.83,0.99),P=0.03]。
2.4 玫瑰痤疮与恶性肿瘤的队列研究
2.4.1玫瑰痤疮与内脏器官恶性肿瘤的关系
纳入3项队列研究[8-9,15],异质性检验显示异质性小(I2=0),采用固定效应模型。玫瑰痤疮患者合并乳腺癌的风险大于普通人群[HR=1.08,95%CI(1.00,1.16),P=0.04],而发生甲状腺癌的风险与普通人群并无明显差异[HR=1.06,95%CI(0.84,1.34),P=0.63]。有2项研究[8,15]分析了玫瑰痤疮与肺癌及肝胆癌的关系,异质性检验显示异质性小(I2=0),采用固定效应模型。玫瑰痤疮有降低肺癌发生风险的趋势[HR=0.92,95%CI(0.84,1.00),P=0.05],但对肝胆癌的患病风险影响不大[HR=1.06,95%CI(0.89,1.26),P=0.52]。
2.4.2玫瑰痤疮与皮肤恶性肿瘤的关系
纳入3项队列研究[8-9,15]还分析了玫瑰痤疮患者合并皮肤恶性黑色素瘤(malignant melanoma,MM)的风险,异质性检验显示异质性小(I2=0),采用固定效应模型。玫瑰痤疮患者与普通人群发生MM的风险无明显差异[HR=1.14,95%CI(0.94,1.37),P=0.18]。有2项研究[8,15]分析玫瑰痤疮患者罹患NMSC的风险,异质性检验显示异质性小(I2=0),采用固定效应模型。玫瑰痤疮患者发生NMSC的风险明显高于普通对照人群[HR=1.32,95%CI(1.14,1.53),P<0.05]。
2.5 敏感性分析与发表偏倚分析
本研究各项研究间异质性小,结果稳定,未进行敏感性分析。依据Cochrane 手册,应当对此次meta分析纳入的研究进行发表偏倚的检测,但共纳入7项研究,数量少于10项,故未进行发表偏倚检测。
3 讨 论
玫瑰痤疮患者持续的炎性反应和表皮较高的活性氧水平,可募集大量的细胞因子和趋化因子(IL-1、IL-6、IL-8、CCL1、CCL2),诱发免疫细胞浸润和新生血管形成,从而形成了有利于肿瘤生长的微环境[16-18]。因此,慢性炎症、免疫功能的紊乱及新生血管形成可能是玫瑰痤疮与恶性肿瘤共同的病理生理机制。
长期的皮肤炎性反应,会导致患者皮肤屏障受到破坏,降低表皮中具有光保护作用的反式尿刊酸水平,增加了患者对光化学损伤的敏感性,从而增加了皮肤癌的发生风险[18-19]。本研究显示玫瑰痤疮与NMSC的患病风险成正比,与MM的关系不大。这可能是因为MM主要与间歇性的紫外线照射相关,而NMSC对紫外线的累积照射量敏感性更大[20]。所以,持续的紫外线照射可能是玫瑰痤疮与NMSC共同的致病原因。
已有研究证明幽门螺旋杆菌与胃癌密切相关。幽门螺旋杆菌可刺激机体产生大量炎性因子(TNF和IL-8),诱导补体激活,引起一系列的炎性反应,诱发面部丘疹、脓疱;同时幽门螺旋杆菌通过升高体内一氧化二氮的水平导致面部血管扩张、潮红[21]。而消化道、神经、表皮及其附属器都源于外胚层,皮肤和消化道具有共同的起源,在分化过程中,具有相似的分子和酶促途径[22]。理论上,玫瑰痤疮患者出现消化道肿瘤的风险会增高,但本研究却得出了完全相反的结论。笔者猜测,这可能是因为口服抗生素是治疗玫瑰痤疮的重要方式,在抗生素治疗玫瑰痤疮的过程中,对部分幽门螺旋杆菌具有抑制或者杀灭作用,这可能会降低消化道肿瘤的患病风险。本研究并未对抗生素用药史进行调整,这可能是导致结果偏差的重要原因。但关于玫瑰痤疮与消化道肿瘤的关系目前也仅仅是猜测,二者是否存在共同的致病途径,仍需提供更直接、客观、科学的证据。
乳腺癌与年龄、性别、雌激素水平和家族史密切相关。玫瑰痤疮也具有类似的特征。本研究结果显示玫瑰痤疮患者发生乳腺癌的风险约是普通人群的1.08倍(P=0.04)。在合并乳腺癌的玫瑰痤疮患者中,约98.95%为红斑毛细血管扩张型[12],因为玫瑰痤疮患者体内的炎性因子(IL-6、IL-1和TNF)可上调雌激素受体水平,激活的雌激素受体可诱发血管扩张剂的释放,导致血管功能障碍及新生血管形成[23-25]。较高的雌激素受体水平和新生血管恰好是乳腺癌细胞良好的生长发育环境。
此外,有研究提出玫瑰痤疮患者合并甲状腺癌、肝胆癌的风险大于普通人群,而可能会降低患肺癌、血液系统恶性肿瘤的风险。但本研究并未得出类似的结果。尽管慢性炎症与甲状腺癌、肝胆癌、肺癌有关,但将玫瑰痤疮与恶性肿瘤的关系归结于炎症是不充分的,“炎症”是一个模糊的术语,需要更多科学的研究加以阐明。
本研究的不足之处:(1)虽然纳入的病例数量足够,但研究项目有限,并未评估发表偏倚;(2)纳入的研究大多未对恶性肿瘤的混杂因素(如吸烟、饮酒、抗生素使用情况、紫外线照射强度等)进行调整,对结果判定存在影响;(3)纳入的研究以西方白色人种为主,缺乏对不同种族玫瑰痤疮与恶性肿瘤之间的关系的评估;(4)所有的研究均未评估玫瑰痤疮的严重程度及分析亚型,因而未分析各种亚型和不同严重程度的玫瑰痤疮与恶性肿瘤的相关性是否存在差异。
本研究表明,玫瑰痤疮患者发生NMSC和乳腺癌的风险增高,发生消化道肿瘤的风险降低,而与肺癌、肝胆癌、甲状腺癌和MM无相关性。当玫瑰痤疮患者合并乳房结节、乳头溢液、局部皮肤凹陷,或者面部皮肤出现边界欠清的黑色丘疹、结节、溃疡时,需要考虑合并乳腺癌或NMSC的可能性。
