二尖瓣置换术后左心室破裂死亡法医学鉴定1例
2021-12-07柳怀儒任立国谭亚晴丁润涛任洧枢温歌华任兴华姚辉朱宝利李如波吴旭
柳怀儒 ,任立国,谭亚晴,丁润涛,任洧枢,温歌华,任兴华,姚辉,朱宝利,李如波,吴旭
1.中国医科大学法医学院法医病理学教研室,辽宁 沈阳 110013;2.沈阳市公安局苏家屯分局,辽宁 沈阳 110100
1 案 例
1.1 简要案情
某女,57 岁,某年11 月1 日因“活动后胸闷、气促9 个月”入院。查体:BP 14.4/7.5 kPa(108/56 mmHg),心率74次/min,心律不齐,心脏浊音界向左下方扩大,心尖部可闻及舒张期隆隆样杂音及收缩期反流样杂音,心功能Ⅲ级。超声心动图示:二尖瓣狭窄(中度)并关闭不全(轻度),舒张期瓣口开放面积1.1 cm2,平均跨瓣压差0.7 kPa(5 mmHg),收缩期中等量反流,二尖瓣瓣环直径34 mm;三尖瓣关闭不全(中度),收缩期中等量反流,流速2.4 m/s,三尖瓣瓣环直径32 mm;左心室舒张末期内径53 mm、容积111 mL,左心室射血分数0.62,左心室缩短分数0.27。心脏X 线片示心胸比例为0.63。动态心电图示心房颤动。11 月12 日09:00,患者于全身麻醉下行“二尖瓣置换(机械瓣)、三尖瓣人工瓣环植入术”,植入27 号双叶式机械心脏瓣膜,心脏自主复跳良好,循环稳定后见左心室游离壁出血,破口长0.5 cm,行心包补片修补,毛毡片褥式加固,出血停止,控制收缩压为9.3~12.0 kPa(70~90 mmHg),术中无心电图异常及心脏按压记录。16:43 手术结束,转入ICU。17:15,患者引流量突然增多(1 290 mL),出现室性心律,心率、血压进行性下降,给予胸外心脏按压,肾上腺素、多巴胺等急救药物静脉注射无效,于17:40死亡。
1.2 尸体检验
尸体解剖:心包腔内见少量积血;心脏质量320 g,左心室壁厚1.1 cm,右心室壁厚0.5 cm,室间隔厚0.9 cm;二尖瓣瓣环处可见人工机械瓣缝合(图1A、1B),二尖瓣前瓣乳头肌尚存,相应部位腱索根部残留,二尖瓣后瓣腱索及乳头肌尚存;右心未见异常,各手术切口缝合准确。左心室游离壁上段见一全层纵行裂口(图1A、1C),长2.8 cm,裂口上缘距人工瓣膜植入处2.5 cm,创壁两侧见心包补片全层衬垫,内侧面见心包补片,伴周围心肌组织散在出血,周边心室壁变薄,局部呈暗紫红色,质地脆;该裂口左下方1.3 cm处见一灶状心外膜下出血,范围3.5 cm×2.0 cm,内见一心肌全层裂口(图1A),长0.2 cm,裂口内膜侧位于心肌破裂修补口下方1.4 cm,伴周围心肌出血。左、右冠状动脉开口通畅,冠状动脉左前降支管腔狭窄达Ⅲ级,右冠状动脉主干上段局部管腔狭窄达Ⅰ~Ⅱ级。余器官未见异常。
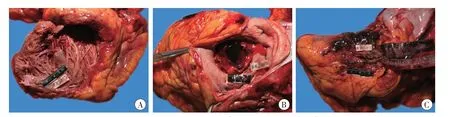
图1 心脏大体所见Fig.1 Gross view of the heart
组织病理学检验:左心室部分心肌纤维肥大,破裂处心肌纤维纤细,横纹不清或消失,嗜伊红染色增强,局部心肌间质胶原纤维增生(图2);局部心肌纤维颗粒状崩解,散在心肌纤维波浪样变性及少量炎症细胞浸润;冠状动脉内膜明显增厚,粥样硬化斑块形成;Mallory 染色可见心肌纤维嗜复红染色增强。肺内小静脉和肺泡壁毛细血管扩张、淤血,肺泡腔内可见散在均质粉染水肿液。局灶性肝细胞崩解,炎症细胞浸润,汇管区少量淋巴细胞浸润。
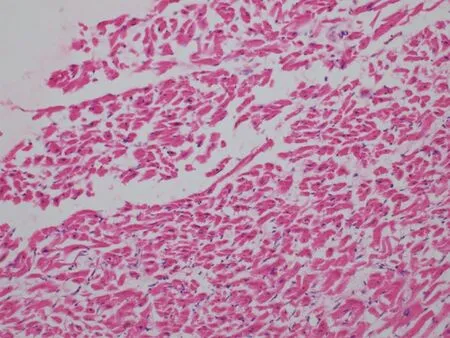
图2 破裂处心肌组织病理学改变(HE×200)Fig.2 Histopathological changes of ruptured myocardium(HE×200)
法医病理学诊断:风湿性心脏病,二尖瓣置换(机械瓣)、三尖瓣人工瓣环植入术后,冠状动脉粥样硬化,左心室游离壁上段破裂,肺淤血、水肿,局灶性肝细胞炎。
1.3 鉴定意见
本例因风湿性心脏病、二尖瓣狭窄并关闭不全,行二尖瓣置换、三尖瓣人工瓣环植入术,术中发生左心室游离壁上段破裂,行补片修补,术后发生修补口左下方心室壁全层破裂、出血,导致循环功能障碍而死亡。
2 讨论
风湿性心脏病是风湿热反复发作累及心脏瓣膜及间质造成的心脏病变,其中最常见的是二尖瓣狭窄。当患者出现较严重的瓣膜损伤症状时,有必要进行手术干预治疗[1]。
二尖瓣置换术的应用极大地改善了风湿性心脏病患者的生活质量[2]。但术后仍会出现低心排血量综合征、人工瓣膜心内膜炎、左心室破裂等并发症[3]。其中左心室破裂较罕见,好发于心功能不全的老年女性,发生率为0.5%~2%,死亡率为65%~75%[4]。依破裂位置不同,主要分为3 种类型:左心室后壁房室沟处破裂为Ⅰ型,左心室后壁乳头肌基底部破裂为Ⅱ型,左心室壁在Ⅰ型至Ⅱ型之间处破裂为Ⅲ型。Ⅰ型破裂主要由钙化组织清除过多、缝线过深、人工瓣膜尺寸不当、过度牵拉心肌、不当的心脏按压等原因引起;Ⅱ型破裂则一般由乳头肌切除过多、术后血压过高、过度牵拉瓣膜下结构造成;Ⅲ型破裂形成的原因,除术后血压过高外,还可能由于瓣膜下结构切除过多,人工瓣膜大于33 mm,或术中造成的心肌微小损伤术后进一步撕裂造成。汇总文献[4-7]中共7 017例瓣膜二尖瓣置换术患者的调查研究结果,出现左心室破裂的共38例,发生率约0.5%,其中Ⅰ型13例,Ⅱ型6例,Ⅲ型19例。
此外,有文献[8]报道,风湿性瓣膜病患者瓣膜及心肌间质存在胶原纤维广泛增生、退变,弹力纤维破坏,以及局灶性坏死和钙化等组织学病理改变。DENIZ等[4]认为,心肌组织弹性降低及脆性增加,以及腱索切除后心室壁压力重新分布,左心室纵向结构遭到破坏是瓣膜置换术后心室壁破裂的重要因素。根据临床资料,本例死者为心功能Ⅲ级的中老年女性,围手术期血压控制平稳,尸体解剖见其左心室破裂符合二尖瓣置换术后左心室破裂Ⅲ型合并Ⅱ型,裂口周边心室壁变薄,质地脆,二尖瓣前后叶腱索及乳头肌尚存,组织病理学检验可见部分心肌纤维肥大,破口处心肌纤维纤细、胶原纤维增生,符合风湿性心脏病病理学变化[9]。
本例死者心室壁破裂发生于瓣膜置换术中及术后早期,因此,应着重明确医源性因素在心脏破裂过程中的参与程度。综合以上资料,死者风湿性心脏病诊断明确,符合瓣膜置换术适应证且无绝对及相对禁忌证,人工瓣膜尺寸选择适当[10],血压控制平稳,术中注意保护二尖瓣附属结构,且心肌组织病理学检验未见心肌损伤,尽管同时接受三尖瓣人工瓣环植入,但尚无证据表明三尖瓣人工瓣环植入与左心室破裂有明确关系[11],故手术操作失误及相关医源性因素参与的可能性较小。尸体检验示冠状动脉左前降支管腔狭窄Ⅲ级,此种情况并不罕见,约有48%的瓣膜置换术患者合并冠心病[12],冠心病是导致心室壁破裂的常见病因,但本例死者围手术期未见明显冠心病急性发作,尸体检验也未见心肌坏死、炎症细胞浸润及附壁血栓形成,Mallory 染色见成纤维细胞增生等改变,这也与自发性左心室壁破裂的病理学改变[13]相吻合。综上,本例死者符合在风湿性心脏病导致心肌组织脆性增加的基础上,因二尖瓣置换术后继发的解剖结构及血流动力学改变引起左心室游离壁上段自发性破裂,导致循环功能障碍而死亡。
二尖瓣置换术后左心室破裂的死亡率极高,因此,进行法医学鉴定时应综合考虑死者病史、临床资料,充分了解二尖瓣置换术的适应证及并发症,并在检验中注意观察心脏及其他器官大体及组织病理学改变,综合分析后判断医源性因素的影响,作出准确判断。
