关节镜治疗非创伤性可修复肩袖损伤术后疗效的影响因素分析
2021-12-01代飞赵磊杨金松向明
代飞 赵磊 杨金松 向明
1 四川省骨科医院上肢科(成都610041)
2 重庆市永川中医院骨科(重庆402160)
肩袖损伤是临床常见病、多发病。近些年来,随着肩关节镜技术的日益成熟,越来越多的医师应用这种技术对肩袖损伤患者进行治疗。镜下修复肩袖损伤具有损伤小、恢复快、美观等优势,但仍存在术后疼痛、肩袖愈合不良、术后再次撕裂等问题。基于这些问题的存在,许多临床工作者对术后疗效的影响因素进行了广泛的研究,总结出多个影响预后的因素,大体包括患者本身因素、手术因素以及术后康复治疗因素。
多项研究表明年龄、肩袖损伤程度、肌腱质量等因素影响肩袖修复术后肌腱的愈合[1-3]。但是肩袖的愈合与否并不是决定患者术后疗效的唯一因素,许多肩袖并未愈合的患者术后疼痛及功能也得到明显改善。多项研究表明术后疼痛是患者术后功能、生活质量的影响因素[4-6]。术后疗效(术后疼痛、术后功能)的改善能明显提高患者的满意度,但对于术后疼痛以及术后功能的相关性及影响因素国内则少有文献关注。
在临床工作中,我们发现患者肩关节损伤情况、术前的疼痛与功能情况对肩关节术后疗效可能有一定影响。我们假设非创伤性可修复肩袖损伤患者术前肩关节疼痛程度与肩袖撕裂大小呈正相关,与术后疗效呈负相关。我们回顾性分析了2017年1月~2018年1月在我科经关节镜下修复技术治疗的非创伤性可修复肩袖损伤患者术前肩关节疼痛及肩袖撕裂大小、脂肪浸润程度和肌腱损伤情况,并对比分析其与术后疼痛及肩关节功能的关系,目的是:(1)观察关节镜下肩袖修复术治疗非创伤性可修复肩袖损伤的临床效果;(2)研究非创伤性可修复肩袖损伤患者术前疼痛与撕裂大小、术前肩关节功能以及术后疼痛、术后肩关节功能的相关性;(3)探讨影响非创伤性可修复肩袖损伤术后疗效的影响因素。
1 资料与方法
1.1 纳入及排除标准
纳入标准:1. 经关节镜下检查确诊为肩袖损伤的患者;2. 病史1月以上,无明确外伤史;3. 采用全关节镜下治疗,均为中小型、可修复肩袖损伤,缝合方式为改良缝线桥双排缝合;4. 随访资料完整,随访时间超过1年的患者。
排除标准:1. 患肩合并骨折、神经、血管损伤;2.术侧肩关节既往存在过骨折、脱位、血管、神经损伤或手术病史;3. 患侧肩关节存在感染灶;4. 患侧肩关节存在严重骨关节炎。
1.2 数据采集
收集并记录患者年龄、性别、发病时间等基本信息,所有患者术前均完善肩胛骨正位X线片、冈上肌出口位X线片及肩关节磁共振检查。评估患者肩袖肌肉脂肪浸润情况、撕裂的大小,记录术中锚钉数、肱二头肌腱长头腱及肩峰处理情况;评估记录患者术前肩关节疼痛及功能情况;术后定期门诊复查(1 个月,3 个月,6 个月,1年),拍摄肩关节X 线片,术后3月拍摄肩关节MRI 评估患者肩袖恢复情况,术后1年拍摄肩关节MRI评估患者肩袖情况(是否存在再次撕裂),术后1年采用视觉模拟评分(visual analogue scale,VAS)及肩关节Constant-Murley评分评估患者术肩疼痛情况及功能状况。根据患者术后Constant-Murley 评分≥80分和<80 分将患者分成疗效满意组和不满意组。
1.3 手术方法
所有患者均由同一医疗团队管理,由同一高年资主刀医师完成手术。患者均采取侧卧位,全身麻醉联合臂丛神经阻滞,固定方式为改良缝线桥技术双排固定(内排1~3 枚施乐辉公司4.5 mm 或5.5 mm PEEK钉,外排1~2 枚施乐辉公司免打结挤压锚钉)。术后患肢外展30°位固定。若患者为Ⅱ型或Ⅲ型肩峰,则增加肩峰成形术,将Ⅱ型肩峰或Ⅲ型肩峰打磨为Ⅰ型肩峰。关节镜下检查若发现肱二头肌腱完整,周围结构及稳定性存在,则予以保留,若肱二头肌肌腱磨损超过50%,则予以切除或切除并固定。
1.4 术后处理
术后予抗生素预防感染;使用肩关节臂丛镇痛泵进行镇痛。术后指导患者功能锻炼,据患者肩袖损伤情况制定相应的康复计划。功能锻炼分三个阶段进行,第一阶段:术后第1天~术后6周,患肩外展支具固定。第二阶段:术后6周~术后3月,被动活动,以恢复活动范围为主。第三阶段:术后3月~术后1年,进行肩袖、三角肌力量,肩胛骨稳定性等综合训练;半年后加强肩部力量锻炼。
1.5 测量方法
1.5.1 肩袖脂肪浸润测量
肩袖脂肪浸润测量根据Goutallier 等[7]的分类标准和Fuchs 等[8]的诊断方法在T1 加权磁共振(T1WI)斜矢状位肩胛骨Y位上评估患者肩袖肌肉脂肪浸润情况(图1),将肩袖脂肪浸润程度分为5 个等级,脂肪浸润程度越高等级越高。0 级为正常,无脂肪浸润;1级、2级为轻度脂肪浸润,浸润程度不超过正常肌肉组织的50%;3级为浸润程度等于正常肌肉组织的50%;4级为肌肉脂肪浸润程度超过正常肌肉组织的50%。
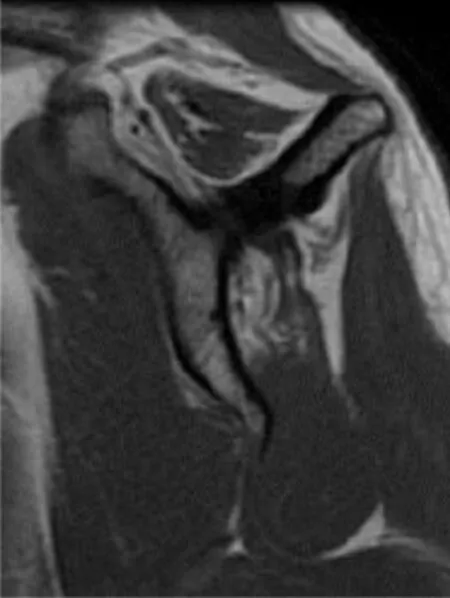
图1 在T1加权磁共振(T1WI)斜矢状位肩胛骨Y位上评估患者肩袖肌肉脂肪浸润情况,此例为脂肪浸润2级
1.5.2 肩袖撕裂大小测量
在核磁共振T2WI 斜矢状位压脂像上评估患者在斜矢状断面上撕裂的大小,定义为肩袖撕裂大小,所有断裂层面中选取最大值记录为患者肩袖撕裂大小的值(图2)。
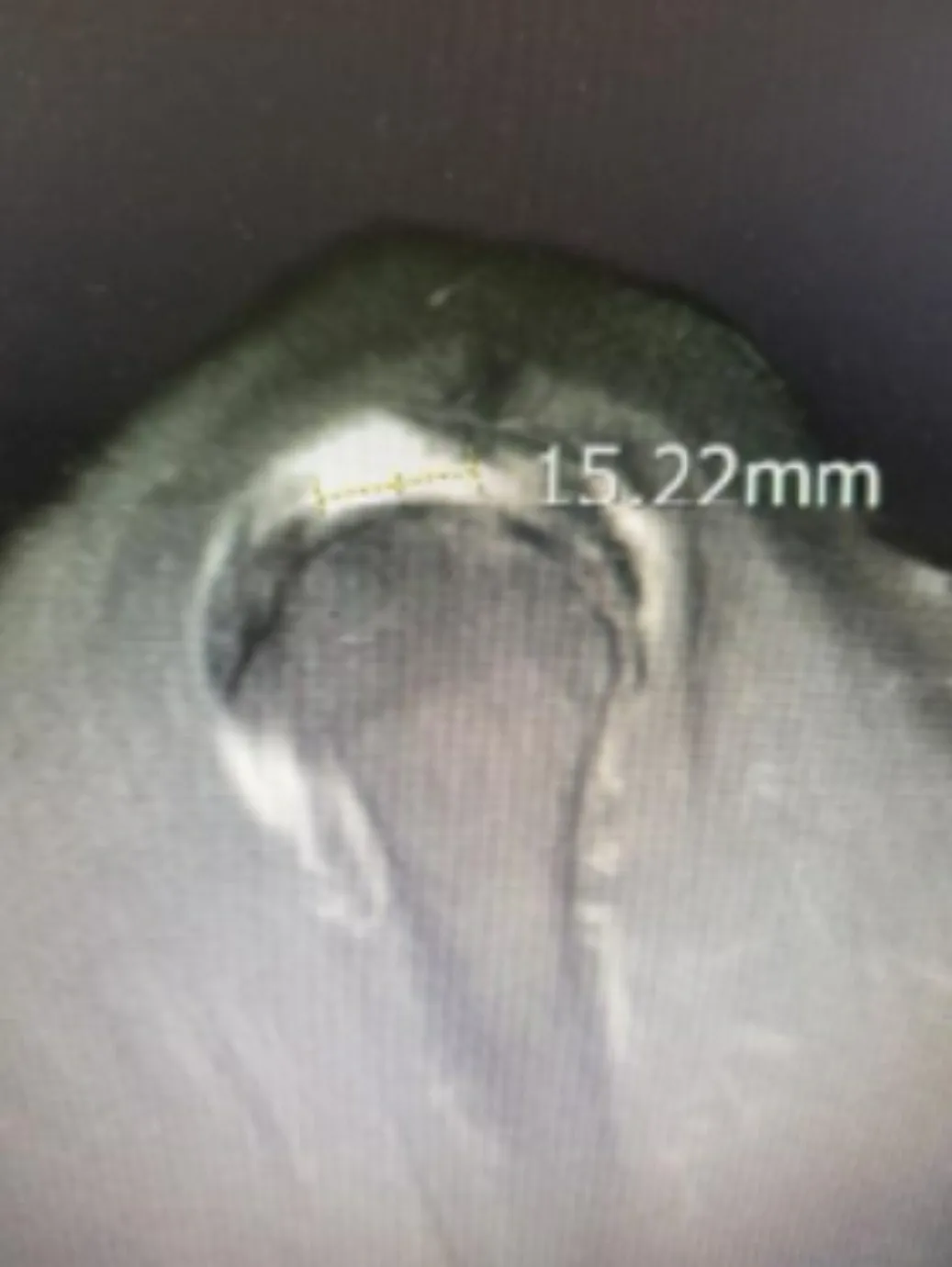
图2 在核磁共振T2WI斜矢状位压脂像上评估患者在斜矢状断面上撕裂的大小,此例为15.22 mm
1.6 疗效评价指标
1.6.1 视觉模拟评分
采用疼痛视觉模拟评分(VAS)评估疼痛程度。0为无痛,1~3为轻度疼痛,4~6为中度疼痛,7~10为重度疼痛。
1.6.2 Constant-Murley肩关节评分
采用Constant-Murley 肩关节评分评价肩关节功能。该评分从疼痛(15 分)、日常活动(20 分)、主动运动范围(40 分)、肌力(25 分)等方面进行评价,总分为100分,其中分值越高,表示功能越好。
1.7 统计学方法
应用spss20.0统计学软件对数据进行统计学分析,计数资料以例数或百分率表示,定量资料采用均数±标准差进行统计学描述。按术后Constant-Murley 评分≥80 分和<80 分将患者分组,组间比较根据因变量分别采用卡方检验、独立样本t检验(不符合卡方检验条件者则采用Fisher 确切概率法);按术后疗效是否满意分组进行筛选,对年龄、性别、脂肪浸润程度、肱二头肌长头腱是否处理、是否行肩峰成形术、锚钉数、症状持续时间、肩袖撕裂大小、术前术后疼痛程度等因素进行分析筛选危险因素,再对筛选出的危险因素采用二元Logistic 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 一般结果
共135例患者纳入研究,排除失访患者22例、未能按计划进行康复锻炼的患者16例,随访时间超过1年,随访资料完整的患者共97 例,其中男性47 例、女性50例,平均年龄56.63 ± 9.48 岁,病程1~24月,平均13.13 ± 3.47月。术前VAS 评分平均7.66 ± 2.02 分,术前Constant-Murley 评分平均51.14 ± 8.34 分。随访时间12~24月,平均15.28 ± 7.42月。97例患者中,65例(67%)单纯冈上肌损伤,26例(26.8%)冈上肌合并肩胛下肌损伤,4 例(4.2%)冈上肌合并冈下肌损伤,2 例(2%)冈上肌、冈下肌和肩胛下肌联合损伤。平均撕裂大小为14.88 ± 6.64 mm(4.5~32 mm)。44例处理肱二头肌腱(1 例固定,13 例切断,30 例切断并固定),53例未处理;68例行肩峰成形术,29例未处理;平均锚钉数为2.69 ± 0.82(2 颗51 例,3 颗35 例,4 颗7 例,5 颗4例)。97 例患者术后3月VAS 平均1.93 ± 1.58 分,术后1年Constant-Murley 评分平均79.06 ± 7.75 分。术后3月复查磁共振成像患者肩袖愈合良好,术后1年磁共振复查未发现再次撕裂的患者(表1)。

表1 相关变量(n=97)
2.2 术后疗效分析
97例患者术后3月平均VAS评分与治疗前比较差异具有统计学意义(P<0.001);术后1年平均Constant-Murley 评分与治疗前比较差异具有统计学意义(P<0.001)(表2)。

表2 患者手术前后疼痛及功能情况比较
2.3 术后疗效是否满意的单因素分析
术后疗效满意组与不满意组比较,年龄、性别、是否吸烟、是否有糖尿病史、脂肪浸润程度、是否行肩峰成形术以及症状持续时间差异无统计学意义(P>0.05)。满意组19例予以处理肱二头肌长头腱,36例未予处理,不满意组25 例予以处理二头肌长头腱,17 例未予处理,两组相比较差异有统计学意义(P<0.05);术后疗效满意组平均肩袖撕裂大小为11.94 mm,明显小于不满意组的18.73 mm(P<0.05);术后疗效满意组术前VAS 评分高于不满意组(分别为8.24 分和6.90 分),差异有统计学意义(P<0.05);术后疗效满意组锚钉数少于不满意组(分别为2.14 颗和2.90 颗),差异有统计学意义(P<0.05);术后疗效满意组术后3月VAS 评分平均为2.33分,高于不满意组的1.40分,差异有统计学意义(P<0.05)。见表3。

表3 术后疗效满意度的单因素分析
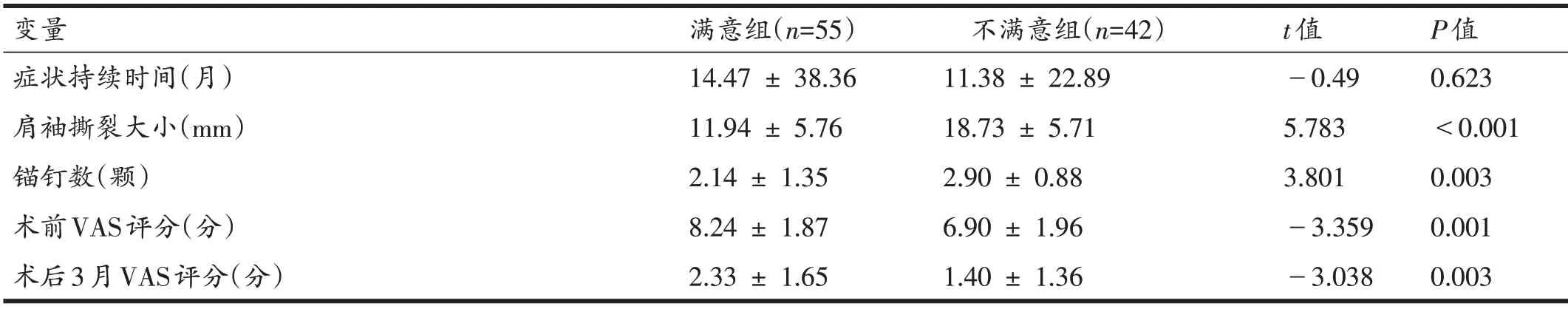
(续表3)
2.4 相关性分析及多因素分析
相关性分析显示术后3月VAS评分与术前VAS评分呈正相关(r=0.621,P<0.01),与肩袖撕裂大小呈负相关(r=-0.584,P<0.01);术后肩关节Constant-Murley评分与术前VAS评分呈正相关(r=0.267,P<0.01),与肩袖撕裂大小呈负相关(r=-0.487,P<0.01)。
根据单因素分析,是否处理肱二头肌长头腱、肩袖撕裂大小、锚钉数及术前术后疼痛程度为肩袖损伤术后患者是否满意的危险因素,将筛选出的危险因素采用二元Logistic 回归分析,结果显示肩袖撕裂大小(OR=15.673,95%CI:1.841~129.867)以及术前VAS评分(OR=6.175,95% CI:1.28~29.87)是肩袖损伤术后疗效是否满意的独立危险因素(均P<0.05)(见表4)。
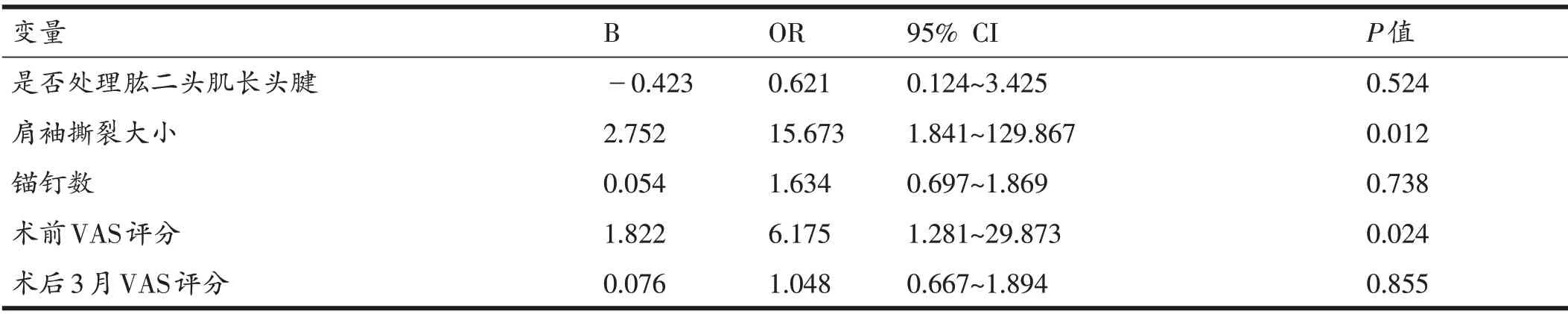
表4 肩袖损伤患者术疗效是否满意的二元Logistic回归分析
3 讨论
肩关节镜技术在临床运用日益普及,全镜下肩袖损伤的修复创伤小、恢复快、手术切口小,受到医师及患者的青睐。但镜下修复存在术后疼痛、术后关节僵硬、肩袖再次撕裂、关节功能恢复较差等风险。如何在术前预评估患者术后疗效,制定更有针对性的治疗方案,成为近些年来研究的关注点。
追求术后肩袖肌腱的腱骨愈合是临床治疗的一大目标。肩袖肌腱的腱骨愈合的确可以获得一个更好的临床结果,但腱骨愈合失败或再次撕裂并不代表临床治疗的失败,患者更加关注和期待的是术后的疼痛和功能的改善,术后疗效(术后疼痛、术后功能)的改善能明显提高患者的满意度。许多文献也表明手术干预后患者在疼痛和功能方面相较术前能获得明显的改善并不受肩袖的愈合情况影响[3,11-12]。因此,本研究评估的术后疗效侧重于患者术后疼痛与术后功能的改善。
影响肩袖肌腱愈合的因素很多。许多研究表明肩袖修复术后肌腱愈合率存在年龄差异,年龄越小的患者术后愈合率更高[12-13]。在肩袖撕裂的自然病程研究中也发现,年龄和肩袖撕裂率存在显著的相关性[14]。但一项研究发现,当使用单变量分析时,年龄是肩袖愈合率的一个重要影响因素,而多元回归分析表明,独立的预测因子仅为肩袖回缩程度和脂肪变性程度[1,3]。此外,大结节处骨质条件、糖尿病、吸烟等因素对术后肩袖的愈合影响明显。本研究中所有患者肩袖均愈合良好,术后1年MRI未发现再次撕裂,上述影响因素在本研究中未见统计学意义。但值得注意的是,肩袖的愈合与否并不是决定患者术后疗效的唯一因素,许多肩袖并未愈合的患者术后疼痛及功能也得到明显改善[15-17]。
患者术后疗效还受肩关节损伤情况、术前的疼痛与功能情况等因素影响。Cho 等[18]的研究表明术前肩关节有无挛缩对术后肩关节功能有显著影响。Nakamura 等[4]的研究显示术后两月疼痛评分影响肩关节术后2年的功能。本研究中,相关性分析提示术后三月VAS 评分与术前VAS 评分呈正相关,与肩袖撕裂大小呈负相关;术后肩关节Constant-Murley 评分与术前VAS 评分呈正相关,与肩袖撕裂大小呈负相关。多因素分析显示肩袖撕裂大小以及术前VAS评分是肩袖损伤术后疗效是否满意的独立危险因素。这表明表明肩袖撕裂的尺寸越小,术前及术后三月VAS评分越高,术后肩关节功能越好;肩袖撕裂的尺寸越大,术前及术后早期VAS评分越低,术后肩关节功能越差。
在非创伤性可修复肩袖损伤中,肩袖撕裂的大小由患者年龄、肩袖肌腱质量、损伤持续时间等多种因素决定。撕裂尺寸越大表明其损伤程度越高,肩袖修补后肌腱张力更高,其失效风险更高,因此术后功能的恢复相对更差。而撕裂尺寸越小,术后却越疼痛,术后功能越好,这可能与肩袖损伤后炎性反应有一定的关系。一般情况下,炎性反应是一类中性或有害的身体反应,会引起疼痛,但有研究发现,肌肉损伤会促发一种复杂的炎性反应,有多种细胞因子和生长因子参与,其中前列腺素E2(PGE2)作为一种炎症细胞因子,对于促进动物的肌肉干细胞的增殖具有重要作用,认为在促炎性信号传递过程中会促进肌肉的修复[19]。本研究中小肩袖损伤手术前后疼痛剧烈但术后功能更好可能与炎性反应能促进肌肉的修复有关,小肩袖损伤相对于大肩袖损伤而言,持续时间更短,炎性反应更剧烈,因此术前、术后都更加疼痛,但术后肌腱愈合更好,功能更好。
本研究存在几个局限性:第一,本研究为单中心研究,样本量有限,随访时间短;第二,肩袖撕裂大小、脂肪浸润程度等因素均在MRI 上测量评估,存在一定的误差,对研究结果可能有一定的影响。
4 结论
关节镜下肩袖修复术治疗非创伤性可修复肩袖损伤能取得满意临床结果。在非创伤性可修复肩袖损伤治疗中,术后疼痛与术前疼痛呈正相关,与肩袖撕裂大小呈负相关;术后功能与术前疼痛呈正相关、与撕裂大小呈负相关。肩袖撕裂大小及术前疼痛程度是非创伤性可修复肩袖损伤患者术后疗效是否满意的独立预测因素。
