乳腺癌数字乳腺体层合成表现与分子分型的相关性分析
2021-11-22李鸿恩曾益辉江魁明
李鸿恩,王 伟,张 丽,曾益辉,江魁明,张 嫣,张 婷
1.广东省妇幼保健院放射科,广东 广州 511400;
2.东莞市松山湖中心医院放射科,广东 东莞 523127
乳腺癌是一种高度异质性的肿瘤[1],2012年世界卫生组织(World Health Organization,WHO)国际癌症研究机构报告指出,每4例女性恶性肿瘤中就有1例为乳腺癌[2],其发病率逐年上升,且呈年轻化趋势。中国乳腺癌患者发病年龄普遍比欧美国家乳腺癌患者年轻10岁[3],因此早发现、早诊断、早治疗乳腺癌尤为重要。2000年,Perou等[4]首次提出乳腺癌分子分型,研究乳腺癌基因表达,以区别于以往的解剖学分期与组织学分类方法。2011年St.Gallen乳腺癌共识依据免疫组织化学标志物,雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)及Ki-67增殖指数将乳腺癌分为4种分子分型:腔面A型(Luminal A)、腔面B型(Luminal B)、HER2过表达型(HER2阳性型)、三阴性乳腺癌(triple-negative breast cancer,TNBC),在国内外研究[5-6]中已得到广泛认可及应用。目前对乳腺癌数字乳腺体层合成(digital breast tomosynthesis,DBT)检查与免疫组织化学分子分型相关性研究报道甚少。本研究主要采用DBT技术进行乳腺癌检查,旨在分析总结乳腺癌DBT图像特征在不同分子分型中的差异性,以期通过无创性检查方法术前预估部分乳腺癌基因表达水平,为乳腺癌术前进行肿瘤生物学行为判断、预后评估及个体化治疗提供可靠的影像学依据。
1 资料和方法
1.1 一般资料
收集2018年3月—2020年11月于广东省妇幼保健院经手术后病理学检查确诊的乳腺癌患者209例。患者均为女性,年龄22~75岁,平均年龄(49.30±8.28)岁,其中22例≤35岁,166例为36~64岁,21例≥65岁;病灶位于左侧97例,病灶位于右侧112例。纳入标准:① 患者术前均行DBT检查,并且1周内行病理学检查确诊为乳腺癌;② DBT检查前未接受任何乳腺癌相关治疗的患者。排除标准:① 妊娠期患者;② 术前接受过与乳腺癌相关治疗(手术切除、放疗、化疗、内分泌治疗、靶向治疗等)的患者;③ 无病理学检查结果者。本研究经医院伦理委员会审批并通过,已告知所有患者检查注意事项且患者均已签署知情同意书。
1.2 仪器与设备
采用美国GE公司的Senographe Essential乳腺X线机,患者取站立位,常规拍摄乳腺头尾(craniocaudal,CC)位及内外斜(mediolateral oblique,MLO)位(45°),采用扇形步进式扫描(即非连续曝光,能消除运动伪影及减少辐射剂量),扫描角度为25°,9次曝光,采集时间小于10 s,管电压为27 kV,管电流为223.2 mA,扫描结束后,通过GE ASiR迭代技术重建图像,得到三维体层图像,任意重建出与探测器平面平行的影像,更好地显示乳腺病灶信息。
1.3 图像分析
由2名从事乳腺疾病诊断工作经验丰富的副主任医师应用双盲法对DBT检查进行报告书写、病灶特征分析,遇到分歧时共同讨论达成一致。参考美国放射学会(American College of Radiology,ACR)的乳腺影像报告和数据系统(Breast Imaging Reporting and Date System,BIRADS)标准进行阅片及诊断[7],按乳腺癌病灶形态分析肿块最长径(≥2 cm,<2 cm)、肿块形态(圆形及卵圆形,不规则)、肿块边缘毛刺征(轴位条索状致密影)、呈放射状分布(有,无)、微钙化(有,无)、腋窝淋巴结转移(有,无)。
1.4 免疫组织化学染色
由病理科医师完成组织脱水—石蜡包埋—切片—分析—阅片。采用鼠单克隆抗体,免疫组织化学染色采用EliVision二步法,阴性对照采用PBS代替一抗。在高倍镜下随机选取10个不同高倍视野,各计数100个细胞,观察这100个细胞中阳性表达细胞所占比例。ER及PR染色:阳性表达表现为细胞核出现棕黄色颗粒,阳性率<1%为阴性,≥1%为阳性。HER2检测:阳性表达表现为细胞膜出现棕色染色,评分为0或者1+判断为HER2阴性,评分为3+判断为HER2阳性,评分为2+的进一步行荧光原位杂交(fluorescencein situhybridization,FISH)检测,如基因扩散记为阳性,不扩散记为阴性。乳腺癌分子分型依据《中国抗癌协会乳腺癌诊治指南与规范(2021版)》[8]进行分类,具体分型标准见表1。
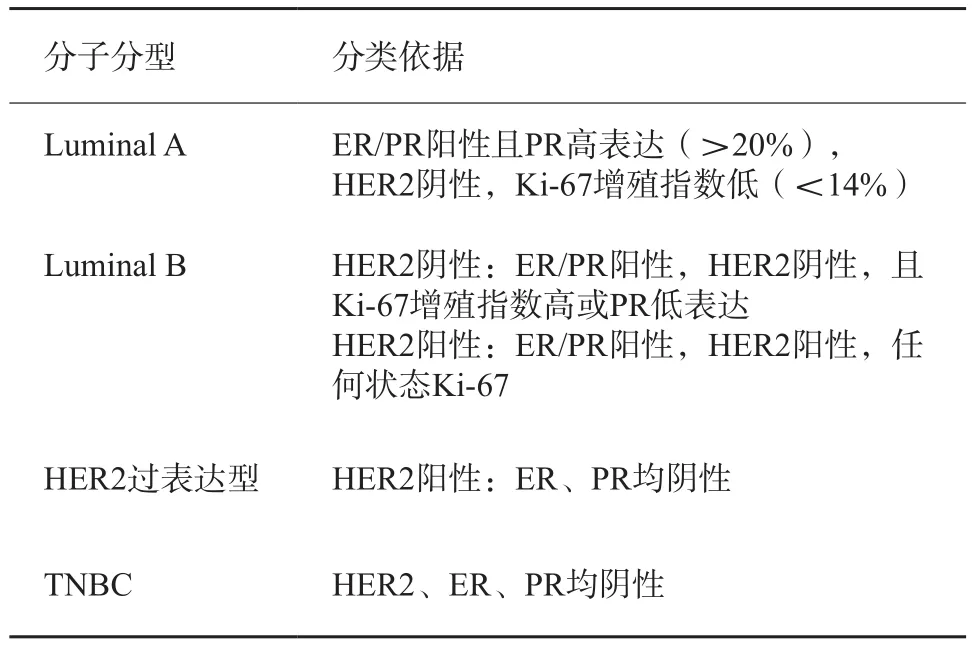
表1 乳腺癌分子分型评价标准
1.5 统计学处理
采用SPSS 23.0统计软件进行数据分析,对多组或两组技术资料进行χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 病理学检查结果
209例乳腺癌患者中,浸润性癌108例,导管原位癌21例,浸润性癌伴导管内癌7例,浸润性癌伴导管原位癌38例,乳头状癌8例,黏液癌3例,腺样囊性癌1例,浸润性小叶癌5例,其他18例。209例乳腺癌患者中,ER高147例(70.33%),PR阳性135例(64.59%),HER2阳性60例(28.71%),Ki-67免疫染色阳性160例(76.56%)。DBT对乳腺癌的诊断准确度为91.87%(192/209)。
2.2 患者乳腺癌分子分型及年龄分布
4种分子分型乳腺癌中比例最高的为Luminal B型。本研究不同年龄组在分子分型的分布上差异无统计学意义(P>0.05,表2,图1~4)。
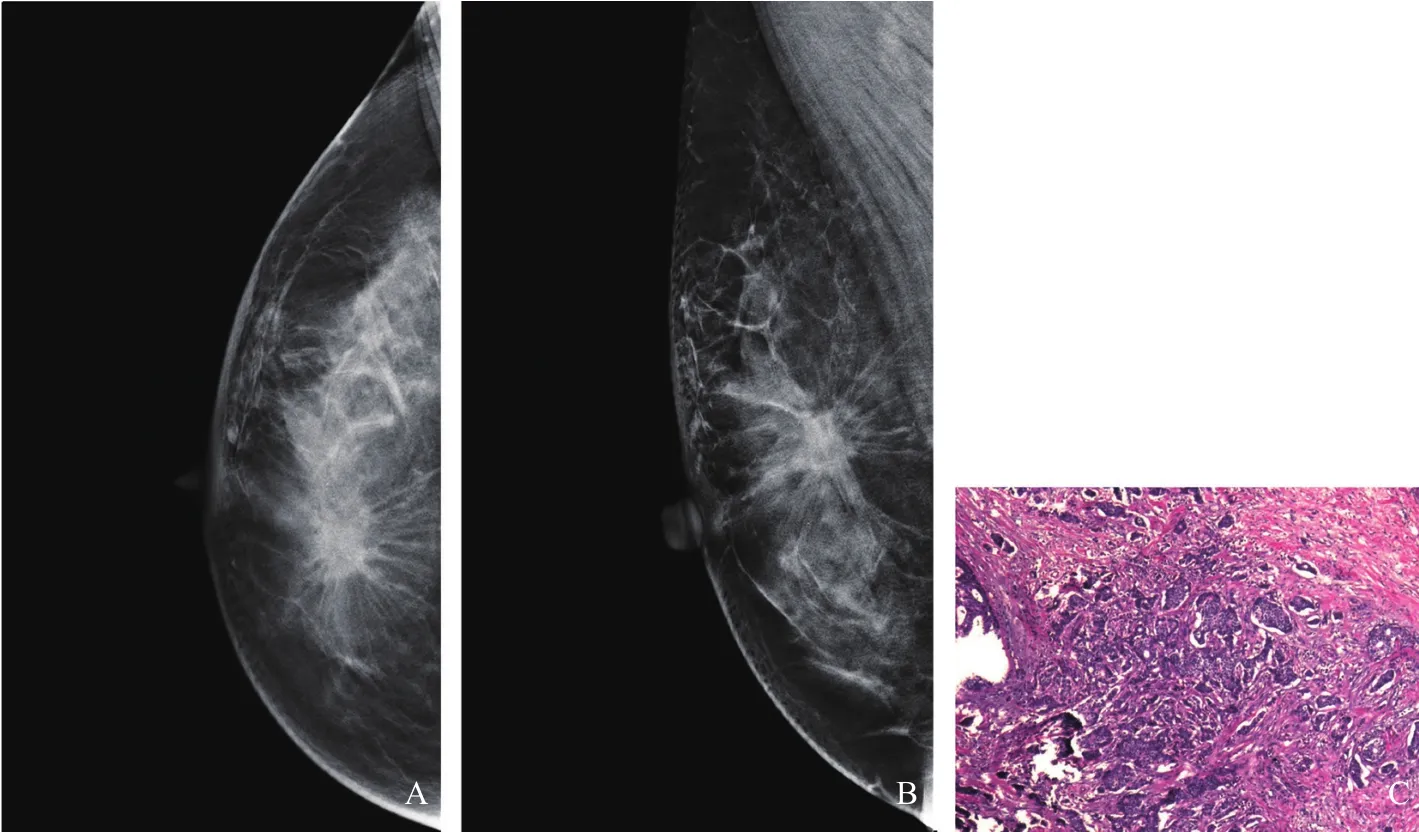
图1 典型病例1(患者,女性,49岁,乳腺浸润性癌伴导管内癌,Luminal A型)DBT图像及病理学表现
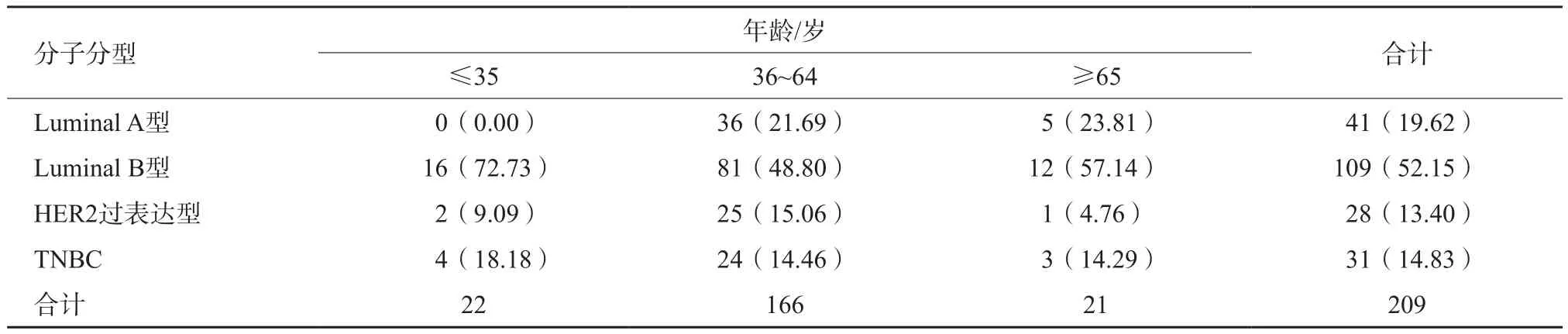
表2 209例乳腺癌分子分型分类及年龄分布n(%)
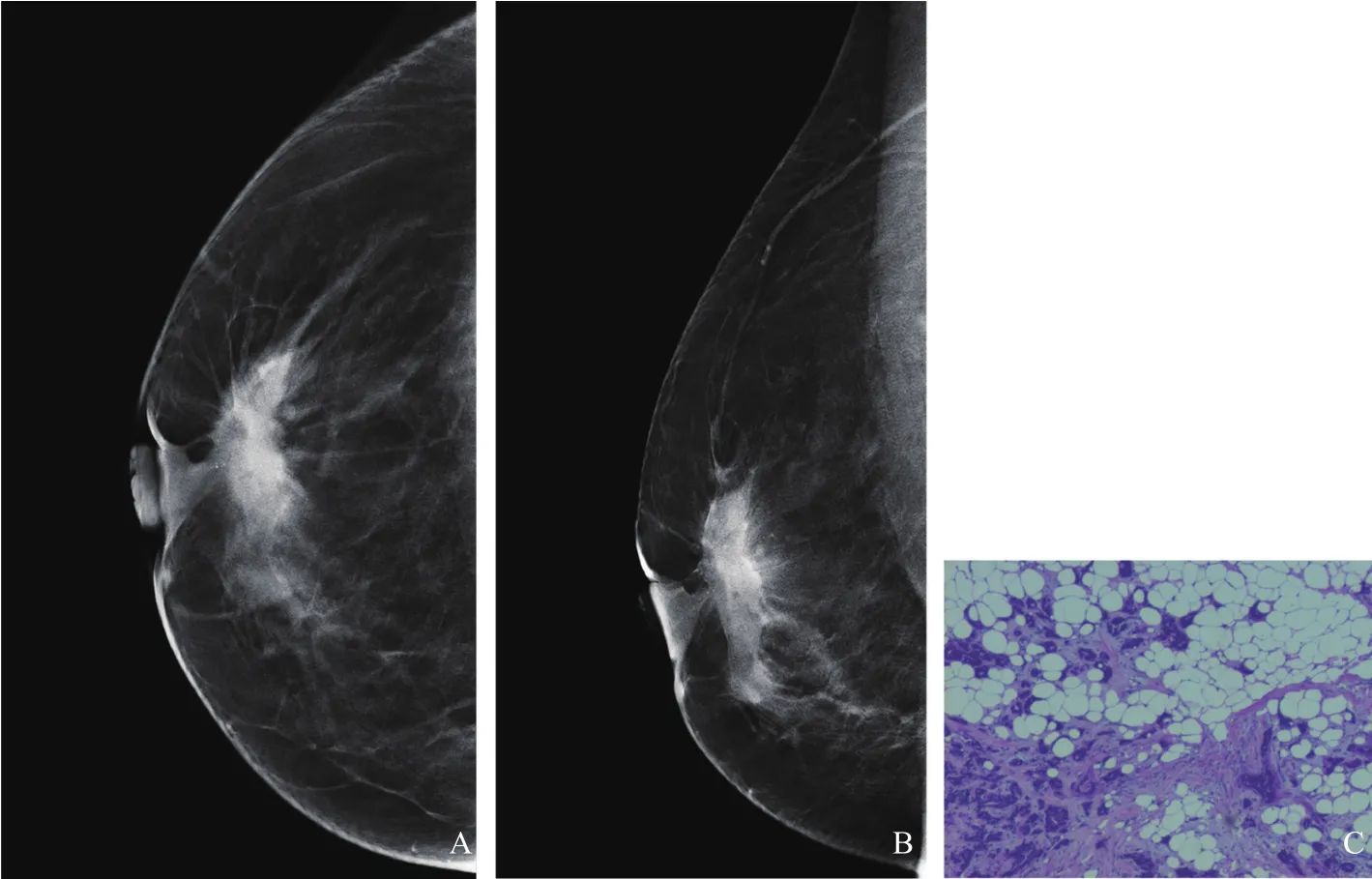
图2 典型病例2(患者,女性,44岁,乳腺浸润性癌,Luminal B型)DBT图像及病理学表现
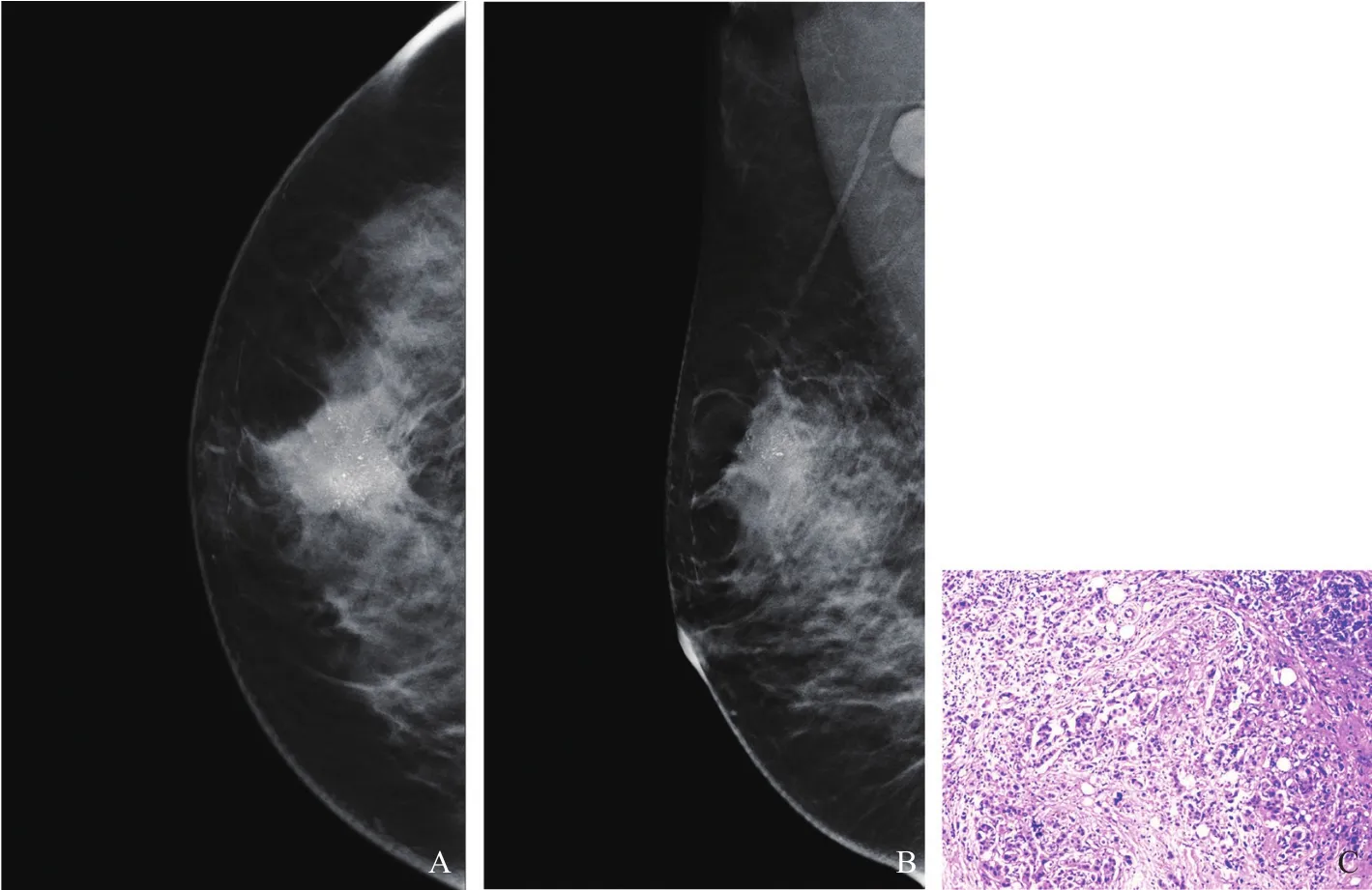
图3 典型病例3(患者,女性,44岁,乳腺浸润性癌伴导管原位癌,HER2过表达型)DBT图像及病理学表现
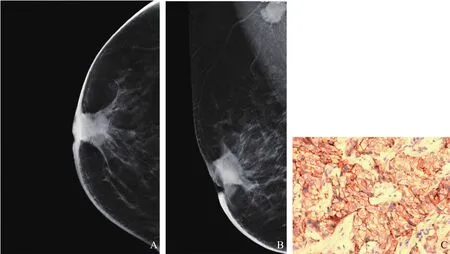
图4 典型病例2(患者,女性,67岁,乳腺浸润性癌,TNBC)DBT图像及病理学表现
2.3 不同分子分型乳腺癌DBT影像学表现比较
不同分子分型乳腺癌DBT影像学表现肿块大小、肿块形态规则与否、有无微钙化表现不全相同,差异有统计学意义(P均<0.05)。TNBC与Luminal A型及Luminal B型之间差异有统计学意义(P均<0.05)。可认为,TNBC肿块较大,Luminal A型及Luminal B型肿块较小。HER2过表达型在肿块不规则及内部可见微钙化方面与其他3种类型之间存在差异(P均<0.05)。HER2过表达型肿块形态较不规则,常伴有微钙化。不同分子分型乳腺癌病灶在边缘有无毛刺征及腋窝淋巴结转移方面DBT表现相似特征,差异无统计学意义(P均>0.05,表3)。不同分子分型组间两两比较见表4。
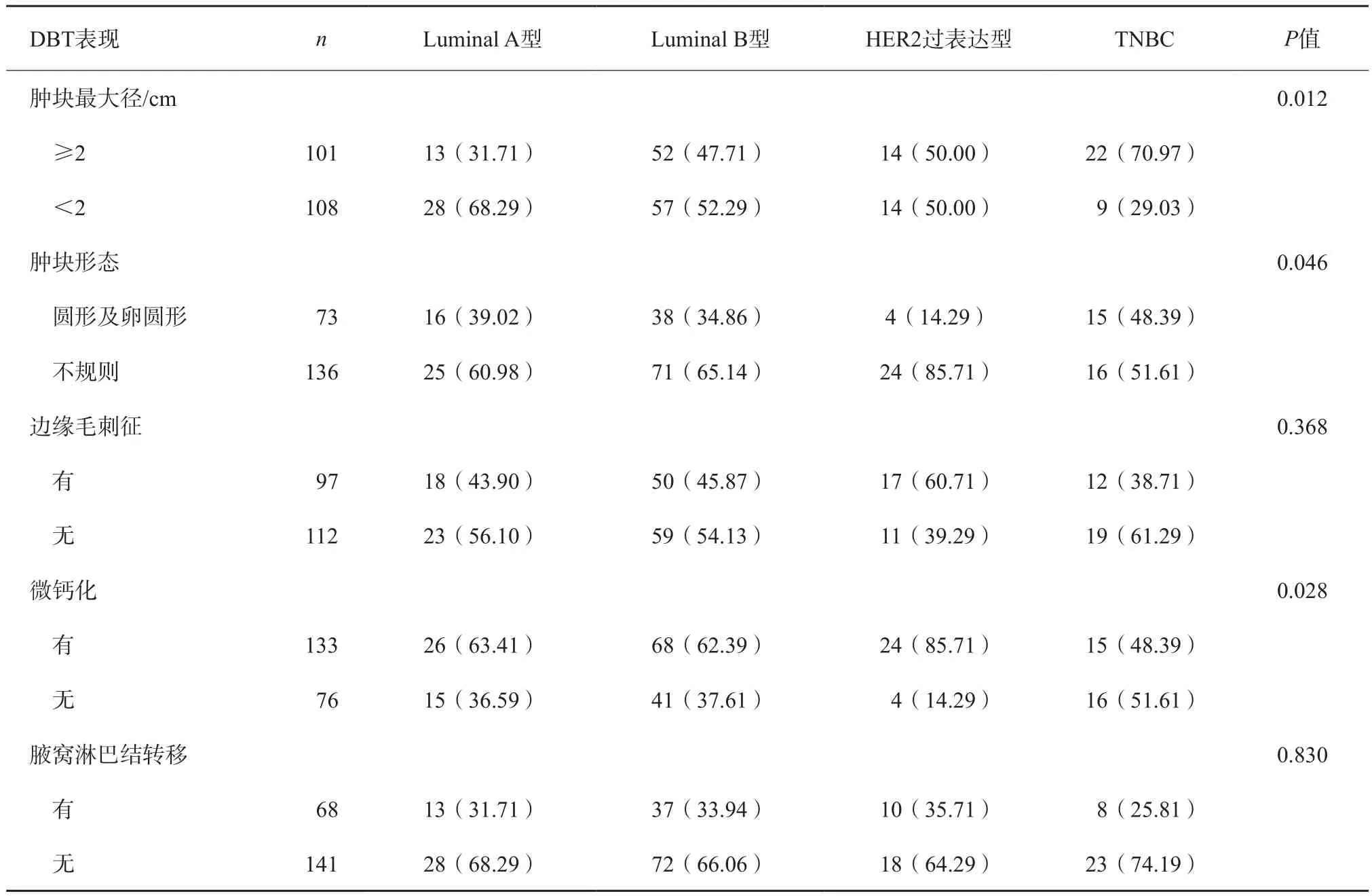
表3 不同分子分型乳腺癌DBT影像学表现比较n(%)
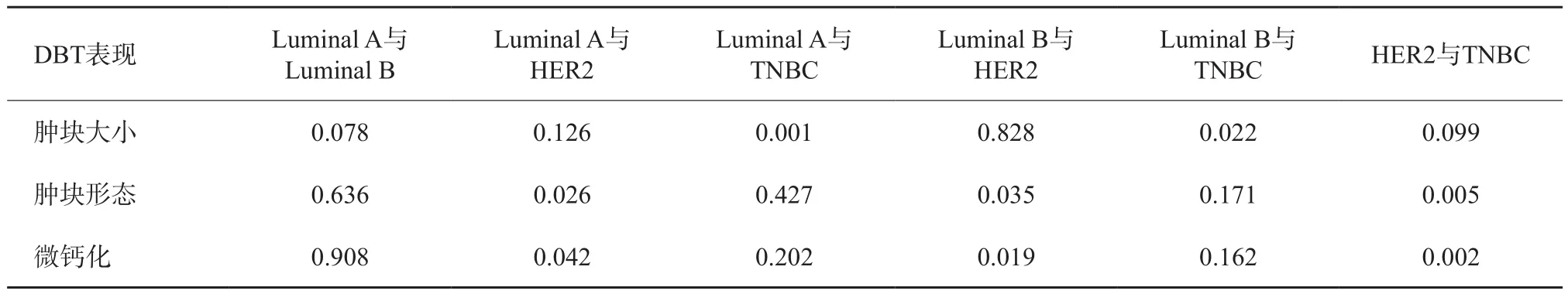
表4 不同分子分型组间两两比较结果(P值)
3 讨 论
乳腺常规检查很多,传统全视野数字乳腺X线摄影(full-field digital mammography,FFDM)及超声检查为首选,但每种检查都有优缺点,FFDM图像因乳腺组织重叠在致密型乳腺疾病诊断中显示欠佳,超声对钙化及细小病灶灵敏度不高、显示欠佳。DBT因其能够显示多腺体乳腺重叠遮盖的病灶,对于非致密型乳腺结构扭曲微小病灶检出具有优势,对于提高乳腺肿瘤检出率及准确度方面均优于FFDM[9],因此,DBT作为一种新的乳腺三体层扫描技术,越来越多地应用于临床及患者。
乳腺癌是一种多个癌基因异常激活、抑癌基因失活、编码蛋白过度表达而发生细胞增殖失控的恶性肿瘤[10],在分子水平、遗传背景上有显著的异质性。目前依据ER、PR、HER2表达和Ki-67增殖指数的检测结果划分乳腺癌分子分型在临床上应用广泛。Luminal A型乳腺癌是ER或PR阳性表达的一种乳腺癌,通常为低度恶性肿瘤,5年生存率超80%[11]。Luminal B型预后相对较差,其5年生存率约40%[12]。本研究结果显示,209例乳腺癌患者中各分子分型所占比例Luminal B(52.15%)>Luminal A(19.62%)>TNBC(14.83%)>HER2过表达型(13.40%),Luminal B(52.15%)占比最高,与黄旋[13]的研究中502例乳腺癌中分子分型Luminal B(55.4%)占比最大一致,与国外文献[14]研究结果显示Luminal A是最常见的乳腺癌不同,分析其原因是各研究采用的分型方法不一致,以及与种族、地域、基因表达方式不同有关,导致各亚型的分布存在较大出入。HER2过表达型一般是中-高级别肿瘤,治疗方式以靶向治疗为主。TNBC患者5年生存率较其他分子分型乳腺癌低,治疗方式多以化疗为主,IMMU-132为治疗TNBC的新型药物,于2016年获得美国食品药品监督管理局(Food and Drug Administration,FDA)认定[15]。本研究结果显示,不同分子分型乳腺癌患者的年龄差异无统计学意义(P>0.05),与魏瑶[16]的研究一致。
不同分子分型的乳腺癌DBT特征性图像:① Luminal A型,主要征象为肿块小(<2 cm,占68.29%),肿块形态多不规则(60.97%),边缘多无毛刺征(56.10%),伴有微钙化(63.41%),腋窝淋巴结转移少见(68.29%)。② Luminal B型,肿块小(<2 cm,占52.29%),肿块形态多不规则(65.14%),边缘多无毛刺征(54.13%),伴有微钙化(62.39%),腋窝淋巴结转移少见(66.03%)。③ HER2过表达型,边缘有毛刺征(60.71%)、伴有微钙化(85.71%)、形态多不规则(85.71%),较其他3种类型乳腺癌发病率高。毛刺征是乳腺恶性肿瘤牵拉正常库珀韧带或浸润周围正常组织所致,贾晓红等[17]的研究表明,HER2过表达型更多地表现为边缘毛刺征(56%),本研究HER2过表达型边缘毛刺征有60.71%,与上述研究结果相似。Porter等[18]研究显示,常规乳腺X线摄影检查在少量腺体型乳腺中能筛查出更多模糊或毛刺的肿块,其原因可能是乳腺X线摄影检查在少量腺体型乳腺病变边缘显示较敏感,但在致密型乳腺中因肿块边缘易与正常腺体组织重叠而显示不清。本文采用DBT检查技术克服了常规乳腺X线摄影的缺点,采用体层薄层扫描可显著降低腺体组织的重叠效应,在显示病变边缘方面更有优势[19]。钙化灶是肿瘤细胞坏死残片及组织矿化,常与乳腺组织异常代谢形成的钙盐沉积相关,研究[20]显示,乳腺癌患者肿瘤多伴有微钙化,HER2过表达型多含微钙化,本研究结果与之一致。HER2过表达型乳腺癌微钙化发生率高,预后较差[21]。④ TNBC,肿块大(≥2 cm,占70.97%),肿块形态规则(48.39%),边缘多无毛刺征(61.29%),多无微钙化(51.61%),腋窝淋巴结转移少见(74.19%),微钙化在4种分子分型中存在比例最低(48.39%),这与崔春晓等[22]报道的TNBC较少伴有微钙化(24%)基本一致。但本文显示微钙化稍高于该文献研究,分析其原因,崔春晓等采用的是常规乳腺X线摄影检查技术,而本文采用DBT新技术,能使隐匿在正常腺体内及病变内的微钙化清晰显示,在显示微钙化方面较常规乳腺X线摄影检查有优势。
本研究不足之处:① DBT属于三维体层扫描,需要多次曝光,患者所受辐射剂量稍多;② DBT重建后的体层图像,边缘层面仅包含病灶局部,使图像深度分辨率降低,病灶信息缺失有可能造成漏诊;③ 因各分子分型之间的DBT征象存在一定交叉重叠,目前无法通过某一DBT征象直接预测乳腺癌分子分型,下一步研究将综合分析影像学表现,利用特异性指标进行预测。
综上所述,乳腺癌DBT影像学表现(大小、形态、微钙化)与分子分型存在一定的相关性。DBT检查能清晰显示乳腺癌病灶情况,可以作为乳腺癌早期筛查项目,通过对乳腺癌DBT图像特征进行分析,可以使其在一定程度上反映不同分子分型乳腺癌,能间接判断乳腺癌肿瘤生物学行为。在术前及未进行免疫组织化学检测的情况下为临床诊治提供更多信息,具有一定的临床应用价值。
