社区居家失能老人口腔吞咽现状及其对心理健康的影响研究
2021-11-19许文馨唐煦萌曹松梅杨君谢莉玲肖明朝赵庆华
许文馨,唐煦萌,曹松梅,杨君,谢莉玲,肖明朝,赵庆华
(1.重庆医科大学附属第一医院a.护理部;b.老年科;c.院办公室,重庆 400016;2.重庆医科大学附属口腔医院VIP 门诊部,重庆 401120; 3.重庆医科大学附属第一医院第一分院 护理部,重庆 400010)
口腔健康是健康老龄化中关键却极易被忽视的领域[1],与老年人的全人健康相关,口腔疾病可预示衰弱进程,牙体缺损、牙周病等口腔健康问题可影响正常咀嚼吞咽活动[2]。我国老年人的吞咽困难总体患病率为38.7%,失能老人是发生吞咽困难的高危人群[3]。 然而,由于我国社区尚未开展老年人口腔健康及吞咽功能常规筛查工作[4],失能老人的相关情况获知甚少。 鉴于此,本研究旨在通过调查社区居家失能老人口腔吞咽现状, 分析其对心理健康的影响, 为日后开展相关干预实践工作提供依据。
1 对象与方法
1.1 研究对象 2020 年8 月—2021 年1 月, 采用方便抽样法选取重庆市2 个社区及2 家公立医院老年科门诊的失能老人为研究对象。 纳入标准:(1)年龄≥60 岁;(2)Barthel 指数≤95 分;(3)常住社区或居家≥6 个月;(4)知情同意。 排除标准:(1)处于疾病终末期;(2)已明确诊断有中重度认知障碍,存在沟通或理解困难者。 根据抽样调查样本量估算公式,考虑20%的失访率和抽样误差,得出样本量约为180 例。 本研究共计发放问卷220 份,中途退出调查者13 名, 回收有效问卷207 份, 有效回收率94.1%。207 名研究对象中,男107 例,女100 例,年龄(79.97±7.63)岁。
1.2 研究方法 采用问卷调查法。 2 名调查人员前期已接受培训, 包括问卷的使用及评估方法的规范统一,并进行了预调查。 正式调查阶段,在取得研究对象知情同意后,采用一对一发放问卷形式,由调查人员根据问卷内容逐一询问、评估后填写,当场核查数据的完整性和准确性。每份问卷完成约需20~25 min。 本研究已通过重庆医科大学附属第一医院伦理委员会审批(批号:20211001)。
1.3 研究工具
1.3.1 一般资料调查表 由研究者自行设计, 包括一般人口学资料、患病情况、失能情况。 一般人口学资料:包括性别、年龄、文化程度、婚姻状况等;患病情况:参考查尔森合并症指数(Charlson Comorbidity Index,CCI)设计;失能情况:包括已失能时间(月)和失能程度,后者采用日常生活活动量表(Barthel 指数)评定,总分0~40 分为重度失能,41~60 分为中度失能,61~95 分为轻度失能。
1.3.2 简明口腔健康检查表 (Brief Oral Health Status Examination,BOHSE) 由Kayser-Jones 等[5]研制,赵彩均等[6]汉化。该量表专门用于筛查老年人群的口腔健康问题,包括淋巴结、嘴唇、舌头、黏膜、牙龈、唾液、天然齿、义齿、咬合情况及口腔卫生10 个条目。通过视、触、问诊等方式判断每项得分。 每条目分级从0 分(正常)到2 分(存在问题),总分0~20 分, 分数越高, 提示口腔健康状况越差。 本研究中该量表的Cronbach α 系数为0.815,信度较好。
1.3.3 进食评估工具(Eating Assessment Tool,EAT-10) 该工具由Belafsky 等[7]研制。 包含10 个与吞咽困难相关问题,每项计分0 分(没有问题)到4 分(存在严重问题),总分0~40 分,分数越高,吞咽功能越差,≥3 分提示存在吞咽功能异常。 该工具因使用方法简便且有助于识别误吸征兆及异常吞咽体征,已被多个国家[8-9]用于社区人群吞咽功能筛查,中国吞咽障碍康复评估与治疗专家共识组[10]推荐使用该工具筛查吞咽风险人群。 本研究中该工具的Cronbach α 系数为0.954,信度良好。
1.3.4 简易心理状况评定量表(Kessler Psychological Distress Scale 10, K10) 该量表由Kessler 等[11]研制,徐凌忠等[12]汉化。 包括10 个条目,主要评估对象出现焦虑、情绪低落等非特异性心理状况的频率。采用Likert 5 级评分,从1 分(从不)到5 分(经常),总分10~50 分,分数越高,心理健康状况越差。 得分10~15 分为心理状况良好,16~21 分为较差,22~29分为差,≥30 分为很差。 本研究中该量表的Cronbach α 系数为0.931,信度良好。
1.4 统计学方法 Excel 双人录入数据,SPSS 25.0统计分析。 若定量资料服从近似正态分布, 采用均数±标准差(±S)描述,若不服从,采用M(P25,P75)描述;定性资料采用频数、构成比描述。 根据数据分布特征,两组间比较采用独立样本t 检验,多组间比较采用单因素方差分析;采用Spearman 秩相关分析探讨变量间相关性; 采用二元Logistic 回归分析探讨口腔吞咽状况对心理健康的影响,以P<0.05 为差异有统计学意义。
2 结果
2.1 社区居家失能老人口腔健康、吞咽功能及心理健康得分 口腔健康状况得分(8.45±3.51)分,条目得分前3 位为天然齿(1.49±0.56)分、口腔卫生(1.34±0.55)分、义齿(1.29±0.66)分。吞咽功能得分3(1,9)分,吞咽功能正常94 名(45.4%),吞咽功能异常113 名(54.6%)。 心理健康状况得分(18.26±7.41)分,良好102 名(49.3%),较差49 名(23.6%),差37名(17.9%),很差19 名(9.2%)。
2.2 不同特征社区居家失能老人心理健康得分比较 单因素分析结果显示, 不同年龄阶段、 文化程度、婚姻状况、家庭经济状况、失能程度、失能时长、多病共存情况的失能老人心理健康得分比较, 差异存在统计学意义(P<0.05),见表1。
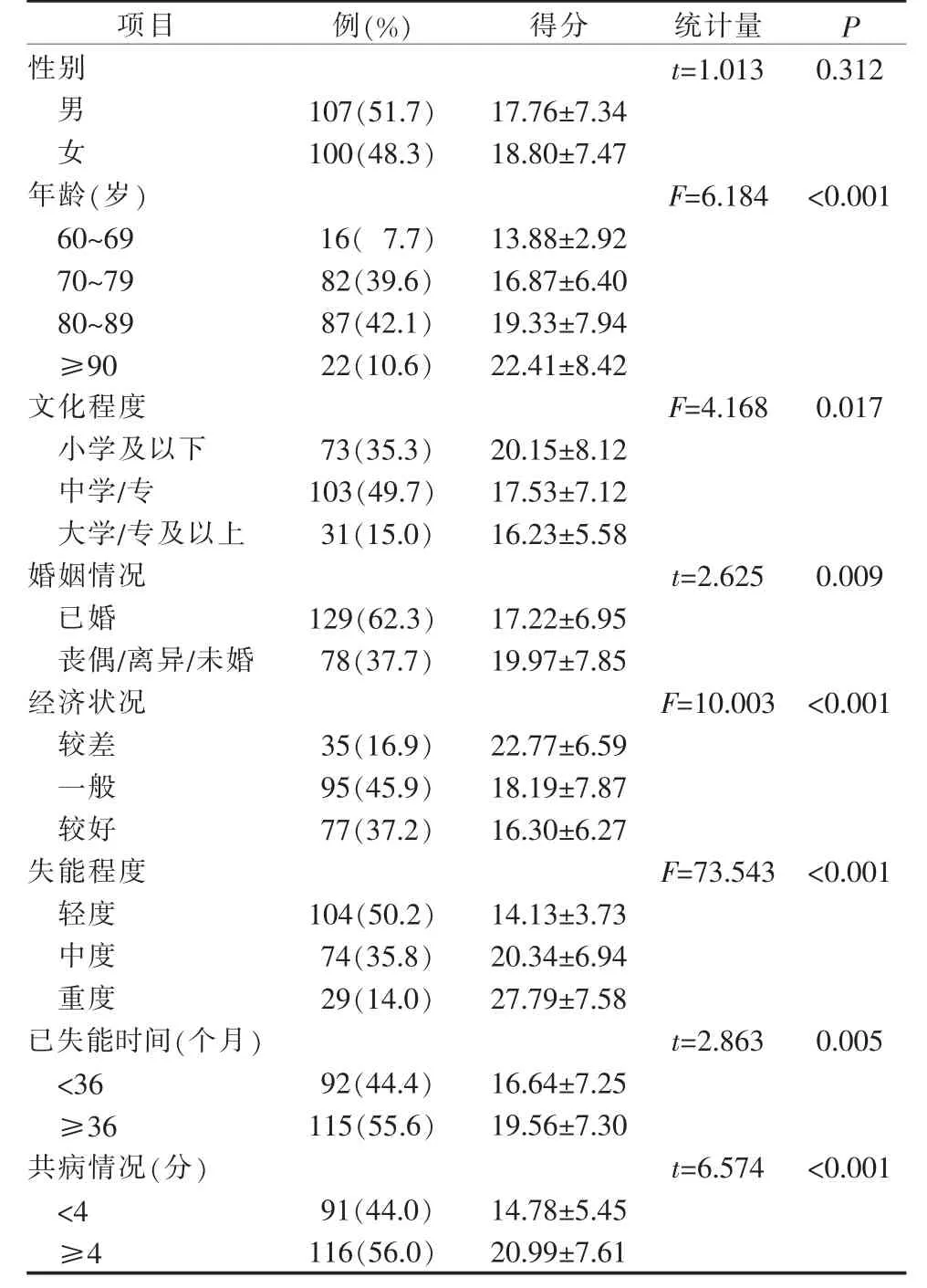
表1 不同特征社区居家失能老人心理健康得分比较(n=207)
2.3 社区居家失能老人口腔健康、吞咽功能与心理健康的相关分析 经正态性检验, 口腔健康及心理健康数据服从近似正态分布, 吞咽功能数据呈偏态分布, Spearman 秩相关分析结果显示,每两个变量间呈显著正相关(P<0.001),见表2。

表2 社区居家失能老人口腔健康、吞咽功能及心理健康的秩相关分析(n=207,rs)
2.4 社区居家失能老人口腔健康、吞咽功能对心理健康的回归分析 将心理健康等级转化为二分类变量:正常(评级为良好)和异常(评级为较差、差、很差),以心理健康状况(正常=0,异常=1)为因变量,以单因素分析中差异有统计学意义的变量, 以及口腔健康和吞咽功能为自变量, 其中除口腔健康按原值输入外,其余均设置哑变量,选择逐步法,检验水准α入=0.05,α出=0.10,进行二元Logistic 回归分析。自变量赋值法见表3,回归分析结果见4。结果显示,口腔健康状况差(OR=1.155,P<0.05)、吞咽功能异常(OR=4.155,P=0.001)是失能老人心理健康的独立危险因素。

表3 自变量赋值方式
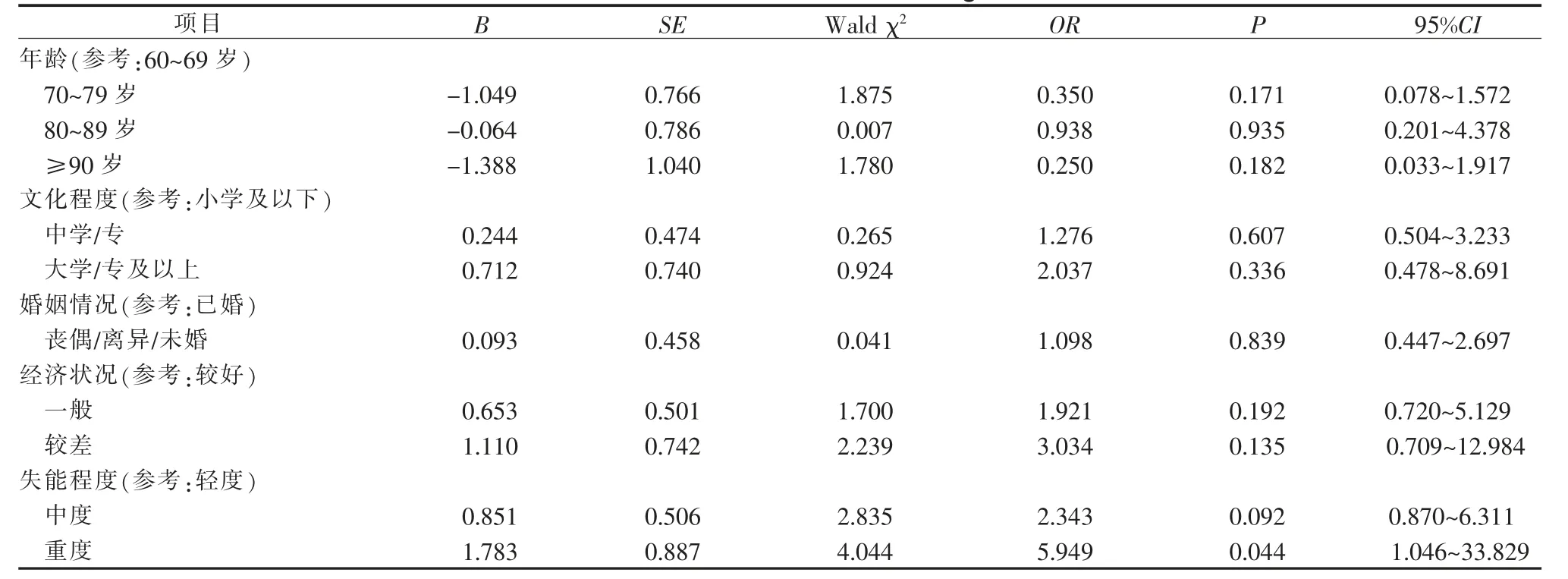
表4 社区居家失能老人心理健康影响因素的二元Logistic 回归分析(n=207)
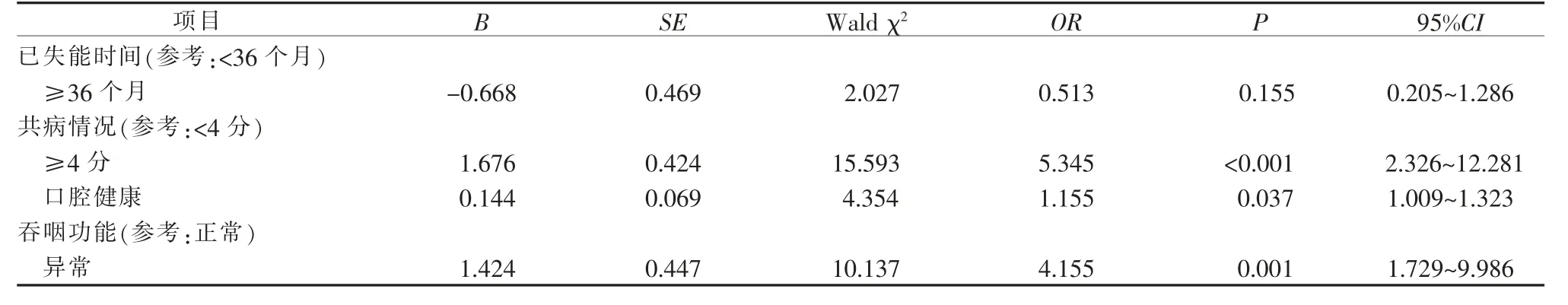
续表4
3 讨论
3.1 社区居家失能老人口腔健康及吞咽功能现状本研究显示,失能老人的主要口腔健康问题是存在多颗龋齿或牙体缺损、多处残渣或牙结石附着、多颗义齿破损脱落或未佩戴义齿。 天然齿和义齿问题与Lindmark[13]、Shao[14]等对老年人群口腔情况调查结果基本一致,而口腔卫生问题较其他研究更为突出,这可能与本研究纳入对象仅为失能老年人, 且中重度失能占比较大(49.8%),该群体存在明显自理能力缺陷, 部分或完全依靠非正式照护者进行口腔护理有关。Castrejón 等的队列研究[15]显示,老年群体的衰弱程度与口腔一般状况存在关联, 牙体缺损及严重口腔疾患可预示衰弱加剧。因此,重视老年群体尤其非自理老年人群的口腔健康问题对于预防衰弱、减缓失能进程至关重要。 吞咽困难是常见的老年综合征之一,随着年龄增加,舌肌力量下降、唾液分泌减少、神经感受器迟钝,吞咽困难发生率逐渐上升[16]。本研究中,54.6%的失能老人存在吞咽功能异常,与日本居家失能老人吞咽困难发生率(53.8%)相近[9],略低于巴西(62.5%)[17],后者可能由吞咽功能评估工具的选择差异所致。 高龄(80 岁及以上)、多病共存、自理能力减退(进食依赖)等被证实是影响正常吞咽的重要因素[18]。 因此,建议应将吞咽障碍筛查纳入失能老人常规体检范畴,以尽早发现吞咽功能异常,识别主要风险因素并及时提供针对性干预。
3.2 失能老人口腔健康及吞咽功能对心理健康的影响 回归分析结果显示,口腔状况不佳是影响失能老人心理健康的独立危险因素(OR=1.155),口腔健康得分每增加1 分, 其危险性提升15.5%。 Cademartori等[19]的meta 分析得出,牙齿脱落、龋齿、牙周病等口腔问题与抑郁存在正相关。受衰老影响,口腔疾病易感性增加,加之清洁不彻底致食物长期嵌塞、牙菌斑及牙结石沉积, 饮水不足或内分泌紊乱致口腔黏膜干燥出血等,可诱使牙周病反复发作,伴发慢性疼痛将可能导致中度抑郁表现[20]。 此外,牙齿严重缺失甚至无牙颌可引发体象紊乱、言语表达困难,进而降低失能老人尤其半失能老人的自信心和自尊感, 导致社交参与减少甚至社会隔离[21-22]。
本研究中, 吞咽功能异常者出现心理健康问题的风险是吞咽功能正常者的4.155 倍 (OR=4.155)。一项队列研究发现[23],有吞咽障碍的患者,其患中重度抑郁症的可能性是无吞咽障碍者的3 倍。 异常吞咽活动还可能诱发呛咳、误吸、吸入性肺炎、噎食、窒息等安全风险,其中有48.3%~70%的患者需急诊、转诊或住院治疗,非计划再入院率明显增加[24-25]。 长期吞咽困难及反复经历的吞咽安全事件将可能使失能老人产生恐惧进食、抑郁、焦虑等负性情绪,严重影响其生活质量[26-27]。 此外,相关性分析结果提示口腔状况越差,其吞咽功能越差(rs=0.501),口腔健康问题可引发咬合关系紊乱、咀嚼疼痛、吞咽固体费力等问题,进而限制饮食种类及食物性状的选择,影响正常饮食摄入及用餐愉悦感, 日常饮食结构被迫改变将可能进一步加重老年人的负性情绪[28]。
3.3 社区层面应重视失能老人口腔健康评估及吞咽风险筛查 国家卫健委 《健康口腔行动方案(2019-2025 年)》[29]中提出,关注口腔健康与全人健康的关系,加强老年人口腔健康管理。多项研究结果表明[2,14],老年人的口腔问题与其健康相关生活质量密切相关。 欧洲牙周病学联盟及龋病研究组织[30]联合倡议, 将口腔健康作为健康老龄化的重要组成部分,通过预防和治疗龋齿及牙周病,防治晚年牙齿脱落,维持正常口腔功能。因此,建议应从社区层面上,加强老年人口腔健康知识普及, 提高老年群体的知晓度和参与度,规范口腔健康自我管理行为。联合口腔专科医疗机构,定期组织龋齿、牙周疾病和口腔黏膜疾病的防治、义齿修复等社区医疗服务。对于口腔健康问题突出的失能老人, 应积极开展口腔疾病筛查上门服务, 以保证该弱势群体同等享有口腔卫生保健权益。此外,由于中重度失能老人部分或完全依靠照护者进行口腔护理, 卫生保健人员应重视对照护者的指导和支持, 提高其对老年人口腔健康的关注度,讲授基础口腔护理技能,以及口腔溃疡、牙龈出血等常见口腔问题的应对方法,同时,对漱口水、牙齿清洁工具等口腔护理器具的选择提供决策支持。对于存在严重口腔疾患的失能老人,应与老人及其照护者充分沟通, 协助其尽早接受口腔专科医院的规范治疗, 以防止或延缓口腔健康状况的进一步恶化。
生理及安全需要是人类最基本的需求层次,吞咽安全问题应是失能老人社区居家照护中的优先关注事项。 欧洲吞咽障碍学会和欧盟老年医学会[31]提出,应将吞咽功能筛查纳入初级卫生保健范畴,作为社区居家老年人的一项常规体检项目, 推荐使用进食评估工具、 悉尼吞咽问卷或吞咽障碍问卷识别吞咽困难高风险者。 对于首次发现吞咽功能异常的失能老人,应协助其转诊上级医院以明确病因,及时接受针对性治疗。 吞咽困难与脑卒中、帕金森病、头颈癌等疾病的发生高度相关[10],因此,对于患有上述疾病或存在明显吞咽困难的失能老人应予以重点关注,结合临床诊断及实际情况,联合老年科/全科医师、康复治疗师/言语治疗师、营养师、社区护士等制订家庭吞咽障碍康复护理及营养管理方案。此外,有研究显示, 吞咽安全事件是增加失能老人照护者身心负担的独立危险因素[32],因缺乏相关教育和技能指导而产生的错误认知,如害怕老人噎呛,减少其进食量,将可能进一步加重衰弱,加速失能进程。 照护者作为吞咽安全事件的 “第二受害者(second victims)”,美国医疗保健促进研究所[33]提出应视照护对象及其照护者为“二元体(care recipient-family caregiver dyad)”,同等重视对照护者的关注和支持,因此,除安全喂食方法、海姆立克急救法等常规知识技能指导外, 还应定期对该部分失能老人及其照护者开展心理睡眠评估, 以尽早发现心理健康问题并予以专业心理调适。
