帕罗西汀联合文拉法辛对产后抑郁症患者抑郁程度、睡眠质量及生活质量的影响研究
2021-11-07司军英杨艺全杨晓萍李薇赵书珍杨习英
司军英,杨艺全,杨晓萍,李薇,赵书珍,杨习英
抑郁症是临床常见的精神疾病,产后抑郁症是女性产后多发的一种精神疾病类型,指女性在产褥期发生的抑郁症,属于产褥期精神综合征[1]。研究表明,抑郁症会引起产妇情绪低落、焦虑、睡眠障碍、身体不适等,这不仅会影响产妇的身心健康,还会在一定程度上影响婴儿的情感、认知、性格及生活质量等[2]。临床上产后抑郁症的常用治疗方法是药物治疗,其中帕罗西汀能在一定程度上缓解产妇的抑郁情绪,但整体治疗效果并不理想。近年随着研究不断深入,发现文拉法辛能更大程度地缓解产后抑郁症患者的抑郁情绪[3]。帕罗西汀可有效抑制5-羟色胺(5-hydroxytryptamine,5-HT)神经元突触前膜再吸收5-HT,从而提高突触间隙5-HT浓度,进而有效发挥抗抑郁作用。文拉法辛是一种选择性去甲肾上腺素再摄取抑制剂,其活性代谢产物去甲基文拉法辛能有效拮抗5-HT及去甲肾上腺素再摄取,具有较好的抗抑郁效果;且该药口服吸收速度快,主要是由肝脏代谢、肾脏排泄,因此肝肾衰竭患者不能使用该药物。现代药理学研究表明,文拉法辛对于多巴胺再摄取具有一定拮抗作用,此外其还具有一定镇静作用,因此能发挥较好的抗抑郁作用[4]。本研究主要探讨了帕罗西汀联合文拉法辛对产后抑郁症患者抑郁程度、睡眠质量及生活质量的影响,现报道如下。
1 对象与方法
1.1 研究对象 选取2018年7月至2020年1月邯郸市中心医院收治的产后抑郁症患者96例,按照治疗方法不同分为对照1组、对照2组及研究组,每组32例。三组患者年龄、病程、受教育时间、孕周、分娩时体质指数(body mass index,BMI)、新生儿性别、剖宫产占比、母乳喂养占比及家庭月收入>5 000元者占比比较,差异均无统计学意义(P>0.05),见表1。本研究通过邯郸市中心医院伦理委员会审核批准(编号:958174),患者均对本研究知情并签署知情同意书。
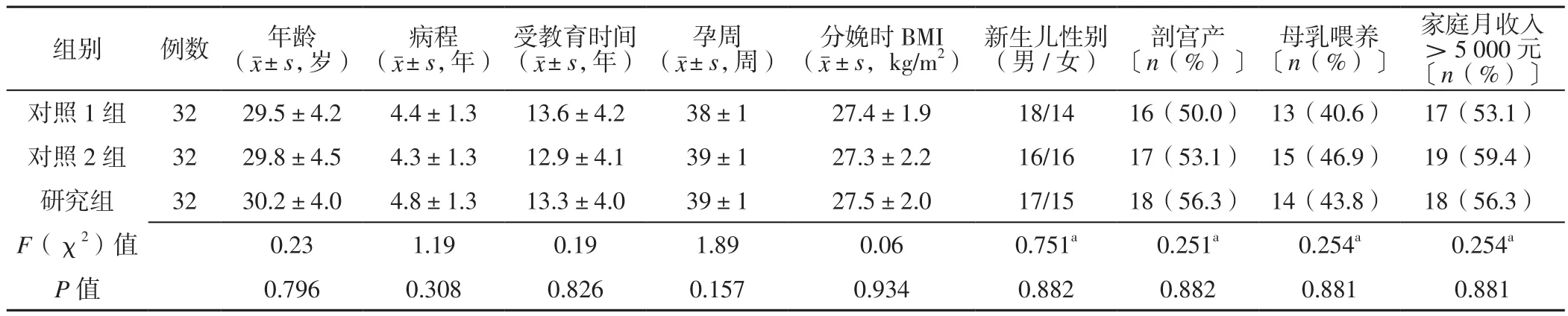
表1 三组患者一般资料比较Table 1 Comparison of general information among the three groups
1.2 诊断、纳入与排除标准 (1)诊断标准:符合《精神疾病诊断与统计手册》[5]中的产后抑郁症诊断标准,即在产后2周内出现下列症状中的5条或以上,但至少有1条为①或②:①情绪抑郁;②对全部或大多数活动明显缺乏兴趣或愉悦;③体质量明显下降或增加;④失眠或睡眠过度;⑤精神运动性兴奋或阻滞;⑥疲劳或乏力;⑦遇事皆感毫无意义或自罪感,思维力减退或注意力分散;⑧反复出现死亡的想法。(2)纳入标准:初产妇;无精神障碍、意识障碍,且能够配合本研究。(3)排除标准:合并严重心、肺等脏器功能障碍者;合并恶性肿瘤者;对本研究所用药物过敏或不耐受者。
1.3 治疗方法 对照1组患者采用盐酸帕罗西汀片(浙江华海药业股份有限公司生产,国药准字H20031106)治疗,具体如下:第1周10 mg/次,2次/d,口服;连续服用1周后将剂量增至15 mg/次,2次/d;之后每周增加5 mg,2次/d持续治疗,最高剂量不超过40 mg/次,连续治疗8周。对照2组患者采用盐酸文拉法辛片(贵州圣济堂制药有限公司生产,国药准字H20140089)治疗,具体如下:第1周75 mg/次,2次/d,口服;连续服用1周后每周增加75 mg,2次/d,最高剂量不超过225 mg/次,连续治疗8周。研究组患者采用盐酸帕罗西汀片联合盐酸文拉法辛片治疗,盐酸帕罗西汀片用法用量同对照1组,盐酸文拉法辛片用法用量同对照2组。
1.4 观察指标 (1)比较三组患者治疗前及治疗8周后抑郁程度。采用爱丁堡产后抑郁量表(Edinburgh Postnatal Depression Scale,EPDS)评估患者抑郁程度,该量表包括情感缺失(第1~2题)、焦虑(第3~6题)、抑郁(第7~10题)3个方面共10个问题,每个问题评为0~3分,0分表示从未有过、1分表示偶尔、2分表示经常、3分表示总是,评分越高表明抑郁程度越严重[6]。(2)比较三组患者治疗8周后睡眠质量。采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)评估患者睡眠质量,该量表包括5个同伴判定问题、19个自我判定问题,评分范围为0~21分,评分越高表示患者睡眠质量越差[6]。本文主要记录患者入睡时间、睡眠效率、日间功能障碍、主观睡眠质量评分。(3)比较三组患者治疗前及治疗8周后生活质量。采用健康状况调查问卷(36-Item Short-form,SF-36)评估患者生活质量,该量表包括社会功能、躯体功能、角色功能及认知功能4个维度,每个维度满分100分,评分越高提示患者生活质量越高[7]。(4)比较三组患者治疗期间不良反应发生情况,不良反应主要包括恶心呕吐、头痛、嗜睡[8]。
1.5 统计学方法 应用SPSS 18.0统计学软件进行数据处理。符合正态分布或近似正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用SNK法;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 EPDS评分 治疗前,三组患者情感缺失、焦虑、抑郁评分及EPDS总分比较,差异无统计学意义(P>0.05);治疗8周后,三组患者情感缺失、焦虑、抑郁评分及EPDS总分比较,差异有统计学意义(P<0.05);治疗8周后,研究组患者情感缺失、焦虑、抑郁评分及EPDS总分低于对照1组和对照2组,差异有统计学意义(P<0.05),见表2。
表2 三组患者治疗前及治疗8周后EPDS评分比较(±s,分)Table 2 Comparison of EPDS score among the three groups before treatment and at 8 weeks after treatment
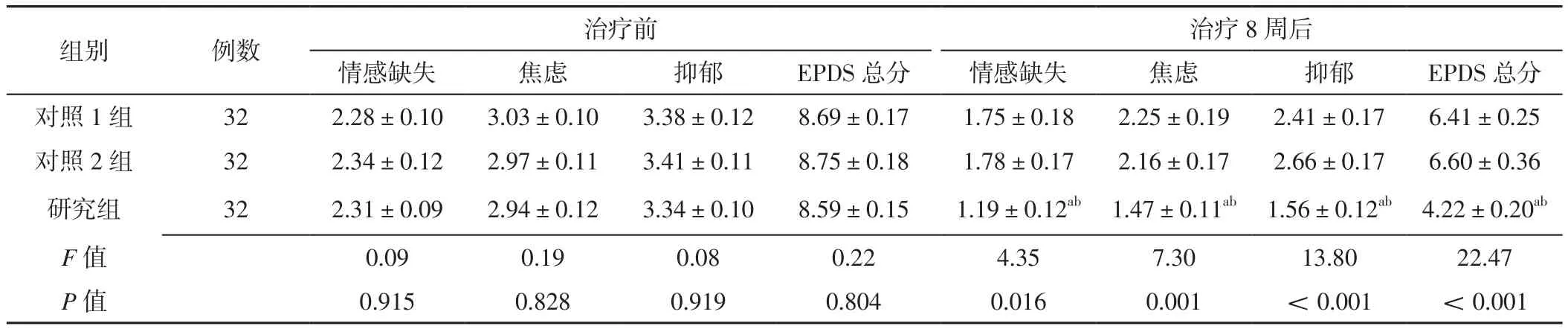
表2 三组患者治疗前及治疗8周后EPDS评分比较(±s,分)Table 2 Comparison of EPDS score among the three groups before treatment and at 8 weeks after treatment
注:EPDS=爱丁堡产后抑郁量表;a表示与对照1组比较,P<0.05;b表示与对照2组比较,P<0.05
images/BZ_108_188_2702_2280_2820.png对照 1 组 32 2.28±0.10 3.03±0.10 3.38±0.12 8.69±0.17 1.75±0.18 2.25±0.19 2.41±0.17 6.41±0.25对照 2 组 32 2.34±0.12 2.97±0.11 3.41±0.11 8.75±0.18 1.78±0.17 2.16±0.17 2.66±0.17 6.60±0.36研究组 32 2.31±0.09 2.94±0.12 3.34±0.10 8.59±0.15 1.19±0.12ab 1.47±0.11ab 1.56±0.12ab 4.22±0.20ab F值 0.09 0.19 0.08 0.22 4.35 7.30 13.80 22.47 P值 0.915 0.828 0.919 0.804 0.016 0.001 <0.001 <0.001
2.2 PSQI评分 治疗8周后,三组患者入睡时间、睡眠效率、日间功能障碍及主观睡眠质量评分比较,差异有统计学意义(P<0.05);治疗8周后,研究组患者入睡时间、睡眠效率、日间功能障碍及主观睡眠质量评分低于对照1组和对照2组,差异有统计学意义(P<0.05),见表3。
表3 三组患者治疗8周后PSQI评分比较(±s,分)Table 3 Comparison of PSQI score among the three groups at 8 weeks after treatment
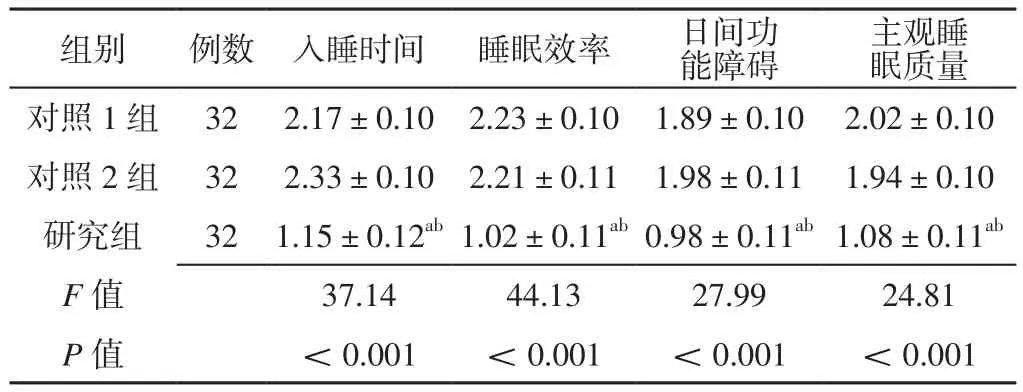
表3 三组患者治疗8周后PSQI评分比较(±s,分)Table 3 Comparison of PSQI score among the three groups at 8 weeks after treatment
注:a表示与对照1组比较,P<0.05;b表示与对照2组比较,P<0.05
能障碍主观睡眠质量对照1组 32 2.17±0.10 2.23±0.10 1.89±0.10 2.02±0.10对照2组 32 2.33±0.10 2.21±0.11 1.98±0.11 1.94±0.10研究组 32 1.15±0.12ab1.02±0.11ab0.98±0.11ab1.08±0.11ab F值 37.14 44.13 27.99 24.81 P值 <0.001 <0.001 <0.001 <0.001组别 例数 入睡时间 睡眠效率 日间功
2.3 SF-36评分 治疗前,三组患者社会功能、躯体功能、角色功能及认知功能评分比较,差异无统计学意义(P>0.05);治疗8周后,三组患者社会功能、躯体功能、角色功能及认知功能评分比较,差异有统计学意义(P<0.05);治疗8周后,研究组患者社会功能、躯体功能、角色功能及认知功能评分高于对照1组和对照2组,差异有统计学意义(P<0.05),见表4。
表4 三组患者治疗前及治疗8周后SF-36评分比较(±s,分)Table 4 Comparison of SF-36 score among the three groups before treatment and at 8 weeks after treatment
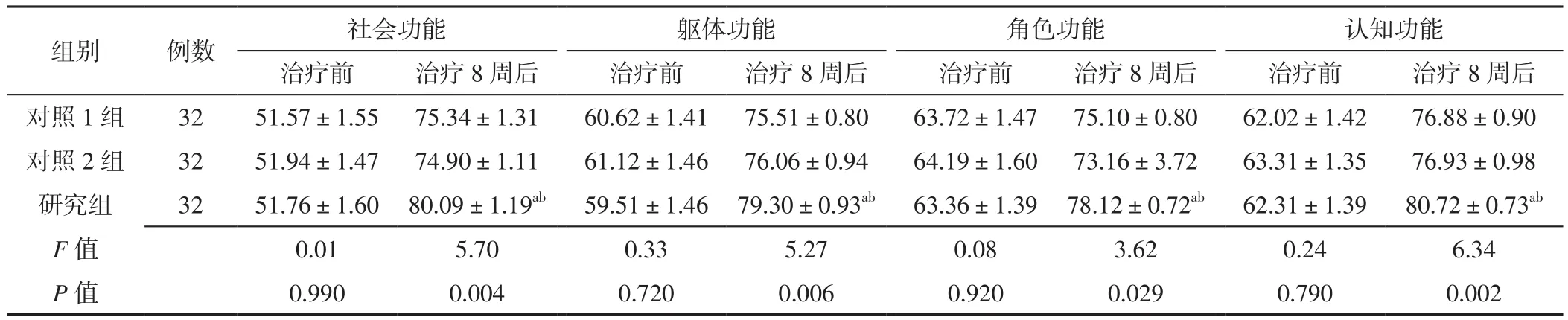
表4 三组患者治疗前及治疗8周后SF-36评分比较(±s,分)Table 4 Comparison of SF-36 score among the three groups before treatment and at 8 weeks after treatment
注:a表示与对照1组比较,P<0.05;b表示与对照2组比较,P<0.05
images/BZ_109_189_2705_2278_2823.png对照 1 组 32 51.57±1.55 75.34±1.31 60.62±1.41 75.51±0.80 63.72±1.47 75.10±0.80 62.02±1.42 76.88±0.90对照 2 组 32 51.94±1.47 74.90±1.11 61.12±1.46 76.06±0.94 64.19±1.60 73.16±3.72 63.31±1.35 76.93±0.98研究组 32 51.76±1.60 80.09±1.19ab 59.51±1.46 79.30±0.93ab 63.36±1.39 78.12±0.72ab 62.31±1.39 80.72±0.73ab F值 0.01 5.70 0.33 5.27 0.08 3.62 0.24 6.34 P值 0.990 0.004 0.720 0.006 0.920 0.029 0.790 0.002
2.4 不良反应 治疗期间,对照1组不良反应发生率为18.8%(9/48),对照2组不良反应发生率为14.6%(7/48),研究组不良反应发生率为8.3%(4/48);三组患者治疗期间不良反应发生率比较,差异无统计学意义(χ2=2.206,P=0.332),见表5。

表5 三组患者治疗期间不良反应发生情况〔n(%)〕Table 5 The incidence of adverse reactions of the three groups during treatment
3 讨论
临床相关数据显示,约5%的抑郁症患者存在自杀倾向[9]。近年随着社会不断进步,人们生活、学习、工作及家庭压力越来越大,导致抑郁症发病率逐年升高,且发病年龄也趋于年轻化[10]。产后抑郁症是女性在产后出现的一种情绪障碍,主要发生在产后4周内,且发病后产妇会出现不同程度抑郁、悲伤、焦虑、烦躁等不良情绪,该病对母婴结局具有不良影响,甚至会危及母婴生命。既往研究表明,产后抑郁症是由生物学因素及心理社会因素相互作用所致,妇女处于产褥期时自身雌激素、孕激素水平升高,进而会对机体多种神经功能产生调节作用[11],且产妇生产后雌激素水平会极大程度地降低,因此产妇产后抑郁症发生风险较高[12]。部分产后抑郁症患者可在产后半年内自愈,但也有很多患者因未受到家庭成员的重视而最终导致病情加重,对产妇及婴儿的身心造成严重影响,同时也增加了家庭、社会负担[13-14]。
目前,临床上治疗抑郁症普遍采用西药,其中帕罗西汀是临床较为常用的抗抑郁药物,属于强效5-HT再摄取抑制剂,具有较高的选择性;但帕罗西汀起效较慢,且在用药过程中患者可能出现焦虑加重情况,因此初始多为小剂量[15],且与其他抗抑郁药物联合使用较为普遍。文拉法辛能有效抑制神经突触前膜中的去甲肾上腺素,进而对5-HT进行摄取,使5-HT及中枢突触间隙中的去甲肾上腺素功能强化,因此具有较好的抗抑郁效果[16]。既往研究表明,文拉法辛用于非抑郁症人群还能有效加强其中枢神经系统的反应速度及记忆力,且文拉法辛不会产生嗜睡效应,故不会对机体的警觉反应产生影响[17]。
本研究结果显示,治疗8周后,研究组患者情感缺失、焦虑、抑郁评分及EPDS总分低于对照1组和对照2组,提示与单用帕罗西汀、文拉法辛相比,帕罗西汀联合文拉法辛能更有效地减轻产后抑郁症患者的抑郁程度。产后抑郁症会影响产妇的睡眠质量,大多数患者发病后会出现入睡困难、睡眠质量差、易惊醒等情况,进而引起产妇身体不适,故在产后抑郁症的治疗中还要改善患者睡眠质量[18]。本研究结果显示,治疗8周后,研究组患者社会功能、躯体功能、角色功能及认知功能评分高于对照1组和对照2组,提示与单用帕罗西汀、文拉法辛相比,帕罗西汀联合文拉法辛能更有效地改善产后抑郁症患者的睡眠质量,如产妇能保持足够的睡眠也有利于缓解其焦虑情绪。
研究表明,良好的情绪及睡眠质量可为产妇后期恢复提供良好的基础,同时也在一定程度上改善了患者的生活质量[19-20]。本研究结果显示,治疗8周后,研究组患者入睡时间、睡眠效率、日间功能障碍及主观睡眠质量评分低于对照1组和对照2组,提示与单用帕罗西汀、文拉法辛相比,帕罗西汀联合文拉法辛能更有效地改善产后抑郁症患者的生活质量。本研究结果还显示,三组患者治疗期间不良反应发生率间无统计学差异,提示帕罗西汀联合文拉法辛并未增加产后抑郁症患者的不良反应发生风险。
综上所述,与单用帕罗西汀、文拉法辛相比,帕罗西汀联合文拉法辛能更有效地减轻产后抑郁症患者抑郁程度,改善患者睡眠质量及生活质量,且未增加不良反应发生风险,值得临床推广应用。但本研究尚存在一定不足:样本量较小,且为单中心研究,故研究结果仍有待更高质量的随机对照试验进一步证实。
作者贡献:司军英进行研究的实施与可行性分析,负责撰写、修订论文;杨艺全、李薇进行数据收集、整理、分析;杨晓萍进行结果分析与解释;赵书珍负责文章的质量控制及审校;杨习英进行文章的构思与设计,并对文章整体负责、监督管理。
本文无利益冲突。
