红细胞分布宽度对急性心力衰竭患者短期死亡风险的预测价值:MIMIC-Ⅲ数据库的回顾性分析
2021-11-05刘涛徐通达
刘涛 徐通达
221000 徐州医科大学附属医院心内科
急性心力衰竭(acute heart failure,AHF)是由于心脏的结构和功能突然发生异常,导致在短时间内心排血量显著下降,从而导致患者的组织灌注不足,尽管治疗上取得了一些进展,但AHF的死亡率仍然很高,接近12.7%[1]。特别是在重症监护室,AHF患者可能伴有多种合并症或并发症,如癌症、严重的肺炎和心肌梗死等,均显著增加患者的死亡风险。因此,在重症监护室中,早期发现和改善死亡相关危险因素有助于改善患者的预后,降低死亡率。
红细胞分布宽度(red blood cell distribution width,RDW)是一种简单且廉价的,测量红细胞大小变异性的定量指标[2]。越来越多的证据表明,RDW可作为多种疾病预后的独立预测因子,包括慢性阻塞性肺病[3]、急性胰腺炎[4]、癌症[5]和急性肾损伤[6]等。 Allen等[7]的研究表明,在慢性心力衰竭患者中,RDW每增加1.0%,心力衰竭患者的死亡率将增加1.06倍;van Kimmenade等[8]的研究也证明,RDW可预测AHF患者出院1年后死亡风险(P<0.05)。然而,RDW升高与AHF患者的短期预后的关系仍未明确,尤其是重症监护室的AHF患者。重症监护医学信息数据库(MIMIC-Ⅲ)是一个大型的单中心数据库[9],其中包含2001—2012年的53 423例患者(16岁以上)和2001—2008年的7 870例新生儿患者的人口统计资料,我们通过检索并分析MIMIC-Ⅲ数据库AHF成人患者的住院期间的临床资料,分析RDW与院内死亡率之间的关系。
1 对象和方法
1.1 研究对象
回顾性选取MIMIC-Ⅲ数据库中所有AHF的患者3 687例(ICD9-code:42821、42823、42831、42833、42841、42843)。排除标准:(1)重复记录;(2)数据缺失(入住ICU时未检测RDW或基础数据缺失严重);(3)孕妇或年龄<18岁;(4)有血液系统疾病(如白血病或骨髓增生异常综合征)。最终纳入1 080例AHF患者。其中男性586例(54.3%),女性494例(45.7%),平均年龄(70.5±12.4)岁。本研究符合医学伦理学要求。
1.2 方法
记录患者的基线资料,包括年龄、性别、体重、RDW、血红蛋白、血清钠、血清钾、白细胞、血小板、血清肌酐、血尿素氮等,以及伴发疾病和序贯器官衰竭评估(sequential organ failure assessment,SOFA)评分。所有血液检查均采用入住ICU时首次检查的结果,SOFA评分是入住ICU后的第一次评分。对于入住ICU超过一次的患者,选择第一次入住ICU的临床资料。
1.3 分组和终点事件
以患者住院期间是否死亡分为存活组(951例)和死亡组(129例)。主要终点事件是院内全因死亡率,被定义为在住院期间所有原因造成的死亡。
1.4 统计学方法
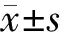
2 结果
2.1 基线特征
如表1所示,较存活组,死亡组患者的年龄较大,体重较轻,合并心房颤动、呼吸衰竭和肺炎的比例更高,且血糖、血肌酐、血尿素氮、白细胞、SOFA评分和RDW值均较高(均为P<0.05),其他基线资料两组间比较差异均无统计学意义(均为P>0.05)。

表1 AHF患者院内存活组与死亡组的基线资料比较
2.2 Lowess曲线
Lowess曲线分析显示,AHF患者的院内死亡率与RDW之间存在近似线性的关系。随着RDW水平的升高,ICU中AHF患者的院内全因死亡率逐渐升高(P<0.05),见图1。
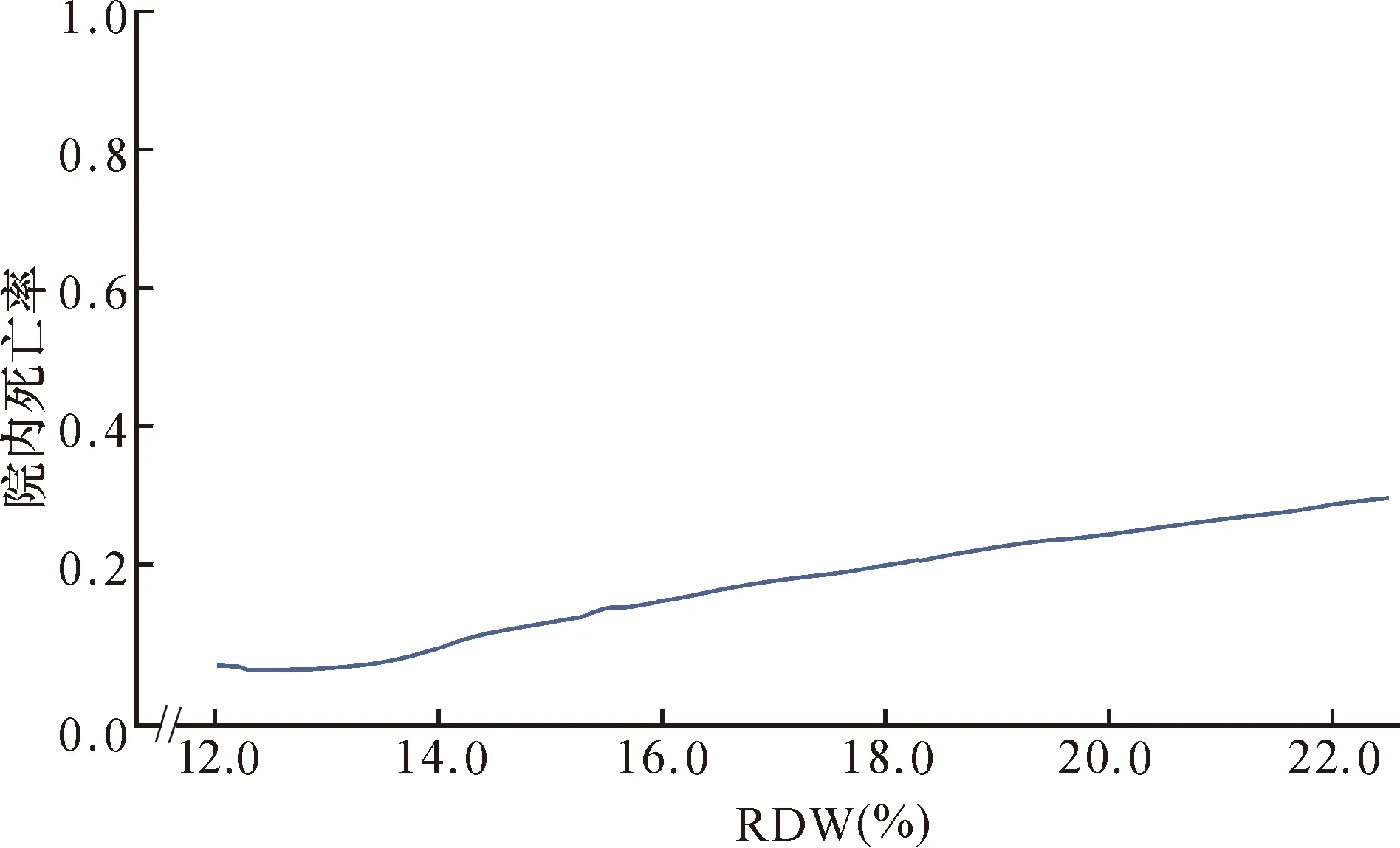
图1 AHF患者的RDW与院内全因死亡率的关系
2.3 Logistic回归分析
单因素logistic回归分析发现, RDW是AHF患者院内全因死亡率的预测指标(OR=1.26,95%CI:1.16~1.37,P<0.001)。调整年龄、性别和种族后(模型Ⅰ),RDW还是AHF患者院内全因死亡率的独立危险因素(OR=1.26,95%CI:1.15~1.37,P<0.001)。 再调整年龄、性别、种族、体重、心房颤动、呼吸衰竭、肺炎、血糖、血尿素氮、血肌酐、白细胞计数和SOFA评分后(模型Ⅱ),RDW仍是AHF患者院内全因死亡率的独立预测因素(OR=1.24,95%CI:1.13~1.37,P<0.001),见表2。

表2 RDW预测AHF院内全因死亡率的logistic回归分析
2.4 ROC曲线分析
以院内是否死亡,使用指示变量RDW生成的ROC曲线可预测院内的全因死亡率,如图2所示,AUC为0.653,95%CI:0.604~0.702,最佳临界值为14.65%(敏感度为76.0%,特异度为51.3%)。此外,SOFA评分预测院内死亡风险的AUC为0.650,而RDW联合SOFA评分预测的AUC为0.698(P=0.005)。

图2 ROC曲线分析RDW对AHF院内全因死亡率的预测价值
2.5 亚组分析
在亚组分析中,我们纳入糖尿病、高血压、心房颤动、心肌梗死、肺炎、呼吸衰竭等。 结果未观察到明显的相互作用(P交互=0.099~0.978)。故RDW与AHF患者院内全因死亡率的关系与其他危险因素无明显相互作用。
3 讨论
在我们的研究结果中表明,RDW的增加与AHF患者的院内全因死亡率密切相关。先前的研究表明,RDW是慢性阻塞性肺病、急性胰腺炎、癌症、急性肾损伤等的不良预后的独立危险因素[3-6]。这是与我们的研究结果相一致的。另外,我们的研究还表明RDW与AHF患者的院内全因死亡率呈近似线性关系,并且RDW水平对于AHF的院内全因死亡率具有一定的预测性能(AUC=0.653)。此外,联合应用RDW,可提高SOFA评分预测重症监护室中的AHF患者发生院内死亡的预测性能(P=0.005)。在调整了年龄、性别、种族和其他混杂因素后,RDW仍然是患者死亡的独立预测因子(OR=1.24,P<0.001)。在随后的亚组分析中,RDW与其他相关危险因素之间无显著相互作用。
在既往研究中,Felker等[10]的研究首次报道,RDW升高是慢性心力衰竭患者较高的发病率和死亡率的强有力的独立预测因子。Huang等[11]的研究在2014年对17项队列研究进行了荟萃分析,结果表明,在18 288例急性或慢性心力衰竭患者中,RDW越高,预后越差。另外一些研究证明,较高的RDW与AHF患者的死亡率密切相关[8,12],这些都与本研究结果相符。
一些研究表明,RDW对AHF患者中长期预后的预测价值高于其他公认的危险因素或生物标志物[13-14]。在本研究中,我们观察到RDW作为独立的危险因素,对于重症监护病房的AHF患者的短期预后具有很高的预测价值。目前的研究已经证明,AHF患者的预后与炎症[15-17]、器官缺氧和营养不良等均密切相关[18],但RDW预测死亡风险的作用机制仍不清楚。可能的作用机制包括(1)当RDW水平超过14%时,毛细血管中红细胞的变性能力降低,进而影响毛细血管微循环中的血液流动,导致微循环中的缺氧[19]。同时,较高的RDW也可能导致无效的红细胞产生增多[20],从而加重缺氧,最终增加院内死亡风险;(2)RDW的增加与炎症指标的增加呈正相关[21-23]。炎症抑制了红细胞的成熟并加速了网状细胞向周围循环的迁移,从而增加了RDW[24];(3)RDW与白蛋白、总胆固醇和总蛋白质等呈显著负相关[25]。
本研究有一些局限性:(1)为单中心回顾性研究,且病例数不多,有选择偏倚;(2)仅评估了患者入院时的RDW水平,并未评估其在住院期间的动态水平变化;(3)未评估血清铁水平或使用促红细胞生成素对RDW水平的影响;(4)原发疾病的信息有限,可能导致多变量分析存在偏差,影响结论的可靠性;(5)未进行机制研究。因此,需要进一步的研究,尤其是多中心注册,大规模的前瞻性研究来证实。
总之,在重症监护室中,RDW是AHF患者住院期间发生全因死亡的独立的预测指标,但仍需要进一步研究证实。
利益冲突:无
