鼻咽癌调强放疗计划质量量化评价方法研究
2021-11-04顾慧宽陈利胡江邓小武周凌宏
顾慧宽,陈利,胡江,邓小武,周凌宏
1.南方医科大学生物医学工程学院,广东广州510515;2.中山大学肿瘤防治中心放疗科/华南肿瘤学国家实验室/肿瘤医学协同创新中心,广东广州510060
前言
放射治疗是肿瘤治疗的三大手段之一[1],是鼻咽癌(Nasopharyngeal Carcinoma, NPC)首选治疗手段。随着放疗技术的发展,精准治疗的概念被提出[2-3],如何提升和控制治疗计划的质量一直是放射物理的研究热点之一。临床上放疗计划质量的评估方法为观察各平面剂量分布情况及使用剂量体积直方图(Dose-Volume Histogram,DVH)进行评价和分析[4-5],判断若干临床要求是否满足或评价项目是否可行,然后给出通过或不通过计划的结论。这种方法一般基于物理师和临床医生的经验,容易被肉眼观察的结果或心理偏差等主观因素影响最终选择;也缺乏有效的定量分析方法量化计划质量差异,无法识别次优计划或质量异常计划。
本研究以临床医生计划评价及选择为最终评价标准,根据RTOG0615 临床试验[6]及临床处方剂量要求,设计针对NPC 调强放疗(Intensity-Modulated Radiation Therapy,IMRT)计划质量的量化评价方法,由医生与物理师协同合作评价项目,确定每个项目的计算节点与权重,建立鼻咽癌计划质量评估模型,把计划质量量化为计划质量指数(Plan Quality Index,PQI)。对153 例既往病例进行回顾性分析,通过调节计划的处方剂量验证计算模型的敏感性,同时用模型计算的结果与临床医生的选择结果相比较,验证该模型在临床应用的有效性。
1 材料与方法
1.1 患者临床资料
回顾性选取2014年8月~2019年12月在中山大学肿瘤防治中心进行放射治疗的153例NPC病例,其中T1 期4 例、T2 期12 例、T3 期87 例、T4 期50 例;男114 例,女39 例。中位年龄45 岁。本文是回顾性分析,实验对象是已经结束治疗的病例,并不涉及到患者的临床治疗,患者相关信息均做了匿名处理以保护其隐私权。
根据国际指南及中心相关规定,由医师勾画原发肿瘤靶区(Nasopharynx Gross Tumor Volume,GTVnx)、转移淋巴结(Lymph Node Gross Tumor Volume, GTVnd),并外扩形成计划靶区(Planning Target Volume,PTV):原发灶计划靶区为PGTVnx,颈部转移淋巴结计划靶区为PTVnd,临床高危预防区域为PTV1,临床低危预防区域为PTV2。对部分危及器官(Organ at Risk,OAR)外扩后形成计划危及体积(Planning Organ-at-Risk Volumes,PRV)结构。
1.2 病例选取要求
所有病例均采用统一的处方剂量:PGTVnx,70 Gy;PTVnd(L/R),66 Gy;PTV1,60 Gy;PTV2,54 Gy/33 F,计划的目标剂量要求见表1,使用Eclipse(v10.0,Varian,USA)计划系统为每例患者设计了9 野IMRT计划,使用6 MV 光子射线和各向异性(Anisotropic Analytical Algorithm, AAA)算法,剂量计算网格为2.5 mm×2.5 mm×2.5 mm。

表1 鼻咽癌IMRT计划设计剂量目标Tab.1 Clinical goal and constraint of intensity-modulated radiotherapy plan for nasopharyngeal carcinoma(NPC)
1.3 计划质量量化评价算法
本研究采用多指征项的计划质量量化评估机制,对靶区和危及器官分别设计计划质量评价函数,并由医生提供函数的权重。共54 个评价指征项目,每个项目量化计算函数由线性函数及多个评价节点连接不同斜率的分段函数组成,图1中是其中两项计划质量计算函数示意图。
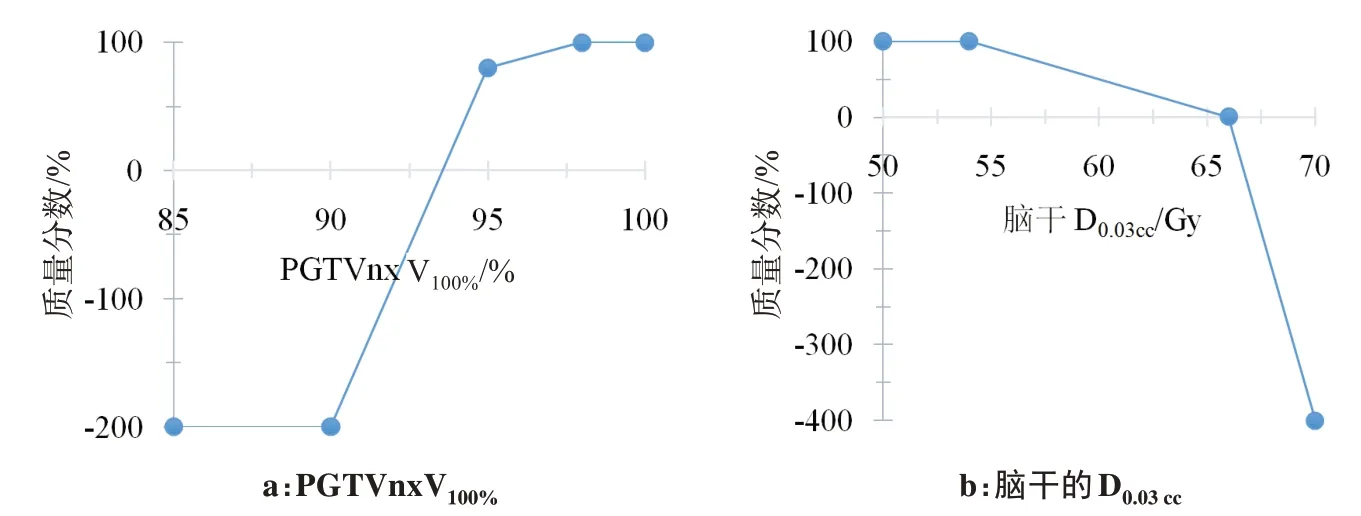
图1 计划质量评价函数示意图Fig.1 Schematic diagrams of calculation formulas for plan quality evaluation
根据放射治疗原则,靶区处方剂量覆盖越高,OAR 剂量越低,则得分越高。部分节点设有负值,例如,PGTVnx 靶区剂量覆盖率和脑干的最大剂量D0.03cc(最小体积0.03 cc对应的绝对剂量)的质量计算如公式(1)和(2)所示:

适形度指数CI、均匀性指数HI根据公式(3)、(4)进行计算[7-8]:
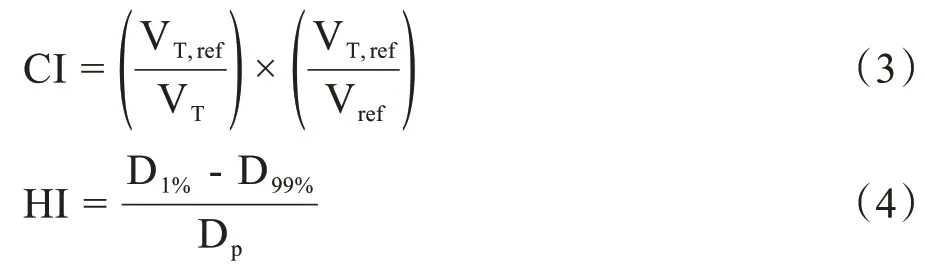
其中,VT,ref为接受剂量≥参考剂量的靶区体积(cm3),VT为靶区体积(cm3),Vref为接受剂量≥参考剂量的体积(cm3)。CI 的范围为0~1,CI=1 时适形性最佳;CI=0 时无适形性。D1%、D99%为受照射剂量最高的1%、99%的PTV 中的最小剂量(cGy),Dp为处方剂量(cGy)。HI理想值为0,随剂量不均匀性增大而增大。
PQI为所有评价项目的质量分数的总和,即:

其中,xi为是第i个计划质量评价项目,wi是该评价项目的权重因子,n是评价项目数量,本研究中PQI总分设置为364 分,即∑wi= 364,总分做归一处理,详细数据见表2。
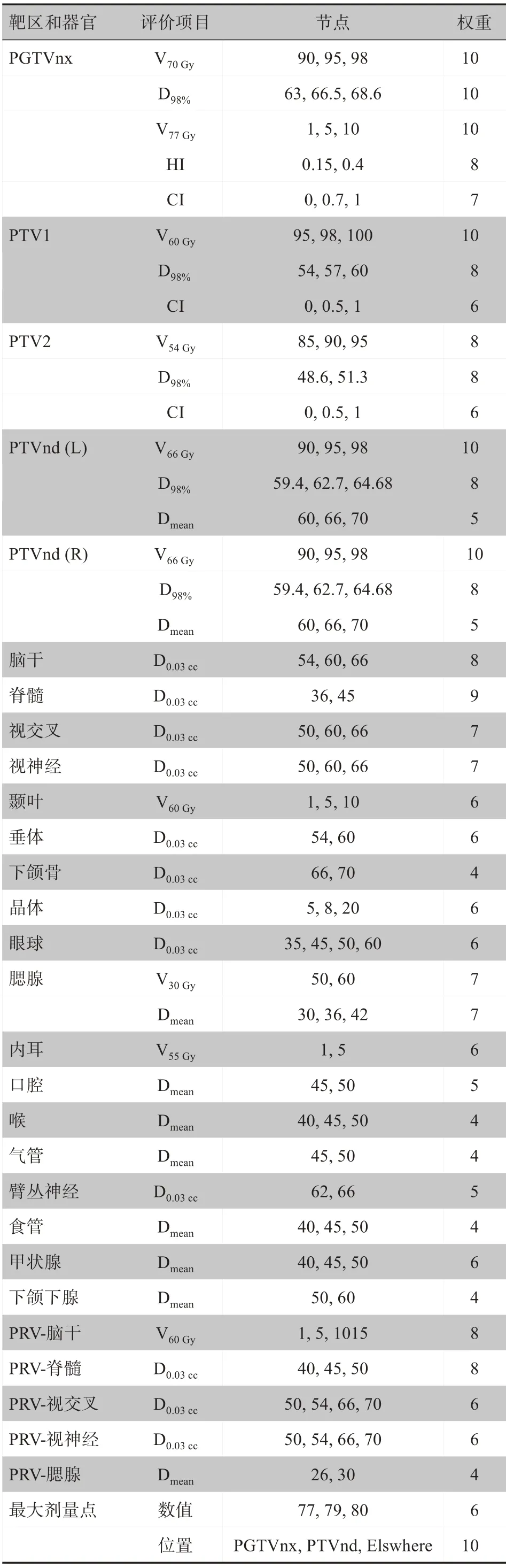
表2 计划质量计算评价内容和权重Tab.2 Evaluation items and weights for plan quality calculation
通过DICOM协议将所有患者的计划(包括CT图像、结构、计划和剂量文件)传至PlanIQ(SNC Corp.,USA)软件[9-11],根据上述设计的评价项目和计算节点设计PQI计算模型,进行计划质量的量化评估计算。
1.4 量化评价方法的验证
设计PQI算法对处方剂量改变的敏感性实验,选取123 例病例,每例包含A、B、C 3 个试验计划,计划A为已经确认并治疗的临床计划;根据临床上剂量控制不确定度在5%内的要求[12],本研究使用3%剂量偏差生成试验计划B(将计划A 的处方剂量归一到97%剂量曲线)和试验计划C(将A 归一到103%剂量曲线),A、B、C 均为临床可接受计划。用上述量化评估模型对3 组计划进行PQI 计算并统计分析,认为每例中计划A 应得分最高,且计划B 和C 的分数应与A有明显差异,验证模型的敏感性。
设计PQI 算法与临床医师决策计划的一致性试验,根据已有的30 例病例,每例包含临床计划Clinical 和未被选择的计划Unselected 两组计划。用上述评价算法对两组计划计算PQI并进行统计分析,得分高者为评价算法选择的计划,将评价算法与医生选择的结果进行一致性的比较,认为每组中Clinical 应得分最高,验证模型的有效性与临床实用性。
1.5 统计学分析
采用SPSS 20.0 软件进行分析,对试验组3 组计划的全部评价项目进行正态性分析及方差齐性检验,因试验组样本大于50,使用Kolmogorov-Smirnov统计量,P>0.05 代表服从正态分布;取Levene 方差齐性检验结果,P>0.05 代表方差齐;对符合正态分布并方差齐的项目进行多组配对资料的方差分析(F-test);若有一项不符合则进行多组配对资料的秩和检验(Friedman test),P<0.05 为差异有统计学意义。对验证组2 组计划进行配对t检验的统计分析,P<0.05 为差异有统计学意义。
2 结果
2.1 计划质量计算结果
图2显示123 例NPC 病例临床计划A 的PGTVnxV70Gy和左腮腺V30Gy,左颞叶V60Gy体积百分数的结果,不同临床计划的各项目之间数据存在明显差异,PGTVnxV70Gy、左腮腺V30Gy、左颞叶V60Gy波动范围分别为91.44%~99.92%、36.95%~100%、0%~23.56%。图3显示临床计划A的PQI直方图,由图可知PQI数值近似服从正态分布,均值79.33,标准差12.404,A、B、C 3组计划各评估项目PQI值计算结果如表3所示。

图2 123例NPC病例临床计划的PGTVnx V70 Gy和左腮腺V30 Gy,左颞叶V60 Gy体积变化曲线Fig.2 Relative volume change curves of the V70 Gy of PGTVnx,the V30 Gy of the left parotid gland and the V60 Gy of the left temporal lobe in clinical plans for 123 NPC cases
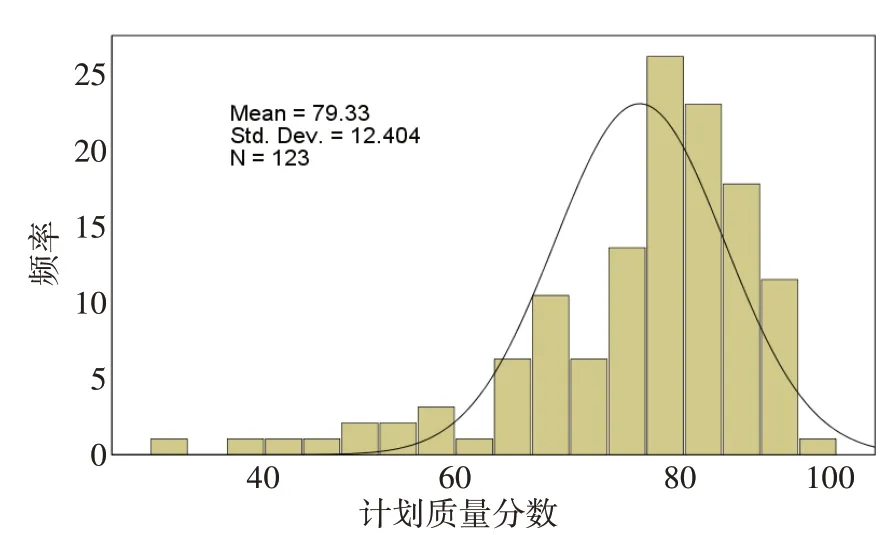
图3 123例NPC病例临床计划PQI直方图Fig.3 Histogram of plan quality index(PQI)of clinical plans for 123 NPC cases
2.2 PQI随处方变化的结果及比较
图4显示了123例病例A、B、C 3组计划PQI的茎叶图,3组计划PQI均值分别为79.33±12.40,63.93±12.78,68.27±9.84,表3显示123例病例3组计划各个项目的评分结果有明显差异及变化趋势,靶区PGTVnx的V70Gy及D98%的覆盖(B>A>C)及PGTVnx 高剂量区V77Gy(A>C>B)等趋势均可表明PQI随处方变化有明显改变,组间差异均有统计学意义(P<0.01)。
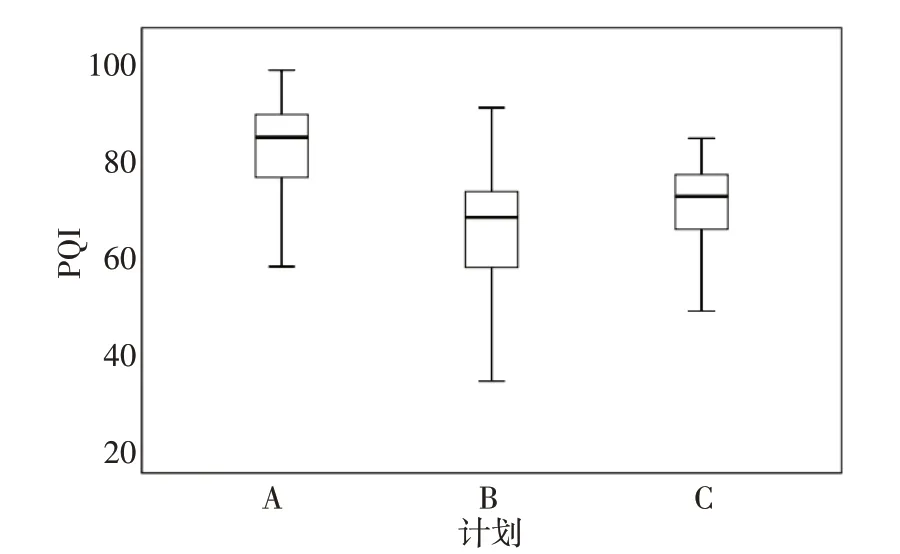
图4 123例NPC病例的3组IMRT计划PQI茎叶图Fig.4 Stem-and-leaf map of PQI of 3 groups of IMRT plans for 123 NPC cases
表3 3组计划靶区和危及器官剂量参数PQI比较(±s)Tab.3 Comparisons of the PQI dosimetric parameters of target areas and organs-at-risk among 3 groups of plans(Mean±SD)
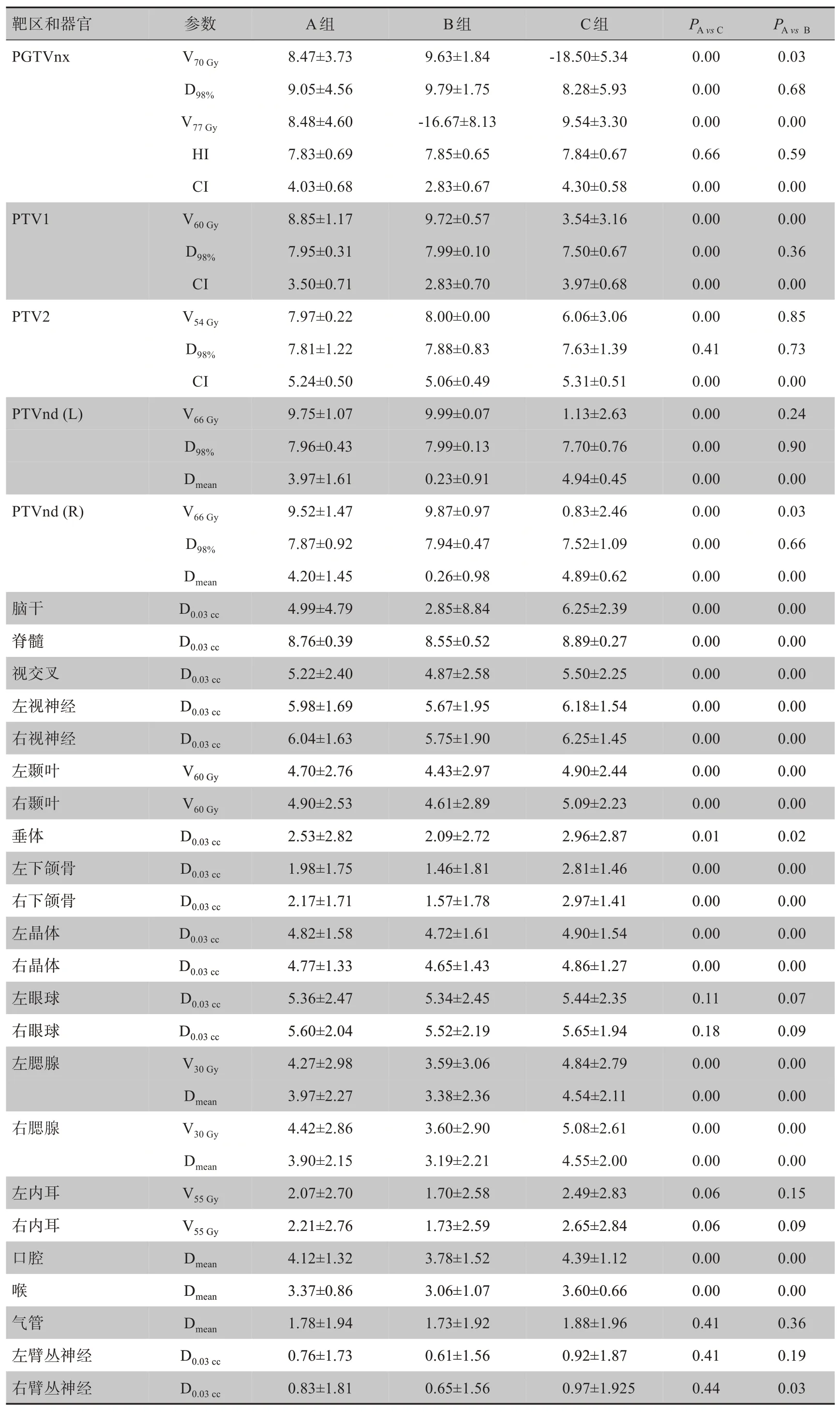
表3 3组计划靶区和危及器官剂量参数PQI比较(±s)Tab.3 Comparisons of the PQI dosimetric parameters of target areas and organs-at-risk among 3 groups of plans(Mean±SD)
靶区和器官PGTVnx参数V70 Gy PA vs C PA vs B PTV1 D98%V77 Gy HI CI V60 Gy CI V54 Gy D98%PTV2 D98%PTVnd(L)CI V66 Gy D98%Dmean PTVnd(R)V66 Gy D98%Dmean脑干D0.03 cc A组8.47±3.73 9.05±4.56 8.48±4.60 7.83±0.69 4.03±0.68 8.85±1.17 7.95±0.31 3.50±0.71 7.97±0.22 7.81±1.22 5.24±0.50 9.75±1.07 7.96±0.43 3.97±1.61 9.52±1.47 7.87±0.92 4.20±1.45 4.99±4.79 B组9.63±1.84 9.79±1.75-16.67±8.13 7.85±0.65 2.83±0.67 9.72±0.57 7.99±0.10 2.83±0.70 8.00±0.00 7.88±0.83 5.06±0.49 9.99±0.07 7.99±0.13 0.23±0.91 9.87±0.97 7.94±0.47 0.26±0.98 2.85±8.84 C组-18.50±5.34 8.28±5.93 9.54±3.30 7.84±0.67 4.30±0.58 3.54±3.16 7.50±0.67 3.97±0.68 6.06±3.06 7.63±1.39 5.31±0.51 1.13±2.63 7.70±0.76 4.94±0.45 0.83±2.46 7.52±1.09 4.89±0.62 6.25±2.39 0.00 0.00 0.00 0.66 0.00 0.00 0.00 0.00 0.00 0.41 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.03 0.68 0.00 0.59 0.00 0.00 0.36 0.00 0.85 0.73 0.00 0.24 0.90 0.00 0.03 0.66 0.00 0.00脊髓视交叉左视神经右视神经左颞叶右颞叶垂体左下颌骨右下颌骨左晶体右晶体左眼球右眼球左腮腺V30 Gy Dmean右腮腺V30 Gy Dmean左内耳V55 Gy 4.27±2.98 3.97±2.27 4.42±2.86 3.90±2.15 2.07±2.70 3.59±3.06 3.38±2.36 3.60±2.90 3.19±2.21 1.70±2.58 4.84±2.79 4.54±2.11 5.08±2.61 4.55±2.00 2.49±2.83 0.00 0.00 0.00 0.00 0.06 0.00 0.00 0.00 0.00 0.15 D0.03 cc D0.03 cc D0.03 cc D0.03 cc V60 Gy V60 Gy D0.03 cc D0.03 cc D0.03 cc D0.03 cc D0.03 cc D0.03 cc D0.03 cc右内耳口腔喉气管左臂丛神经右臂丛神经V55 Gy Dmean Dmean Dmean D0.03 cc D0.03 cc 8.76±0.39 5.22±2.40 5.98±1.69 6.04±1.63 4.70±2.76 4.90±2.53 2.53±2.82 1.98±1.75 2.17±1.71 4.82±1.58 4.77±1.33 5.36±2.47 5.60±2.04 2.21±2.76 4.12±1.32 3.37±0.86 1.78±1.94 0.76±1.73 0.83±1.81 8.55±0.52 4.87±2.58 5.67±1.95 5.75±1.90 4.43±2.97 4.61±2.89 2.09±2.72 1.46±1.81 1.57±1.78 4.72±1.61 4.65±1.43 5.34±2.45 5.52±2.19 1.73±2.59 3.78±1.52 3.06±1.07 1.73±1.92 0.61±1.56 0.65±1.56 8.89±0.27 5.50±2.25 6.18±1.54 6.25±1.45 4.90±2.44 5.09±2.23 2.96±2.87 2.81±1.46 2.97±1.41 4.90±1.54 4.86±1.27 5.44±2.35 5.65±1.94 2.65±2.84 4.39±1.12 3.60±0.66 1.88±1.96 0.92±1.87 0.97±1.925 0.00 0.00 0.00 0.00 0.00 0.00 0.01 0.00 0.00 0.00 0.00 0.11 0.18 0.06 0.00 0.00 0.41 0.41 0.44 0.00 0.00 0.00 0.00 0.00 0.00 0.02 0.00 0.00 0.00 0.00 0.07 0.09 0.09 0.00 0.00 0.36 0.19 0.03

续表3
2.3 PQI与医生选择结果的一致性比较
图5显示30 例NPC 病例的两组IMRT 计划的PQI 柱形图,两组计划PQI 均值分别为80.15±10.96,74.78±9.41,差异具有统计学差异(P<0.01)。其中有25例病例的PQI选择结果与医生选择结果一致,一致性比例为83.3%。
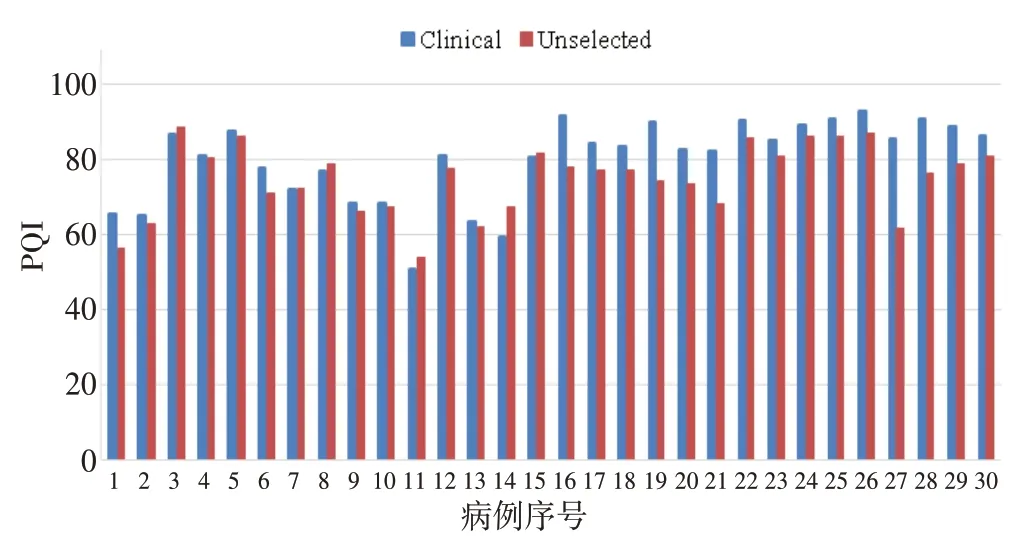
图5 30例NPC病例两组IMRT计划PQI的柱形图Fig.5 Histogram of the PQI of 2 groups of IMRT plans for 30 NPC cases
图6显示30 例病例两组计划之间的PQI 分数差异(Clinical-Unselected)的频率分布直方图,由图可知两组计划分数差异均在20%以内,PQI 差异为2%分布频率最高。在选择结果不一致的5 例计划中,PQI差异在1%以内的病例数为1,在2%以内的病例数为3。考虑临床计划质量本身容许的剂量分布差异,如果取容差2%,则本计划质量计算模型计算的PQI 结果与临床医师选择一致性为93.3%。
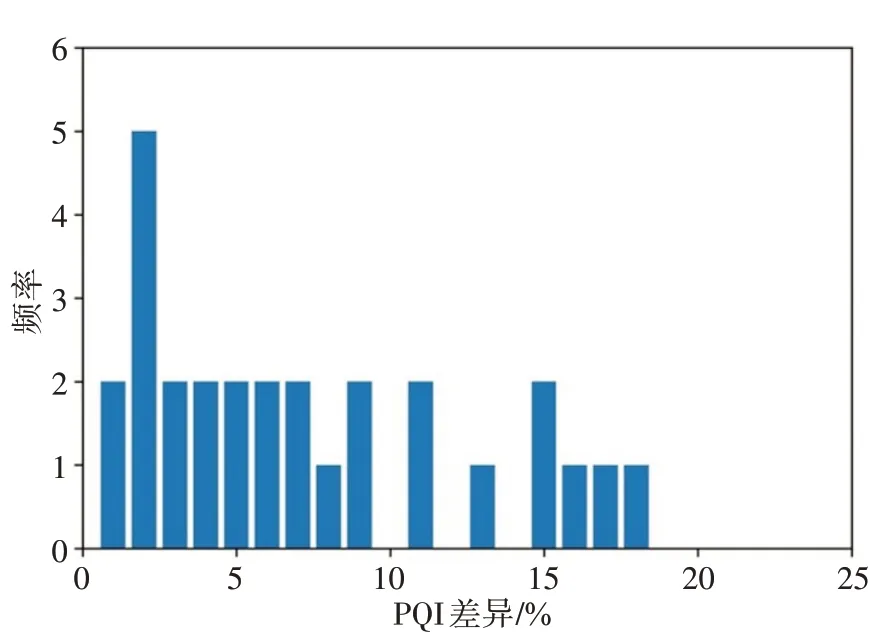
图6 临床计划与未被选中计划差异分布直方图Fig.6 Histogram of the differences between the clinical plans and the unselected plans
3 讨论
在鼻咽癌放疗的临床工作中,放疗计划传统方法主要依照主观经验进行质量评估,目前还没有通用的定量标准[13],传统方法使用若干DVH 评价参数[14-15]进行二维剂量层面的定性分析,评价结果只有接受或不接受两种形式。但计划优化过程中可能产生多个临床可接受计划,定性分析方法无法精准描述不同计划之间的差异,也无法选择和分辨临床医生对个体放疗的需求。本研究设计了综合的计划质量量化评价方法,通过设置NPC 调强放疗计划的质量评价项目,根据临床医生预设的评价项目权重因子,对每个项目设计量化的质量计算方法,可以量化质量的差异。现有研究中评分函数多为单一斜率的线性函数,仅定义评分上限和下限值[16-17]。本研究由不同评价节点连接建立线性组合函数,并对临床优先级较高的评价项目设置负的质量计算方法,如图1b 可以看到具有图形直观性的评价函数及计算方法,在脑干的最大剂量大于70 Gy时,该评价项目扣4倍分数。计算结果表明PQI 可以量化计划优化过程中产生的计划差异的确切数值,本研究设计的敏感性实验证实该模型可以准确量化计划处方剂量变化所带来的计划质量差异如图4所示。
PQI量化评价方法有很多优点。首先,模型可以定量计算剂量分布与预设优化条件之间的差异,如图2所示,即使是临床接受的不同计划,其各个评价项目之间均具有明显差异,提示了计划质量的一致性较差,需要有量化的指标,本研究的计算结果表明123例NPC计划的PQI呈正态分布(图3),与3%处方偏差的计划相比,临床计划的PQI最高;其次,可以通过更换不同组的权重因子和量化计算节点,快速生成具有选择倾向性的评估模型,帮助临床医生在多个评估计划中,选择出更符合自身习惯和要求的计划,如图5和图6所示,模型与医生选择结果一致性比例为93.3%,认为该模型与医生选择结果具有较高一致性;最后,评估模型得到的PQI 数值可以支持不同放疗中心之间的计划数据交流和比较,减少中心内和不同中心之间同类计划的差异,提升现阶段放疗计划的整体质量,也有助于临床计划数据的快速收集和积累,对未来的疗效评价和治疗响应提供数据支撑。
综上所述,本研究所设计的鼻咽癌放疗计划质量的量化评估算法可以计算出量化的计划质量数值PQI,具有较高的剂量处方敏感性和临床医师选择一致性,具有临床实用性。
