胃镜喉罩在多发胃息肉内镜下治疗中的应用价值
2021-11-03吕素平郑改芳刘胜群胡振华
吕素平,郑改芳,刘胜群,胡振华
(河南省人民医院/河南大学人民医院 麻醉与围术期医学科,河南 郑州 450003)
针对胃息肉的处理方式首选内镜下治疗,主要包括活检钳钳夹术、尼龙绳结扎、氩离子凝固术(argon plasma coagulation,APC)、内镜下黏膜切除术(endoscopic mucosal resection,EMR)、内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)等,而医院多采取APC及EMR治疗胃息肉[1]。多发胃息肉治疗一般需要30~60 min甚至更长时间完成,常采用保留自主呼吸不插管全麻。但该方法存在一些安全隐患:患者多为腹式呼吸,腹部活动大,影响持镜者手术操作;部分患者出现膈肌痉挛(可能与患者自身因素以及胃镜检查刺激有关),造成持镜者操作不便,甚至增加术中出血、贲门撕裂及穿孔的风险。如何在保证患者生命安全的前提下有效抑制患者膈肌痉挛、减弱患者腹部活动度进而降低手术并发症的发生率是麻醉医生需要关注的问题。喉罩自出现以来便以其独特的优势而广受好评,其在满足手术需要的前提下不侵入气道,咽喉不适感发生率低,对患者刺激小,术后恢复快。喉罩在急救复苏、重症监护、困难气道等方面均发挥了重要的作用,也正由于它不侵入气道的优势演化出多种类型的喉罩,如插管喉罩、胃镜喉罩等[2-4]。本研究探讨胃镜喉罩用于多发胃息肉内镜下治疗的可行性及优越性。
1 资料与方法
1.1 一般资料选取2020年1—8月河南省人民医院收治的78例胃多发息肉(>20个)患者。按随机数表法分为H组和Z组,每组39例。H组术中置入喉罩通气,Z组术中保留自主呼吸。本研究经医院医学伦理委员会批准[伦理号(2020)伦审第(59)号]。患者及家属签署知情同意书。Z组:男28例,女11例;年龄32~70岁,平均(54.36±8.92)岁;体质量指数(body mass index,BMI)18~23 kg·m-2,平均(20.84±0.87)kg·m-2。H组:男25例,女14例;年龄30~67岁,平均(52.68±10.83)岁;BMI 19~25 kg·m-2,平均(21.31±1.09)kg·m-2。两组性别、年龄、BMI比较,差异无统计学意义(P>0.05)。
1.2 选取标准(1)纳入标准:①全身麻醉下接受多发胃息肉内镜下治疗;②美国麻醉医师协会(American Society of Anesthesiologists,ASA)麻醉风险分级为Ⅰ~Ⅱ级;③BMI 18~25 kg·m-2。(2)排除标准:①全身麻醉禁忌证;②对本研究所用药物过敏;③严重心肺功能不全;④伴有血液系统、免疫系统、神经系统疾病;⑤既往有阿片类药物长期应用史;⑥精神类疾病;⑦困难气道。
1.3 麻醉方法两组患者入胃镜室后建立静脉通路,输注钠钾镁钙葡萄糖注射液500 mL,入室后监测患者平均动脉压(mean artery pressure,MAP)、心率(heart rate,HR)、脉搏血氧饱和度(pulse oxygen saturation,SpO2)。Z组入室后鼻导管吸氧,氧流量5 L·min-1,带口垫,然后静脉推注咪达唑仑2 mg、丙泊酚2 mg·kg-1、地佐辛0.01 mg·kg-1,患者睫毛反射消失后开始胃镜操作。H组入室后进行面罩吸氧,静脉推注咪达唑仑2 mg、丙泊酚2 mg·kg-1、地佐辛0.01 mg·kg-1、罗库溴铵0.5 mg·kg-1行麻醉诱导,2 min后置入4号胃镜喉罩,连接麻醉机,潮气量6~8 mL·kg-1,频率12次·min-1,开始进行胃镜操作。两组术中均采用丙泊酚4~6 mg·kg-1·h-1持续泵注维持麻醉,胃镜退至食管入口处停药。
1.4 观察指标(1)记录患者在麻醉诱导前、置入胃镜前后、手术结束时及清醒后即刻的HR、SpO2、MAP,并在手术结束时抽取动脉血行血气分析,包括pH、动脉血氧分压(partial pressure of arterial oxygen,PaO2)、动脉血二氧化碳分压(partial pressure of arterial blood carbon dioxide,PaCO2)。(2)记录患者的手术时间、麻醉后监测治疗室(postanesthesia care unit,PACU)停留时间以及术中并发症(有出血、贲门撕裂、穿孔中的一项即视为有术中并发症)、术中体动(有肢体活动、咽反射、膈肌痉挛中的一项即视为有术中体动)、术后不良反应(咽痛、恶心、呕吐有一项即视为有不良反应)。(3)如喉罩对位不良或术中移位、脱出导致通气差(明显漏气或5 min内SpO2低于95%)即视为喉罩置入失败;胃镜难以通过胃镜喉罩(操作熟练者两次进镜不成功)或者喉罩移位导致不能进行手术操作即视为胃镜通过失败,改为气管插管全麻。

2 结果
2.1 HR、MAP、SpO2麻醉诱导前、置入胃镜前、置入胃镜后、手术结束时、清醒后即刻,两组HR、MAP比较,差异无统计学意义(P>0.05)。见表1和表2。在置入胃镜后,Z组患者多数有SpO2轻度下降,简单托下颌或按压胸腹部后患者的被动呼吸均可恢复,只有1例由于喉痉挛SpO2下降至68%而拔出胃镜,使用面罩辅助呼吸,待患者稳定后重新进行胃镜操作。H组无患者SpO2明显降低。麻醉诱导前、置入胃镜前、清醒后即刻,两组SpO2比较,差异无统计学意义(P>0.05);置入胃镜后、手术结束时,H组SpO2高于Z组(P<0.05)。见表3。

表1 两组患者各时间点HR比较次·min-1)
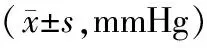
表2 两组患者各时间点MAP比较

表3 两组患者各时间点SpO2比较
2.2 血气分析手术结束时,H组PaO2、pH高于Z组,PaCO2低于Z组(P<0.05)。见表4。

表4 两组手术结束时动脉血气分析结果比较
2.3 手术时间、PACU停留时间H组手术时间短于Z组(P<0.05);两组PACU停留时间比较,差异无统计学意义(P>0.05)。见表5。
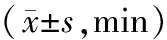
表5 两组手术时间、PACU停留时间比较
2.4 术中体动及并发症、不良反应H组只有1例在手术即将结束时发生了体动,而Z组有3例发生了膈肌痉挛,3例肢体活动,1例咽反射,且有1例发生了中度喉痉挛,发现患者出现肢体活动和明显咽反射时及时追加丙泊酚0.5~1.0 mg·kg-1。H组未出现1例需要处理的术中并发症,Z组有4例出血,1例穿孔,均需要用钛夹或和谐夹夹闭出血点或穿孔部位。H组术中体动和并发症发生率低于Z组(P<0.05);两组术后不良反应发生率比较,差异无统计学意义(P>0.05)。见表6。

表6 两组患者术中体动及并发症、术后不良 反应比较[n(%)]
2.5 喉罩成功率及胃镜通过率本研究中无喉罩置入失败或术中移位脱出的情况发生,喉罩置入成功率为100.00%,通气效果好。1例由于喉罩对位不良,胃镜无法通过,改为气管插管全麻,胃镜通过率为97.44%。
3 讨论
麻醉诱导后患者呼吸幅度及频率减弱,每分钟通气量下降导致SpO2下降,个别严重低氧血症多为咽反射后呛咳引发喉痉挛所致[5]。在本研究中,H组置入胃镜后SpO2高于Z组。喉罩的置入使患者的呼吸可控,保障了气道通畅,不会发生呼吸道梗阻,保证患者有足够的每分钟通气量。本研究所使用的喉罩型号均为4号(适用于50~70 kg的患者),由同个有资质的麻醉医生置入,胃镜操作也由具备操作资质者进行,排除了喉罩型号和技术操作的影响。患者的气道均正常,排除了困难气道对结果的影响。手术结束时,H组PaO2高于对照组,PaCO2低于Z组。相较于Z组,H组并未发生酸中毒。
H组术中体动和并发症发生率低于Z组,手术时间短于Z组,这与既往研究结果[6]一致。这可能是由于置入胃镜喉罩便于控制呼吸,可以应用肌松药物,而肌松药物的应用能抑制患者膈肌痉挛且能控制潮气量大小,调整呼吸幅度,使得患者腹部活动度变小,方便了持镜者手术操作,进而缩短手术时间,降低患者术中并发症的发生率。深镇静和肌松药的应用也使患者术中体动率大幅度下降。
本研究中无喉罩置入失败或术中移位脱出的情况发生,喉罩置入成功率为100.00%。有1例由于对位不良胃镜无法通过。有研究表明,应用胃镜喉罩的胃镜通过率高达93%[7],本研究结果与其基本一致。这进一步说明了胃镜喉罩可以用于胃内微小病变的内镜下治疗。本研究样本量较小,有关胃镜喉罩用于胃多发息肉内镜下治疗的气道管理效果还需大样本临床研究进一步证实。
胃镜喉罩置入成功率高,胃镜通过率高达97%。胃镜喉罩可以改善接受内镜下治疗的多发胃息肉患者的术中通气情况,缩短手术时间,减少手术并发症。
