星蒌承气汤加减治疗脑梗死急性期(痰热腑实证)的效果及对神经功能的影响分析
2021-10-30柴成骅
柴成骅



【摘要】目的:研究星蒌承气汤加减治疗脑梗死急性期(痰热腑实证)的效果及对神经功能的影响。方法:本次研究对象为2019年12月至2020年12月期间在本院就诊的94例脑梗死急性期患者,按照随机数字表法进行分组,对照组47例实施西医综合治疗,观察组47例在其基础上应用星蒌承气汤加减治疗。比较各组的治疗效果。结果:观察组患者治疗后的中医症候积分、bFGF以及NSE水平、NIHSS评分均低于对照组,VEGF、Ang-1、治疗总有效率高于对照组,差异具有统计学意义(P<0.05)。结论:对脑梗死急性期(痰热腑实证)患者实施星蒌承气汤加减治疗的效果显著,可较好地调节血管生长因子水平,有利于改善中医症候和神经功能。
【关键词】脑梗死;急性期;痰热腑实证;星蒌承气汤;神经功能
【中图分类号】R285 【文献标识码】A 【DOI】
脑梗死是脑血管疾病中病残率、病死率均较高的一种[1],且疾病进展速度快,需要及时予以有效的救治以保障患者的生命安全性。急性脑梗死由于局部脑组织缺血缺氧坏死,会进一步损伤患者的神经功能[2],导致语言功能障碍、肢体功能障碍等后遗症出现,因此改善神经功能具有重要意义。痰热腑实证是常见的脑梗证型[3],虽然西医综合治疗能够促进患者临床症状的改善,但是总体效果并不理想,中医认为该病的治疗原则为通腑泄热、息风化痰,故此次研究中对星蒌承气汤加减治疗在该病中的效果进行分析。正文阐述如下:
1 资料和方法
1.1 资料
本次研究时间段为2019年12月至2020年12月,所择取的研究对象为本院的脑梗死急性期患者94例,根据随机数字表法分为对照组、观察组。
纳入标准:(1)符合《脑梗死和脑出血中西医结合诊断标准(试行)》中关于脑梗死急性期诊断标准且中医辨证分型为痰热腑实证者;(2)经头颅CT、MRI检查确诊者;(3)临床资料完整、非过敏体质者。
排除标准:(1)存在腔隙性脑梗死、出血性疾病者;(2)因血液系统疾病、肿瘤、脑外伤等引起的脑梗死者;(3)存在严重慢性疾病、心肝肾功能不全者;(4)病程超过2周者;(5)存在精神异常、认知功能障碍者;(6)对研究中相关药物过敏者。
对照组47例,男性28例,女性19例;年龄为44岁至74岁,年龄平均值(59.74±4.28)岁。发病至就诊时间为7.0h至18.1h,平均时间为(12.60±2.09)h。前循环脑梗死32例,后循环脑梗死15例。
观察组47例,男性30例,女性17例;年龄为45岁至76岁,年龄平均值(59.80±4.34)岁。发病至就诊时间为7.2h至18.8h,平均时间为(12.64±2.15)h。前循环脑梗死33例,后循环脑梗死14例。
组间一般资料具有可比性(P>0.05)。
1.2 方法
对照组:西医综合治疗。注意保持患者呼吸道通畅;予以抗凝、营养支持、抗血小板聚集、脱水剂、脑保护及神经保护药物等治疗。
观察组在进行上述治疗的同时予以星蒌承气汤加减治疗。方中包括3g水蛭,大黄6g,胆南星6g,石菖蒲9g,法半夏9g,郁金9g,地龙9g,陈皮12g,丹参15g,钩藤15g,全瓜蒌、鸡血藤各30g。针对热象明显者,加用山栀、黄芩;针对年老体弱津亏者,加用玄参、麦冬、生地。水煎取汁300mL,一日一剂,在早晚餐后温服。
两组患者的疗程均为2周。其中针对存在吞咽障碍、昏迷不醒情况的患者,予以鼻饲。
1.3 评价指标及判定标准
以中风病痰热腑实证候评价量表为参照评估两组患者的痰热腑实证候,包括6项主症和8项次症,症候按照无、轻度、中度、重度的顺序依次计为0分、1分、2分、3分。总分为各项症状分值之和,即42分,分值越低,痰热腑实程度越轻。
在治疗前、治疗后对两组患者的空腹静脉血5mL实施离心处理,离心速率及时间分别为3500r/min、10min,取上层血清,对血清血管内皮生长因子(VEGF)、碱性成纤维细胞因子(bFGF)含量、血管生成素(Ang-1)、神经元特异性烯醇化酶(NSE)应用酶联免疫吸附法进行测定。同时美国国立卫生研究院卒中量表(NIHSS)评估患者的神经功能损伤程度,42分为总分,以分值低为优势。
临床疗效判定标准:中医症候积分改善率超过80%则为基本恢复;中医症候积分改善率为56-80%则判定为显著进步;中医症候积分下降超过36%则为进步;中医症候积分下降不足11%则判定为无变化;中医症候积分增加,则提示病情恶化。总百分比-无变化百分比-恶化百分比所得結果即为治疗总有效率。
1.4 统计学处理
运用SPSS21.0统计软件,计量资料行t检验,计数资料行卡方检验,差异有统计学意义以P<0.05体现。
2 结果
2.1 中医症候积分
观察组患者治疗前的中医症候积分与对照组分值相近(P>0.05);治疗后,两组患者的中医症候积分均较治疗前下降,且明显是观察组分值低于对照组,P<0.05。见表1所示。
2.2 血管生长相关因子水平
两组患者治疗前的血管生长相关因子水平对比相差不大(P>0.05)两组患者组内比较治疗前、治疗后的血管生长相关因子水平存在较大区别(P<0.05),治疗后,观察组患者的VEGF、Ang-1均比对照组高,bFGF水平较对照组更低,P<0.05。如表2所示。
2.3 神经功能相关指标
治疗前,组间比较神经功能相关指标差异不大(P>0.05);治疗后,两组患者的NSE水平、NIHSS评分低于治疗前,且观察组的两项数据均较对照组更低,P<0.05。如表3所示。
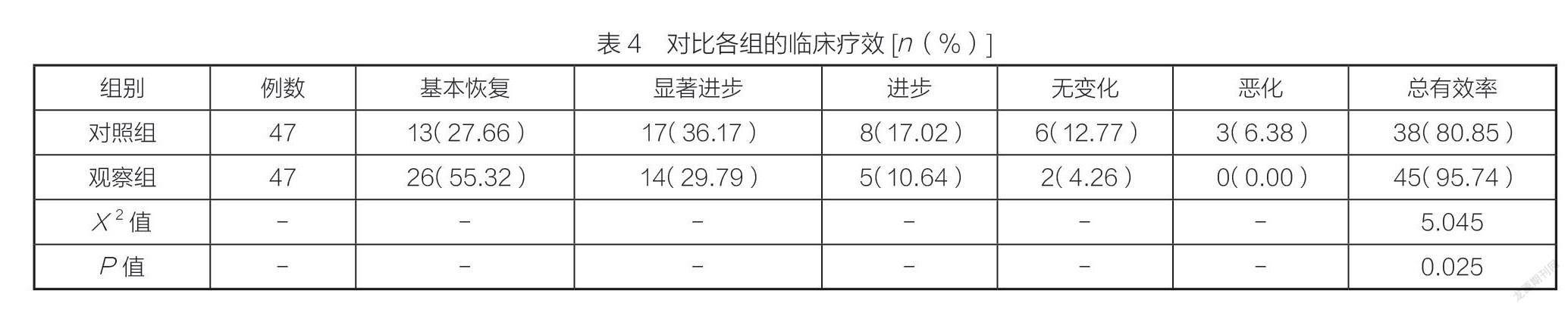
2.4 临床疗效
观察组患者的治疗总有效率与对照组进行比较明显更高(P<0.05)。如表4所示。
3 讨论
痰热腑实证在脑梗死急性期较为常见,中医学认为该病的病机在于风、火、痰、气、瘀,痰热郁结、气血逆乱、腑气不通会导致经脉堵塞[4,5],进而导致局部脑组织缺血缺氧。NSE在神经元细胞中存在,在神经细胞受损破裂时,NSE会释放到细胞外并进入到血液循环[6]。脑梗死6h后,能够检测到血清中的NSE水平显著升高,因此可将NSE水平作为评估脑梗死预后的指标之一。针对脑梗死急性期痰热腑实证患者,需要进行辨证用药,以化痰通腑法为主。
本次研究所采用的星蒌承气汤加减治疗方中,水蛭可清瘀活血;大黄可清热泻火、通腑泄热;胆南星可清热祛痰、息风定惊;石菖蒲可理气活血、散风祛湿;法半夏可燥湿化痰、消痞散结[7];郁金具有活血止痛、行气解郁、清心凉血的功效;地龙、钩藤可清热熄风、通经活络、止痉;陈皮可理气健脾、燥湿化痰;丹参可清热解毒、活血散瘀、养血凉血;全瓜蒌可理气散结、清热祛痰[8];鸡血藤可活血补血、舒筋活络。诸药配伍可起到熄风通络、通腑泄热、清热化痰、理气祛瘀。
此次研究数据显示,经过治疗后,观察组患者的中医症候积分、血管生长相关因子水平均得到了改善,NSE水平、NIHSS评分明显下降,并获得了较高的有效性,充分证明了星蒌承气汤加减治疗的效果确切。分析原因在于,星蒌承气汤具有抗凝、抗血栓、抗溶栓的效果[9],能够改善血液流变学,能够对血小板聚集进行抑制,促进患者脑缺血区微循环及循环灌注的改善[10],同时能够促进新生血管形成重塑以及内皮细胞增殖,因此能够起到保护内皮细胞,有利于大脑耐缺氧能力的增强[11];另外星蒌承气汤加减治疗还可改善脑组织缺氧缺血状态,修复受损的神经元,因此可使NSE水平下降,促进患者神经功能改善[12]。
总而言之,星蒌承气汤加减治疗能够较好地改善脑梗死急性期痰热腑实证患者的临床症状及神经功能,具有较高的临床疗效以及临床应用价值。
参考文献:
[1]王雅惠,耿花蕾,江澜,等.星蒌承气汤对急性脑梗死痰热腑实证患者肾素-血管紧张素-醛固酮系统调控作用初探[J].环球中医药,2020,13(12):2153-2156.
[2]王駿,龚帆,JoanaSchr■der,等.rtPA溶栓24h内使用加味星蒌承气汤治疗急性脑梗死痰热腑实证的临床研究[J].中西医结合心脑血管病杂志,2020,18(17):2769-2773.
[3]何潇.加味星蒌承气汤治疗急性脑梗死痰热腑实证临床研究[J].新中医,2020,52(15):76-78.
[4]陈艳,王温,李滨.星蒌承气汤加味治疗急性脑梗塞(痰热腑实证)静脉溶栓后的临床观察[J].四川中医,2020,38(07):137-139.
[5]尹书会,刘爽,牛焕敏,等.星蒌承气汤治疗缺血性中风病急性期痰热腑实证的临床疗效观察[J].中西医结合心脑血管病杂志,2018,
16(11):1487-1489.
[6]姜彩霞,陈新祥,白春颖,等.加减星蒌承气汤对脑梗死急性期痰热腑实证患者神经功能的影响[J].中国中医急症,2020,29(03):460-462.
[7]姚钰宁,周波,付高爽,等.星蒌承气汤加减治疗急性缺血性脑卒中痰热腑实证效果的系统评价[J].北京中医药,2020,39(01):50-55.
[8]甄耀辉.星蒌承气汤治疗急性期缺血性中风痰热腑实证的临床观察[J].中医临床研究,2017,9(22):101-102.
[9]卢彩艳,冯海.星蒌承气汤对痰热腑实证脑梗死患者神经功能和日常生活活动能力的改善效果分析[J].当代医学,2019,25(05):53-55.
[10]陈沛,江澜,韩笑,等.星蒌承气汤治疗急性缺血性中风病痰热腑实证的临床观察[J].中华中医药杂志,2018,33(10):4764-4767.
[11]尹书会,牛焕敏,沈红军,等.星蒌承气汤对急性缺血性中风病痰热腑实证患者超敏C反应蛋白的影响[J].世界中西医结合杂志,2018,13(09):1263-1266.
[12]康盛华,倪敬年,吴冬月,等.星蒌承气汤治疗急性脑梗病痰热腑实证的临床效果[J].世界中医药,2018,13(07):1649-1652+1657.
