妇产科医护人员的体重自我认识与对肥胖人群及其体重管理态度的关系▲
2021-10-27董佩燕胡绣华
董佩燕 胡绣华
(复旦大学附属中山医院吴淞医院妇产科,上海市 200490,电子邮箱:peiyan_dong@icloud.com)
妊娠前肥胖及妊娠期体重的不合理增长极大地影响妊娠结局及子代健康[1-4]。在我国,孕妇围生期健康管理是基于妇产科医务人员的主动干预[5],因此医护对自身体重的认识偏差可能影响其对患者的体重健康指导。已有研究表明,加强护士对体重管理的认识,可以提高其对患者体重管理的实践水平[6-7]。因此本研究旨在调查妇产科医务人员自身体重与其对孕期妇女体重管理态度的关系,为提高围生期妇女体重管理水平提供参考依据。
1 对象与方法
1.1 研究对象 采用整群随机抽样的方法,抽取上海市4所甲等综合医院妇产科门诊、病房、产房工作的医生及护士。纳入标准:愿意参与本研究,并签署知情同意书。排除标准:怀孕和哺乳期的医生护士。最终纳入妇产科医护人员共357人,其中护士180人,且均为女性。本研究经医院医学伦理委员会批准。
1.2 研究方法
1.2.1 收集一般人口学资料:鉴于研究内容涉及隐私问题,故采用面对面当面解释研究目的并进行现场问卷调查,内容包括年龄、性别、职称、工作年限、受教育水平。
1.2.2 医护人员的体重评估及自我认识调查:(1)根据现场测量的身高和体重计算体质量指数(body mass index,BMI),然后按照《中国成人超重和肥胖症预防与控制指南》[8]中的相关标准,评估纳入医护人员的超重(24.0 kg/m2≤BMI<28.0 kg/m2)、肥胖(BMI≥28.0 kg/m2)情况。(2)被调查对象对自我体重的认识,包括4个选项,即“瘦”“正常”“超重”“肥胖”。
1.2.3 医护人员对肥胖人群态度的调查:对肥胖者态度(Attitudes Towards Obese Persons,ATOP)量表由Alison等以残疾人态度量表为模型建立,量表中文版由我国学者花文哲等[9]译成。该量表为包括20个题项的量表,采用6级评分形式,评估医护人员对肥胖人群的态度,ATOP量表总分越高表明对肥胖者的态度越正性。
1.2.4 医护人员的体重管理态度调查:体重管理态度(Attitudes Towards Weight Management,ATWM)量表是英国全科医生为了解英国苏格兰地区全科医生从事体重管理的现况于1988年编制,量表中文版由我国学者花文哲等[10]译成。ATWM量表为包含16个题项的量表,采用6级评分形式,分为自我效能、职业角色认同(professional role identity,PRI)、团队合作意识(awareness of teamwork,AT)3个因子。量表评分越高,表明医护人员对患者体重管理态度越正向。
1.3 数据录入和统计学分析 采用Excel建立数据库并核对。应用SPSS 22.0软件进行数据处理和统计分析。计量资料以(x±s)表示,方差齐时组间比较采用t检验,方差不齐时比较采用秩和检验;一致性检验采用Kappa检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 妇产科医护人员的BMI和对体重自我认识的情况 护士超重率、肥胖率分别为4.45%、1.11%,而医生超重率、肥胖率分别为5.09%、2.26%,但妇产科医生和护士的BMI差异无统计学意义(P>0.05),见表1。医生与护士在自我感知体重方面差异无统计学意义(P>0.05),见表1。妇产科医护人员对自我体重感知与实际体重存在一致性(Kappa值=0.690,P<0.001)。见表2。
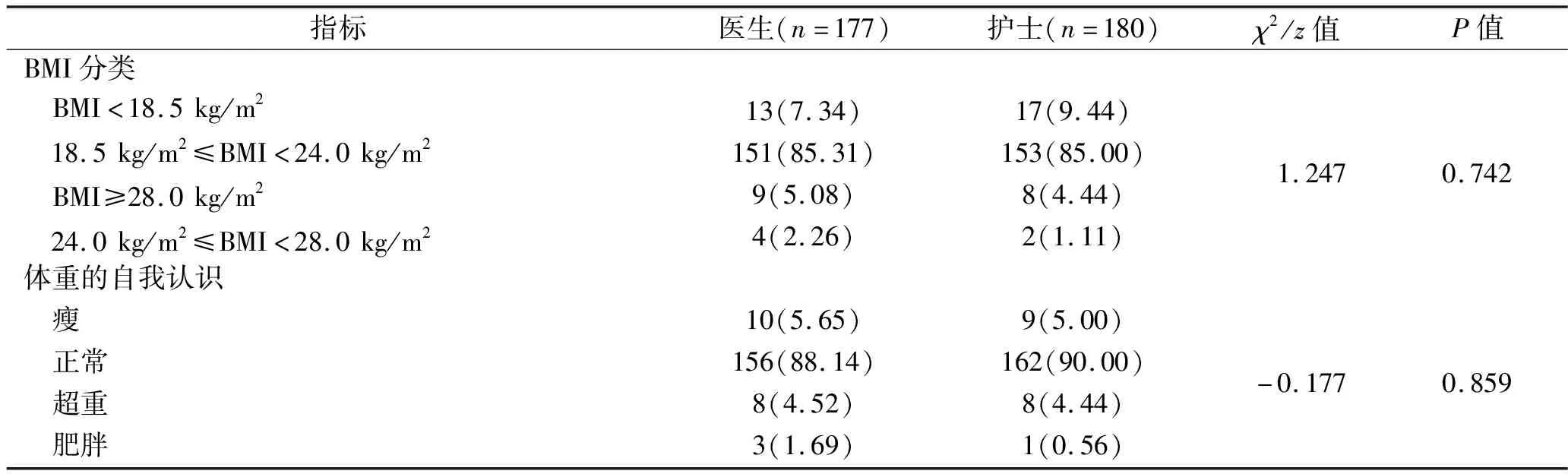
表1 妇产科医护人员的BMI和对体重自我认识的情况[n(%)]

表2 妇产科医护人员BMI与自我感知体重交互表(n)
2.2 不同BMI或自我感知体重的医护人员对肥胖态度与体重管理态度 BMI≥24.0 kg/m2的妇产科医护人员的ATWM量表PRI因子评分高于BMI<24.0 kg/m2者(P<0.05),两者ATOP量表评分和ATWM量表其他因子评分差异均无统计学意义(均P>0.05)。自我感知“超重/肥胖”的妇产科医护人员ATWM量表PRI因子评分高于自我感知“瘦/正常”者(P<0.05),两者ATOP量表评分和ATWM量表其他因子评分差异均无统计学意义(均P>0.05)。见表3。
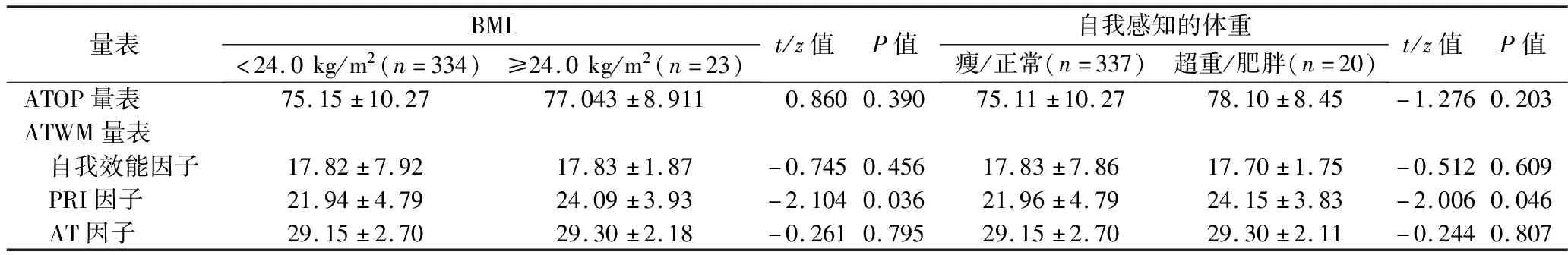
表3 不同BMI、自我感知体重的医护人员的ATOP量表和ATWM量表评分的比较(x±s,分)
3 讨 论
本研究结果表明,总体上妇产科医护人员对自身体重的评估与其实际BMI一致,即能够清楚认识到自身体重是否超重或肥胖。医护人员对肥胖人群持正性态度,可以促使其在干预围生期妇女体重时有更大的认识和理解力[11-12]。在本研究中,BMI≥24.0 kg/m2和BMI<24.0 kg/m2妇产科医护人员之间,以及不同自我感知体重的妇产科医护人员之间,ATOP量表评分差异均无统计学意义(均P>0.05),表明妇产科医护人员对肥胖人群的态度与其个体体重可能没有明显关联。
ATWM量表中的自我效能因子是指对管理自身体重信心与能力的感知能力,是环境和信心共同作用的结果。一项针对法国全科医生的研究表明,医生的BMI与自我效能呈负相关[13];而另一项调查提示,儿科医生的自我效能与自我感知体重呈混合关系[14]。本研究中,BMI≥24.0 kg/m2和BMI<24.0 kg/m2的妇产科医护人员之间,以及不同自我感知体重的妇产科医护人员之间,自我效能因子评分差异均无统计学意义(均P>0.05),与上述研究结果不同,这可能与本研究调查对象与以往研究不同有关,本研究的调查对象为妇产科医生和女性护士,而性别和职业可能是其他中介变量作用在自我效能上。
PRI是指医护在管理患者体重时的职业角色感知。与预期结果不同,本研究中,非超重和自我感觉体重“瘦/正常”的医护人员的PRI评分并没有更高,相反BMI≥24.0 kg/m2、自我感知“超重/肥胖”的妇产科医护人员的PRI因子评分更高(P<0.05)。这可能是因为超重或意识到自身体重超重的医护人员能够消除对肥胖的偏见[15],因此能从职业角度采取正性态度对待超重人群。
此外,AT因子表示团队合作意识,本研究中不同BMI或自我感知体重的妇产科医护人员之间的AT因子评分差异并无统计学意义(P>0.05)。可能原因是在医护团队合作的过程中,个体忽略了自身对体重管理态度的差异,暂时削弱了医护人员个体体重对患者体重管理态度的改变[16]。
妇产科医护人员自身体重可在一定程度上影响其对肥胖人群的态度以及对其所接触的围生期妇女体重管理的态度,其中超重的妇产科医护人员对肥胖人群的体重管理采取更积极的态度。妇产科医护人员作为一个专业健康管理团队,其对围生期妇女的体重管理最终落实到实践行为,其中会受多种因素的影响,但医护人员对自身体重的态度确为其中因素之一。因此,将来的围生期妇女体重管理项目可以从医护人员自身体重管理意识出发,以纠正干预者自身的体重健康意识延伸为对患者的健康行为管理。
