不同腹腔镜手术方案治疗右半结肠癌患者的疗效
2021-10-21吴中仁
吴中仁
天津市滨海新区大港医院 (天津 300270)
目前,临床治疗右半结肠癌(right-sided colon cancer, RSCC)患者多以手术方案为主,其中开腹手术是以往较为常用的术式,虽能在直视下切除病灶,但对机体的损伤较大,导致患者术后康复进程较慢。腹腔镜手术是一种微创手术,术后康复进程较快,治疗RSCC 患者的疗效显著。但由于结肠与邻近器官组织的解剖结构复杂,术中存在误伤其他腹腔器官的风险,甚至可能会引发并发症,影响患者的康复进程[1]。因此,如何减轻手术对机体造成的损伤是目前临床研究的热点。相关研究指出,优化腹腔镜入路操作利于减少术中损伤的发生[2]。腹腔镜入路方式的选择具有多样性,其中尾内侧入路单向环路式腹腔镜手术、腹腔镜中间入路均为临床治疗RSCC 患者的常用手术方案,但目前针对两种手术方案的选择尚无明确标准。鉴于此,本研究比较不同腹腔镜手术方案治疗RSCC 患者的疗效,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年1月至2020年12月我院收治的80例RSCC 患者的临床资料,将采用腹腔镜中间入路手术的40例纳入对照组,将采用尾内侧入路单向环路式腹腔镜手术的40例纳入试验组。对照组男18例,女22例;年龄48~63岁,平均(55.58±4.18)岁;肿瘤直径2.8~5.8 cm,平均(4.32±1.01)cm。试验组男16例,女24例;年龄49~62岁,平均(55.69±4.26)岁;肿瘤直径2.5~5.9 cm,平均(4.28±1.05)cm。两组性别、年龄、肿瘤直径等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
纳入标准:符合结肠癌的诊断标准[3],且肿瘤位于右半结肠;行腹腔镜手术治疗;临床资料完整。排除标准:腹腔组织广泛粘连;严重肝、肾功能障碍;肿瘤发生远处转移;既往有腹部手术史,无法进行腹腔镜手术。
1.2 方法
两组均采用气管插管全身麻醉,分别于脐下2 cm、左肋缘下3 cm 锁骨中线处做操作孔,建立CO2气腹,置入腹腔镜,探查腹腔情况。
对照组采用腹腔镜中间入路手术:患者取“大”字仰卧位,头高足低,身体稍左倾,将大网膜向上推,牵拉横结肠,向左下方和盆腔处推移小肠,提起回盲部交界处系膜,将肠系膜上血管暴露在外,离断右结肠、回结肠血管并结扎,离断结肠右支根部血管并结扎,清扫淋巴结,离断右侧胃、肝结肠韧带;更换体位为头低足高位,向左上推横结肠、小肠、网膜,切开右侧腹膜,顺沿Toldt间隙游离末端回肠、回盲部、升结肠,完全游离右半结肠后,移除标本,侧壁吻合回肠端横结肠,重建消化道,留置导管,关闭腹腔。
试验组采用尾内侧入路单向环路式腹腔镜手术:患者取头高足低位,上推大网膜、横结肠膜,将末端回肠系膜提起,明确回结肠、肠系膜血管走行,并沿血管走行切开并表面游离Toldt's 筋膜,采用由外向内、以点到线、以线到面的层面式方式清扫淋巴结,结扎血管;分离升结肠、疏松结缔组织,在根部将右结肠动、静脉结扎、离断,并将横结肠系膜分离,清扫动脉根部、Henle 干淋巴结;将胃结肠韧带切开,清扫胃网膜右侧动、静脉、幽门下淋巴结,游离回盲部、右侧腹膜,与内侧切开的分离层回合;将病灶标本从腹部切口拖出,后吻合回肠横结肠,留置导管,关闭腹腔。
1.3 评价指标
比较两组手术相关指标及术后并发症发生情况。(1)手术相关指标,包括手术时间、术后肛门排气时间、住院时间及术中出血量。(2)术后并发症发生情况,包括吻合出血、尿路感染、切口感染等发生情况。
1.4 统计学处理
采用SPSS 22.0统计软件进行数据处理,计量资料以x-±s表示,采用t检验,计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
试验组手术时间、术后肛门排气时间及住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05),见表1。
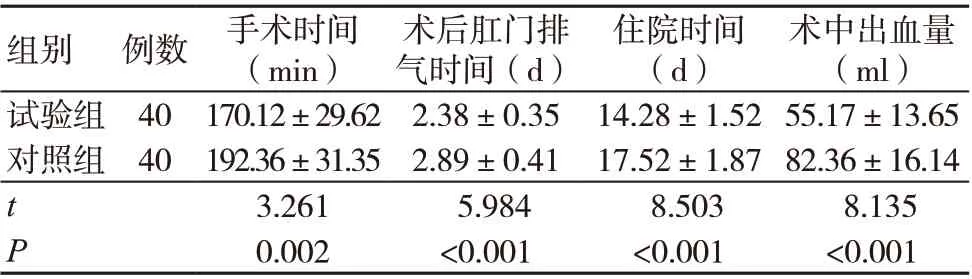
表1 两组手术相关指标比较(x-±s)
2.2 两组术后并发症发生情况比较
试验组术后并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组术后并发症发生情况比较[例(%)]
3 讨论
临床针对RSCC 的治疗原则是完全切除右半结肠系膜及对应大网膜,同时高位结扎血管,清扫淋巴结,以降低疾病的复发率[4]。但右半结肠血管变异较多,在手术过程中需大量分离、结扎血管,加之其解剖结构复杂,导致腹腔镜手术操作难度高,若操作不当,可能引发相关并发症,加重病情。因此,在确保手术顺利完成的前提下,积极预防并发症的发生对促进患者术后康复尤为重要。
腹腔镜中间入路手术先分离、结扎血管,后由内向外切除病灶[5]。而尾内侧入路单向环路式手术遵循由外向内、由上而下的原则,逆时针单向闭合环路游离、清扫淋巴结。本研究结果显示,试验组手术时间、术后肛门排气时间及住院时间均短于对照组,术中出血量少于对照组(P<0.05),表明采用尾内侧入路单向环路式腹腔镜手术治疗RSCC 患者可缩短手术时间,减少术中出血量,促进患者术后恢复。分析其原因为,经尾内侧入路单向环路式腹腔镜手术通过层面式游离淋巴结、血管,环路切除病灶,操作更简单,利于缩短手术时间;右半结肠系膜在发生癌变后,血管变异较多,而回结肠血管相对恒定,经尾内侧入路单向环路式腹腔镜手术能够明确分辨回结肠血管走形,利于追踪、确认系膜静脉,减少术中出血量;同时,术者根据生理解剖结构进行手术操作,无需频繁更换操作体位,可避免术中反复翻动肠系膜、肠管所引起的上下解剖层次不同导致无法满足全系膜切除的需求,利于保证结肠系膜的完整性,促进患者术后恢复[6]。本研究结果还显示,试验组术后并发症总发生率低于对照组,差异有统计学意义(P<0.05),表明采用尾内侧入路单向环路式腹腔镜手术治疗RSCC 患者利于减少术后并发症的发生。分析其原因为,腹腔镜手术存在可能损伤腹腔其他器官的风险,中间入路极易误伤血管,引起术中大出血,故并发症发生率较高;而尾内侧入路可清晰显示病灶周围解剖结构,从而减少术中不必要的医源性损伤和术后并发症的发生。
综上所述,与腹腔镜中间入路手术比较,采用尾内侧入路单向环路式腹腔镜手术治疗RSCC 患者的疗效显著,可缩短手术时间,减少术中出血量及术后并发症的发生,促进患者术后恢复。
