颅脑外伤合并多发伤病人重度营养不良危险因素分析
2021-10-21纪欢欢陆翠玲
纪欢欢,侯 涛,陆翠玲,汤 可
中国人民解放军总医院第八医学中心,北京 100091
随着经济的快速发展,颅脑外伤合并多发伤的发生率呈上升趋势,且病人伤情重而复杂,进展快,病死率和致残率高,给社会和家庭都造成了巨大的经济负担[1⁃2]。颅脑外伤合并多发伤后病人往往病情危重无法自主进食,同时严重外伤使病人处于消耗状态,即使通过鼻饲进行胃肠营养支持治疗,仍有病人发生重度营养不良,影响病人远期预后[3]。本研究通过总结我院2016 年1 月—2019 年12 月收治的颅脑外伤合并多发伤病人伤后1 个月时发生重度营养不良的危险因素,并探讨相应护理对策。
1 对象与方法
1.1 对象 选取2016 年1 月—2019 年12 月急诊收入我科的颅脑外伤合并多发伤病人255 例,排除因严重腹部外伤等禁忌证而无法经胃肠道给予肠内营养者。其中男145 例,女110 例;年龄20~43 岁,平均27.62岁;住院期间均出现了持续意识障碍,入院时评估格拉斯哥昏迷评分(GCS)≤8 分;致伤原因:交通事故伤99例,高处坠落伤67 例,重物砸伤43 例,斗殴伤46 例;受伤至来院急诊时间为30 min 至3 h;颅脑损伤包括脑挫裂伤255 例,原发性脑干损伤28 例,硬膜外血肿175例,硬膜下血肿199 例,蛛网膜下隙出血141 例,脑内血肿211 例,脑室内出血49 例,颅骨凹陷性骨折201 例,颅骨线性骨折175 例,颅底骨折89 例;合并多发伤包括脊柱骨折71 例,脊髓硬膜外血肿29 例,上颌骨折62例,下颌骨折87 例,颌面软组织严重伤115 例,眼球损伤62 例,锁骨骨折59 例,肋骨骨折127 例,肺挫伤134例,血气胸111 例,上肢骨折122 例,下肢骨折89 例,上肢软组织损伤222 例,下肢软组织损伤249 例。入院时首先采用简明创伤评分量表(AIS)2005 版编码手册[4]进行损伤器官编码和严重程度分级,然后再根据分级结果计算损伤严重度评分(ISS),对颅脑损伤昏迷程度 进 行GCS 评 分[5]。
1.2 方法
1.2.1 治疗方法 病人入院后根据检查结果快速、准确、有效地判断伤情,严密监测呼吸、血压、心率、意识、瞳孔情况;保证呼吸通道通畅,持续给予病人4~6 L/min高流量吸氧。如果病人发生呼吸抑制甚至窒息时,马上进行气管插管或呼吸机辅助呼吸;合并严重胸部损伤、气胸、血气胸时,尽早封闭开放性气胸,行胸腔闭式引流;开通静脉通道,及时输血、补液及给药,维持水电解质和酸碱平衡,出现休克时积极纠正;开放性损伤及时对伤口止血,预防性使用抗生素;未出现休克时按照颅脑、胸部、四肢的优先顺序进行救治,发生脑疝时及时行开颅血肿清除去骨瓣减压术,合并休克时对胸腔、严重骨折等失血过多的部位先行处理。
1.2.2 胃肠营养方法 伤后24~72 h 评估病人情况,满足以下条件开始胃肠营养:酸碱、电解质失衡和休克情况已纠正,危重病人经抢救治疗至血流动力学平稳;呼吸功能、循环功能、肝肾功能衰竭经过初步处理后趋于稳定;血糖基本控制在正常范围;颅内压<2.67 kPa,肠鸣音活跃,胃液pH 值<3.5,胃液潜血试验阴性。所有病人均采用经鼻胃管途径,营养制剂选择肠内营养乳剂(瑞素、瑞代、能全力等)。营养液温度为39~41 ℃,浓度、温度遵循从低到高的原则,从少量开始,伤后7~10 d 热量按20~25 kcal/(kg·d)(1 kcal=4.18 kJ),氮量按0.10~0.12 g/(kg·d)进行,热氮比约为150∶1,每日分3 次间隔推注或连续输注,速度40~50 mL/h,能量不足部分由胃肠外营养供给,胃肠营养输入速度根据病人适应情况逐渐调快;7~10 d 后停止胃肠外营养,全部采用肠内营养乳剂,热量按25~30 kcal/(kg·d),氮量按0.15~0.20 g/(kg·d)进行,热氮比为120∶1,每日分6~8 次间隔推注或连续输注,速度可达到100 mL/h。
1.2.3 营养状况评估 入院时记录体重、体质指数(BMI)、上臂肌围(肩峰与尺骨鹰嘴中点的手臂围)及白蛋白、淋巴细胞计数等指标,排除住院前存在营养不良病人,伤后1 个月时再次观察上述指标进行营养状况评估,符合下列1 项及以上指标时判定为重度营养不良:①体重下降≥10%;②BMI≤16.0 kg/m2;③上臂肌围下降≥10%;④白蛋白≤25 g/L;⑤淋巴细胞计数≤0.9×109/L。
1.2.4 统计学方法 采用SPSS 16.0 统计学软件进行统计分析,定性资料以例数、构成比(%)表示。筛选影响因素,包括病人性别、入院时评估(AIS⁃ISS 创伤评分、GCS 评分)、治疗手段(全身麻醉手术、机械通气)、感染情况(肺部感染、泌尿系感染、腹泻、糖尿病)、其他(吸烟史、饮酒史)等。通过χ2检验比较分析上述影响因素对病人营养状况的影响;然后再采用非条件Logistic 回归分析进行多因素分析,进一步确定伤后1个月时引起病人发生重度营养不良的独立危险因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 颅脑外伤合并多发伤病人胃肠营养情况 本组255例颅脑外伤合并多发伤病人入院前均无重度营养不良,胃肠营养过程中发生便秘74 例(29.02%),通便治疗后好转;腹泻68例(26.67%),调节胃肠营养输入速度、止泻、调整肠道菌群治疗后好转;无反流误吸、胃潴留、消化道出血等合并症发生。入院1个月时出现重度营养不良90例(35.29%),其中体重下降87 例(34.12%),BMI≤
16.0 kg/m272 例(28.24%),上臂肌围下降≥10% 81 例(31.76%),白蛋白≤25 g/L 55例(21.57%),淋巴细胞计数≤0.9×109/L 89 例(34.90%)。采取调整胃肠营养剂量、静脉营养支持、静脉输注白蛋白等治疗措施后好转。
2.2 颅脑外伤合并多发伤病人重度营养不良危险因素分析(见表1、表2)
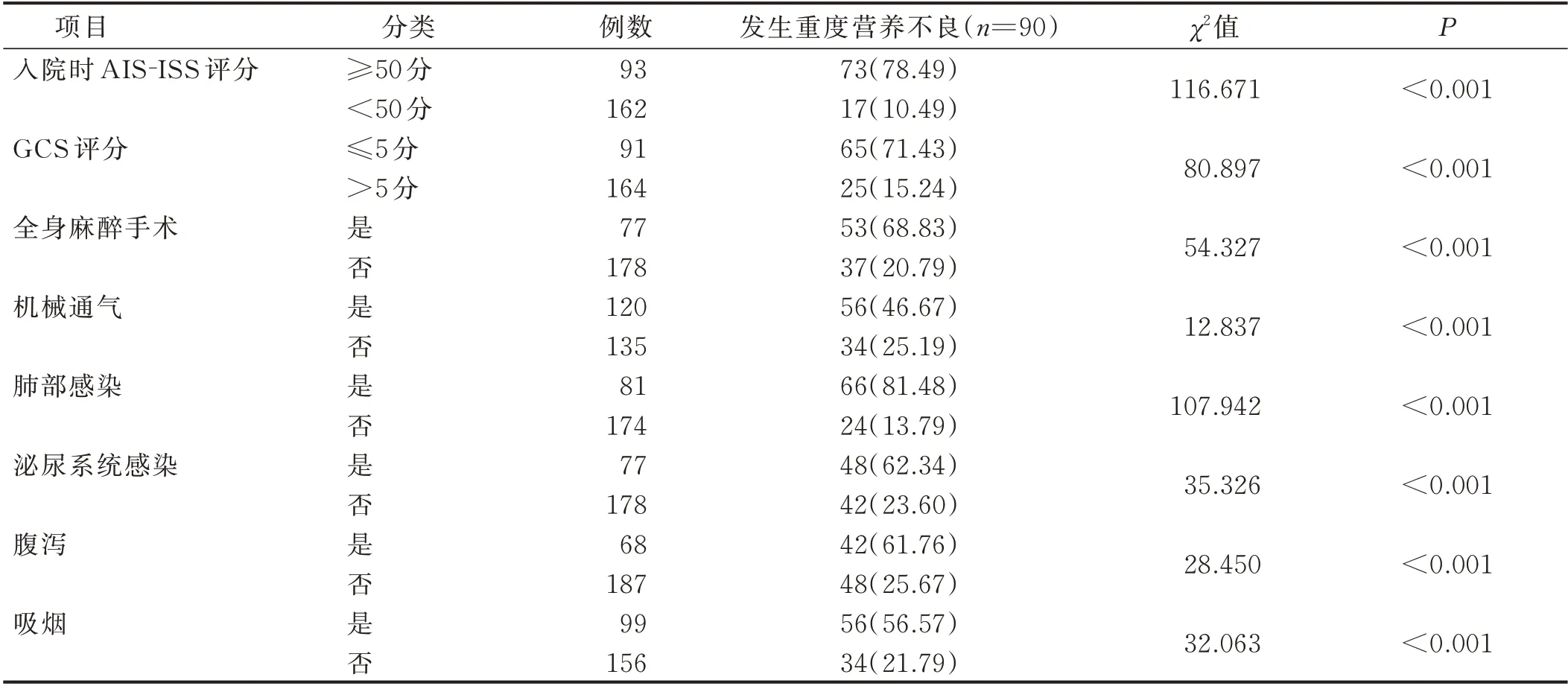
表1 颅脑外伤合并多发伤病人住院1 个月时重度营养不良影响因素的单因素分析 单位:例(%)
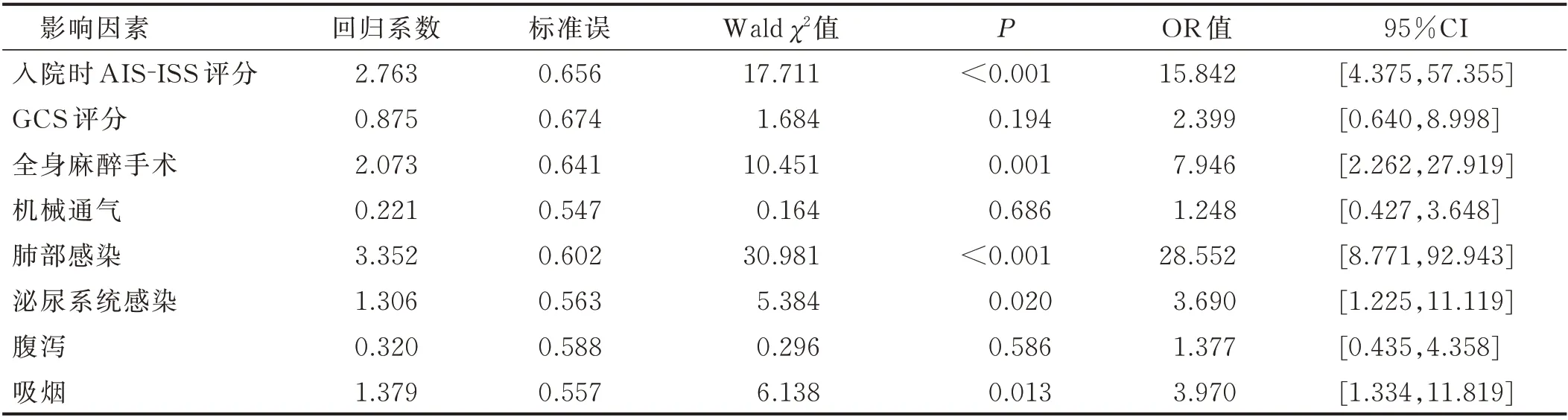
表2 颅脑外伤合并多发伤病人住院1 个月时重度营养不良影响因素的Logistic 回归分析结果
3 讨论
随着社会经济快速发展,车祸、坠落、袭击、运动等原因造成颅脑外伤的发生率逐年上升,往往伤情重而复杂,并且常合并其他部位的多发伤,即同一致伤因素,使两个或两个以上解剖部位或脏器受到严重创伤。由于不同器官伤情之间相互影响,往往导致严重的生理功能紊乱[6],进而影响病人的营养状况。而全面、系统的护理服务对于提高病人救治效果、降低伤残率及死亡率有着十分重要的意义[7⁃8]。对于颅脑外伤合并多发伤病人,当病情危重无法自主进食时应通过经鼻胃导管进行肠内营养,操作便捷,能够有效进行营养支持[9]。操作时首先确保胃管位置正确,翻身和改变体位后明确胃管是否移位,防止反流和误吸[10]。病人卧床时间长,肠蠕动减弱,往往导致便秘和胃潴留,通过缓泻药通便或者灌肠能够治疗便秘;当发生胃潴留时可暂停营养液输注,加用胃动力药,必要时给予负压引流。本组病人无胃潴留发生,考虑胃肠营养过程中采取循序渐进、由慢到快、由少到多的输注方式,能够预防胃潴留的发生。颅脑外伤病人出现消化道出血的原因多数是由于下丘脑或者是脑干损伤引起应激性溃疡所致[11]。因此,有必要对重度颅脑外伤病人采取预防性抑制胃酸分泌和胃黏膜保护治疗。本组病人成功防止消化道出血发生,进而保证胃肠营养的顺利实施。
AIS 手册自1976 年发布以来,已有效用于临床实践[12]。为了有效判断伤情的严重程度,该评分量表把伤情由轻到重依次评为1~6 分;同时,还对每个损伤进行了编码。在此基础上身体3 个最严重损伤区域的最高AIS 分值的平方和即为ISS,AIS⁃ISS 评分可全面反映病人伤情变化。GCS 评分作为评估颅脑外伤病人意识状况的传统方法,是预测颅脑外伤病人预后的重要指标[9],通过对病人的也睁眼反应、语言反应和肢体运动3 部分反应情况判断其意识障碍程度,得分越低则意识障碍越重,预后越差。提示护理工作中对颅脑外伤合并多发伤病人有必要进行AIS⁃ISS 评分,并且对AIS⁃ISS 得分高的病人制定个体化的营养支持方案,对于提高临床救治效果具有重要意义。预防营养不良方面,改善伤情和防治感染至关重要。伤情与营养消耗呈正相关[13],由于重伤病人往往通过应激高代谢反应为机体的神经活动、免疫功能、改善内脏供血及功能恢复、促进蛋白合成等方面提供能量。如为抢救重症病人生命,需要在全身麻醉下进行开颅血肿清除去骨瓣减压术等,除手术本身将给病人带来额外损伤外,同时需要进行全身麻醉。研究显示,形成机体高代谢反应的另一项重要因素是感染,它是通过进一步增加能量消耗而导致营养不良[14]。重症外伤病人中常发生的是肺部感染和泌尿系统感染,护理颅脑外伤合并多发伤病人时需加强肺部感染和导管感染的预见性护理,改善病人预后。全身麻醉手术时使用机械通气也可增加相关肺部感染发生率[15]。有研究显示,糖尿病病人感染率增加可以导致营养不良[16⁃17]。本研究结果显示,糖尿病不是颅脑外伤合并多发伤病人重度营养不良的独立危险因素,考虑是由于本组病人有效控制了血糖,因而成功避免了该因素对重度营养不良发生的影响。本研究结果还显示,吸烟为颅脑外伤合并多发伤病人重度营养不良的独立危险因素,与文献报道[18]一致,提示吸烟增加营养不良发生率,对伤后机体代谢具有重要影响。有文献报道,饮酒对机体营养代谢产生不良影响[19],与本研究结果不一致,考虑与本组合并饮酒史病人所占比例较少有关。胃肠营养过程中最常见的并发症是腹泻[20⁃21],它是通过损害肠道吸收和利用功能从而导致营养不良发生,原因包括肠道内菌群易位引起肠源性感染、消化不良,鼻饲液温度过低刺激肠蠕动加快,营养液被污染而引起感染等。
综上所述,颅脑外伤合并多发伤病人的代谢和病理改变极其复杂,应在积极救治的同时加强肺部感染和导管感染的预见性护理,早期合理提供肠内营养支持,尽可能满足机体蛋白质、维生素、微量元素代谢等需要,可以防止重度营养不良发生,改善预后。
