子痫前期孕产妇并发深静脉血栓危险评估及影响因素分析
2021-10-20闫琼琼王小玲
闫琼琼,王小玲
(1.西安市中心医院妇产科,陕西 西安710004;2.陕西省地质矿产勘查开发局职工医院妇产科,陕西 西安 710014)
深静脉血栓(Deep venous thrombosis,DVT)是临床常见并发症。血管内皮损伤、血流瘀滞、血流高凝状态是DVT形成的3个关键因素。妊娠期机体处于特殊生理状态,机体内雌激素的高水平分泌会诱导凝血因子合成释放,降低机体纤溶活性,致使机体处于高凝状态[1];同时,随着胎儿发育,子宫体积逐渐增大,会影响静脉血回流,导致血流淤滞状态加重[2];加之子痫前期患者全身血小管痉挛,血压异常波动,机体细胞毒性因子释放增加,白蛋白等保护性因子分泌和抗氧化能力下降,合体滋养细胞微绒毛膜抑制血管内皮细胞增殖,凝血因子基因突变等,对血管内皮功能的损伤作用,使得子痫前期成为DVT高危人群[3-4]。DVT形成会导致患肢肿胀、麻木、疼痛,且处理不及时会影响患者行动能力,甚至血栓脱落可能危及患者生命安全。因此,评估子痫前期DVT形成风险,了解影响其形成的危险因素,对于预防干预DVT形成意义重大。本院回顾性验证Caprini血栓风险评估法在预测子痫前期孕妇DVT形成中的价值,同时就影响子痫前期DVT形成的相关危险因素进行分析,结果总结如下。
1 资料与方法
1.1 一般资料 收集2014年1月至2020年6月入住本院的1206例子痫前期孕妇临床资料为研究对象。病例纳入标准:均符合《妊娠期高血压疾病诊治指南(2015)》中有关子痫前期诊断标准[5];无原发性血液系统疾病;临床资料完整。排除标准:原发性高血压;并发浅静脉性血栓;孕期接受过抗凝治疗;合并心肝肾肺等脏器功能性疾病。孕妇年龄22~43岁,平均(32.44±5.19)岁;发病孕周24+1~40+3周,平均(32.43±2.90)周;体重指数(Body Mass Index,BMI)18.08~31.13 kg/m2,平均(2.49±2.56)kg/m2;妊娠次数:1~3次,平均(1.57±0.59)次;病情:轻度559例,重度335例。依据孕妇妊娠期是否发生DVT,将其分为对照组(未发生DVT,1188例)和病例组(发生DVT,18例)。两组一般资料比较无统计学差异(均P>0.05),具有可比性。
1.2 研究方法
1.2.1 资料统计:根据“妊娠期、孕周>20周、子痫前期”等关键词,从医院病案管理系统中获得相关资料,包括年龄、并发子痫前期孕周、体重、身高、BMI、妊娠次数、产次、静脉血栓家族病史、胎儿数、静脉曲张、个人生活习性(喜久坐或卧床:日常闲暇时间几乎坐着或躺着)、肢体肿胀、其他合并症、中央静脉置管等资料。
1.2.2 DVT风险评估:依据院内病案管理系统获取孕妇相关资料,采用Caprini风险,评估量表评估纳入者DVT风险,评分0分或1分记为低风险,2分记为中风险,3分或4分记为高风险,≥5分记为极高风险[6]。
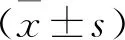
2 结 果
2.1 并发子痫前期患者DVT风险评估 纳入患者Caprini风险评估结果中低危3例,占比0.25%;中危244例,占比20.23%;高危722例,占比59.87%;极高危238例,占比19.73%。其中对照组低危3例(0.25%),中危243例(20.45%),高危718例(60.44%),极高危224例(18.86%);病例组低危0例(0.00%),中危1例(5.56%),高危4例(22.22%),极高危13例(72.22%)。两组DVT风险评估分级结果间比较差异具有统计学意义(χ2=32.014,P<0.01)。ROC曲线分析显示,Caprini风险评估法预测并发子痫前期患者DVT发生的曲线下面积为0.815(95%CI:0.703~0.928),最佳截断值为4.5,即Caprini风险评估法评分≥5分时,预测并发子痫前期患者DVT发生的灵敏度为72.2%,特异度为81.2%。
2.2 并发子痫前期患者DVT发生的单因素分析 见表1。单因素对比分析显示,病例组患者中年龄≥35岁,BMI≥24 kg/m2、合并静脉曲张和日常喜久坐或卧床者占比显著高于对照组(均P<0.05);两组患者在孕周、妊娠次数、产次、静脉血栓家族病史、胎儿数和肢体肿胀情况间比较,差异无统计学意义(均P>0.05)。

表1 并发子痫前患者DVT发生单因素分析

续 表
2.3 影响并发子痫前期患者DVT发生的二元Logisitic回归分析 见表2。以患者是否有DVT发生为因变量Y(对照组Y=0,病例组Y=1),以单因素对比结果中统计学结果<0.05的因素和Caprini风险评估法评分结果为自变量X(年龄:<35岁=0,≥35岁=1;BMI:<24 kg/m2=0,≥24 kg/m2=1;无静脉曲张=0,合并静脉曲张=1;个人生活习性:日常喜欢活动=0,日常喜久坐或卧床=1;Caprini风险评估法评分:≤4分=0,≥5分=1),进行二元Logistic回归分析,结果显示,年龄≥35岁、BMI≥24 kg/m2、Caprini风险评分≥5分是影响并发子痫前期患者DVT发生的独立危险因素(均P<0.05)。
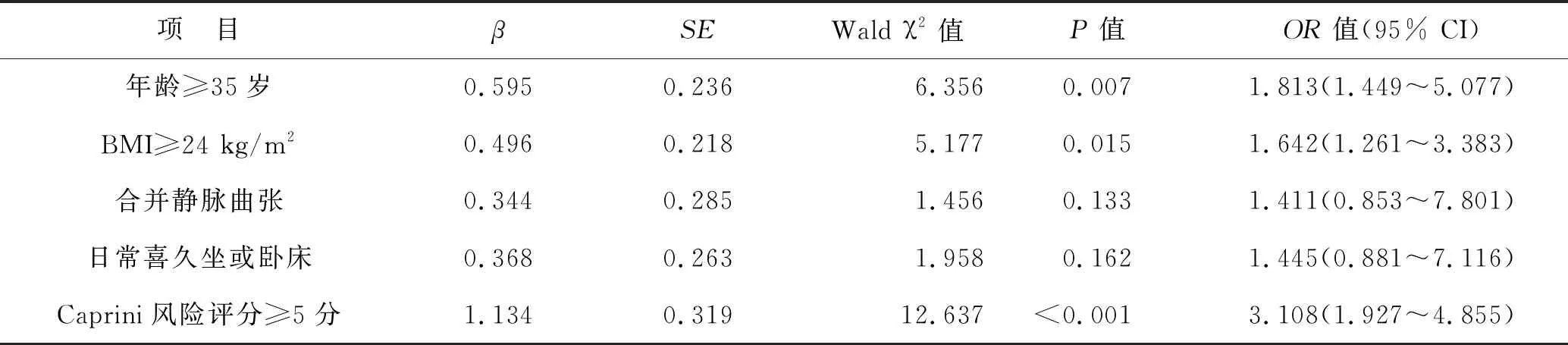
表2 影响并发子痫前期患者DVT发生二元Logisitic回归分析
3 讨 论
子痫前期是孕前血压正常者在妊娠20周后出现以血压升高、蛋白尿、不同程度水肿、凝血功能异常、血小板减少等为主要临床特征的妊娠期并发症,其发生不仅可导致胎儿窘迫、发育迟缓,而且可诱导孕产妇多脏器功能损伤,是导致孕产妇死亡的重要原因[7]。据相关资料显示,我国妊娠女性子痫前期发病率高达5%~7%[8]。DVT指深静脉血管内血细胞凝集成块,多数发生于下肢部位,临床主要表现为血栓部位疼痛、肿胀,是围产期女性中常见并发症之一[9]。并发DVT不仅加重孕肢体不适感,且会增加孕产妇死亡风险,应引起产科医护人员广泛关注[10]。
静脉损伤、血流停滞、血流高凝状态为DVT发生主要危险因素。目前,越来越多研究证实,机体血压持续升高与肢体DVT发生存在明显相关性[11-12];同时有分析显示,子痫前期为影响妊娠晚期孕产妇静脉血栓栓塞发生的独立危险因素[13]。妊娠中后期全身血管痉挛、血流灌注量减少、血压异常升高等病理变化均会对血管内皮造成不同程度损伤[14],同时子痫前期绒毛坏死、胎盘缺血等病理变化会激活机体纤溶和凝血系统。本研究采用Caprini风险评估法回顾性评估了1206例并发子痫前期患者DVT发生风险,结果显示患者中DVT高危占比59%~87%,极高危占比19.73%,明显高于以往报道的普通孕产妇,尤其极高危者占比[15],其中并发DVT患者Caprini风险评估分级结果较非并发DVT者更为严重。提示,妊娠中后期并发子痫前期会加重孕产妇DVT风险。进一步ROC曲线分析显示,Caprini风险评估法预测并发子痫前期患者DVT的曲线下面积为0.815,且在评分≥5分时,其预测灵敏度达72.2%,特异度为81.2%。表明,Caprini风险评估法同样适用于并发子痫前期孕产妇。
探究DVT影响因素,对于临床落实DVT预防工作具有重要指导意义。本研究通过单因素和多因素二元回归分析法对影响并发子痫前患者DVT发生的相关危险因素进行了较全面的分析,结果显示,年龄≥35岁、BMI≥24 kg/m2、Caprini风险评分≥5分是影响并发子痫前期患者DVT发生的独立危险因素。女性到一定年龄阶段,机体免疫力和代谢功能等机能均会下降,高血压、高血脂、糖尿病、肥胖等发病率明显升高[16];同时,孕产妇清楚高龄妊娠的危险性,会在养胎方面更加小心谨慎,尤其对并发子痫前期者了解到不当运动会导致血压升高,因此减少日常活动量,这些主客观原因均会增加血流停滞风险,加重血液凝滞状态和血管内皮功能损伤,从而增加DVT风险[17-18]。BMI升高与DVT发生风险相关的结论在诸多回顾性研究中均有提示[16,19]。BMI升高与患者肢体血液流速变缓、腹内压升高、自身活动量减少等多种因素相关,故与DVT发生风险显著正相关[20]。Caprini风险评分越大,表明患者同时并发多种并发症,身体功能相对较差[21],进一步验证了Caprini风险评估法同样适用于并发子痫前期患者DVT风险评估。
综上所述,并发子痫前期孕产妇DVT发生风险较高,Caprini风险评估法同样适用于该类患者,对该类患者DVT发生风险具有良好预测价值。高龄妊娠、超重、Caprini风险评分≥5分等均是影响并发子痫前期孕产妇DVT发生的独立危险因素,临床应重点关注。
