脑室腹腔分流术治疗老年特发性正常压力脑积水的探讨
2021-10-11曹杰侯明山黄卫东王继军缪星宇刘鹏
曹杰 侯明山 黄卫东 王继军 缪星宇 刘鹏
(陕西省人民医院,(1.神经外科;(2.神经内三科,陕西 西安 710068)
特发性正常压力性脑积水(iNPH)是一种伴随脑室扩大但脑脊液压力正常的特殊类型的交通性脑积水,也称隐性脑积水,典型临床表现为步态失调、认知功能障碍以及尿失禁,多发生于老年人[1]。脑室腹腔分流术为临床上的使用较为广泛的治疗手段,但其治疗效果仍有一定争议,难以准确预测脑室腹腔分流术的手术效果。本文主要探讨脑室腹腔分流术对于老年特发性正常压力脑积水的治疗效果。
1 资料与方法
1.1一般资料 回顾性总结42例行脑室腹腔分流手术的老年特发性正常压力脑积水患者的临床资料,其中男25例,女17例,平均年龄(72.0±12.0)岁;发病病程平均(9.29±6.0)个月,病因排除颅脑损伤、脑血管意外、颅内肿瘤术。并由神经内科、泌尿外科等相关科室排除成人长期耐受性脑室扩大、帕金森、血管性痴呆、阿尔茨海默病、侧索硬化症等相关疾病。按照2012版日本指南的诊断标准进行。均因不同程度的认知障碍、步态不稳及尿失禁就诊,也有患者因精神障碍(如淡漠、狂躁等3例)、头痛、头昏等就诊。
1.2诊断标准 年龄≥60岁;临床症状:认知障碍、步态障碍和尿失禁。病人至少具备3条主要症状中的1条;头颅CT及MRI检査影像学特征,Evans指数(脑室双侧前角最大宽度与该层颅内最大横径之比)>0.3;腰椎穿刺测量脑脊液压力正常(60~200 mmH2O),脑脊液检测生化及常规均在正常范围内;排除其他影响导致认知障碍、步态异常、尿失禁的神经系统疾病和其他系统疾病。
1.3术前评估 对入院诊断为老年特发性正常压力性脑积水的患者,入院后完善常规检查若无禁忌后行连续3 d脑脊液释放试验( CSF Tap Test):引流量为30 mL/次,如果脑脊液压力偏低无法引流至30 mL,则尽量控制在初压一半的水平。采用由患者或家属按照行走、认知、排尿便3个方面自评,结合由神经外科医师粗测患者在腰穿前及腰穿后3 d内进行10 m行走试验的方法对结果进行评估。并且如症状改善则建议行手术治疗;症状无改善者,则在知情同意下进一步行脑脊液持续外引流试验( ELD Test):引流量尽量控制为10 mL/h、240 mL/d,持续5~7 d,仍采用由患者或家属结由神经外科医师双方共同对结果进行评估(判定方法同上)。
1.4手术方法 阳性者择期在全麻下行脑室腹腔分流术,采用右侧额角穿刺,脑室端置入侧脑室额角,分流阀放置于耳后乳突后,腹腔端潜行颈胸腹部皮下隧道至腹正中腹白线,直切口入腹腔,放置入盆腔,术中使用万古霉素浸泡分流管,围手术期予以预防感染治疗。使用可调压分流管,阀门压力设定为低于术前测得脑脊液压力平均值20 cmH2O,术后根据复查结果逐步调整压力。
1.5观察指标及判定标准 于术前及术后第7天行疗效评估。采用日本学者应用的iNPHGS评分评估临床症状(总分16分,分数越高症状越严重),Evans指数(>0.3定义为脑积水)评估脑室系统变化,简易智力状态检查量表(MMSE)评估认知功能(总分30分,分数越低症状越严重)。随访复查,采用粗测患者进行10 m行走试验。显效:症状明显改善且能自理;有效:症状部分改善,生活不能自理;无效:症状无改善且仍不能自理。
2 结 果
2.1脑室腹腔分流术术后评分比较 术后7 d与术前相比较,iNPHGS评分、Evans指数及MMSE评分差异均有统计学意义(t=3.2558、2.8013、3.2667,P均<0.05)。见表1。
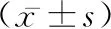
表1 脑室腹腔分流术术后评分比较
2.2疗效评价 随访6个月~3年,其中显效25例、有效8例、无效9例,总有效率为78.57%。
2.3并发症 本组病例无死亡、颅内血肿、颅内感染、分流管堵塞病例,出现2例(5.0%)裂隙脑综合征和3例(7.0%)双额颞硬膜下积液。
3 讨 论
正常压力脑积水(NPH)是一种脑室逐渐扩大而脑脊液压力正常的交通性脑积水,多见于颅内肿瘤术后、颅内感染、颅脑损伤、颅内动脉瘤破裂及动静脉畸形出血等所致的蛛网膜下腔出血等。而对于无明确病因的患者,则称为iNPH。多见于老年人,其典型的以进行性痴呆、步态障碍和尿失禁三联征为主要临床表现。S.Vakili等[2]等的研究显示,老年人特发性正常压力脑积水与老年性神经退变性、变性性、代谢性等疾病并不易鉴别。我国社会进入老龄化,老年人群将会急剧增多,老年人特发性正常压力脑积水发病率也在增加。老年人特发性正常压力脑积水不会直接威胁生命,但会增加死亡率并降低患者的生存质量,从而给家庭和社会带来明显负担。iNPH的治疗常行手术治疗术式包括脑室腹腔—分流术(VPS)、腰大池—腹腔分流术(LPS)、神经内镜下第三脑室底造瘘术(ETV)。对于选择分流术还是造瘘术,选择何种分流术,选择何种分流管,不同学者存在不同看法,大部分学者都认为效果相当,但是各种术式的优势及并发症可能不尽相同。赵澎等[3]认为ETV总有效率约93%。对于VPS或LPS,王新生[4]认为若采用脑室腹腔-分流术或者腰大池—腹腔分流术,则需分流管植入,对于使用定压阀门分流管还是可调压阀门分流管的问题,认为可调压阀门分流管对于治疗更有利。有学者认为腰大池—腹腔分流术并发症相对较多。有学者使用腹腔镜辅助V-P分流术认为可提高手术成功率,改善症状,减少并发症,更容易被老年iNPH 患者所接受[5]。陈晓巍等[6]认为LPS和VPS治疗iNPH的疗效和安全性相似,但LPS可以避免脑室穿刺造成的脑实质出血。
本组病例无死亡,无颅内血肿、无颅内感染、无分流管堵塞,出现2例裂隙脑综合征,3例双额颞硬膜下积液。因使用可调压阀门,予以逐步调高压力后逐步恢复。Andr硬膜下积统计了979例iNPH患者对比4890名普通人群,结论是:普通人群的致死原因多为肿瘤和循环系统疾病,而iNPH死亡原因多为脑血管意外及痴呆。接受手术的iNPH患者的死亡率与普通人群死亡率相比仅增加了1.8倍,但是术后症状改善了的患者死亡率与普通人群并无明显区别[7]。本组手术评价无效21.43%,但术前脑脊液释放试验甚至脑脊液持续外引流试验阳性,难以解释,推测可能存在更为复杂的发病机制。随着术后时间延长,症状可能会逐步改善。
另一方面,为了提高手术治疗的有效性,术前预测方面很多人进行了探索,但是目前尚无高灵敏度及高特异度的方法。如:临床主要参考指标包括患者临床表现、症状持续时间、脑脊液动力、动态观察等。腰椎穿刺放液试验和腰大池置管属于常用措施,多学科诊疗模式[8],脑脊液电影,华西LPS积分表,也有学者认为颅内压波幅与颅内压的相关系数(RAP)可以反映脑压力-容积的代偿空间即弹性储备空间,RAP值>0.6者具有较高的手术有效率,可以作为TAP试验阴性时iNPH手术指征的有效补充[9]。不成比例的蛛网膜下腔积水(DESH)作为iHPH指标之一,也进入研究者视野。
究其手术疗效不确定,术前预测难以准确原因,可能与目前iNPH的发病机制不详有关。病理发现脑室系统扩大,脑凸面或脑底的蛛网膜下腔粘连和闭塞。其发病机制可能与蛛网膜颗粒堵塞,脑脊液吸收受阻,脑室系统的压力升高,脑室随之扩大,使颅内压下降至正常范围,从而影响大脑前动脉区域的供血,尤其额叶和旁中央小叶血液供应减少从而导致步态、认知及排便障碍等症状;M Tullberg[10]等认为老年人特发性正常压力脑积水的症状与扣带回皮质局部脑血流量的减少相关,脑脊液整体循环理论[11],难以解释脑脊液压力正常的交通性脑积水患者产生相应的脑积水“三联征”现象。脑脊液波动性压力变化可影响脑室的大小,并且是造成脑室扩大的主要因素。也有人认为脑室系统扩大属于脑部缺血、萎缩等自身原因造成,于是许多患者早期治疗上按缺血性脑病治疗如用扩血管、改善循环、降低血液粘稠度、增加血容量、甚至高压氧等稍有效果,但是随着病程延长,逐步失效。
总之,行脑室-腹腔分流术疗效基本确切,治疗特发性老年性正常压力脑积水安全、有效,易于进行,值得推广。
