Willis 覆膜支架急诊重建修复医源性颈内动脉破裂3 例
2021-09-26徐田明蔡栋阳许岗勤赵同源杨博文贺迎坤李天晓薛绛宇
徐田明, 蔡栋阳, 许岗勤, 赵同源, 杨博文, 贺迎坤, 李天晓, 薛绛宇
Willis 覆膜支架是用于颅内血管系统的国产支架,是在裸支架外层粘附一层与组织相容的可膨胀聚四氟乙烯膜,经球囊导管植入血管后可将血管病变与血流相隔离,形成一段人工血管[1]。 采用覆膜支架急诊重建修复颈内动脉破裂,理论上可及时安全地达到解剖治愈。 但目前仅有少量将Willis 覆膜支架应用于医源性颈内动脉破裂的报道[2]。
1 材料与方法
1.1 一般资料
收集2018 年1 月至2019 年12 月河南省人民医院采用Willis 覆膜支架治疗的3 例医源性颈内动脉破裂患者临床资料。 3 例均为女性,年龄48~58岁,均为鼻内镜手术,其中经鼻蝶入路鞍区占位切除术2 例,经鼻内镜左侧鼻窦开放术1 例。 损伤部位:颈内动脉眼段1 例,颈内动脉海绵窦段2 例。 术中均给予明胶海绵和棉片压迫止血,均在麻醉状态下直接转入复合手术室行颈内动脉造影,显示左颈内动脉损伤2 例,右颈内动脉损伤1 例,均行颈内动脉Willis 覆膜支架植入术。术中支架均到位良好,术后造影可见原颈内动脉破损修补完成,对比剂未再发生外渗。
1.2 术中情况和处理方式
患者1:女,58 岁,以 “头痛5 d,伴头晕1 d” 主诉入院。 头颅MRI 提示:鞍区占位,可见垂体腺瘤侵袭双侧海绵窦区,包绕双侧颈内动脉。 既往有高血压病史3 年,未规律服药。 入院后给予完善术前检查,于2018 年4 月行鼻内镜下鞍区占位切除术。 全身麻醉平稳后,取仰卧位,头后仰20°,常规消毒铺巾,右鼻孔入路神经内镜下扩张鼻腔后,可见蝶窦开口,定位于蝶窦中央;打开蝶窦前后壁黏膜,发现蝶窦底部骨质缺损,病变组织充满蝶窦腔,用吸引器开始吸除蝶窦部分瘤体,清除病变组织时,出现右颈内动脉海绵窦段出血不止, 出血速度凶猛,立即给予棉片、止血纱布、明胶海绵填塞出血部位;转入复合手术室,置入6 F 股动脉鞘,单弯导管行右颈内动脉造影可见颈内动脉海绵窦段对比剂外溢滞留于血管外,压迫右颈内动脉行左颈内动脉造影未见前交通开放, 左椎动脉造影未见后交通开放;单纯球囊闭塞右颈内动脉风险较大, 更换6 F 70 cm长鞘,将长鞘置入右颈内动脉起始段,泥鳅导丝配合下将6 F Navien 导管置入海绵窦段后膝部,微导丝小心通过海绵窦段, 头端置入同侧大脑中动脉M3 段, 沿微导丝送入4 mm×10 mm Willis 支架,静脉推注12 mL 盐酸替罗非班,以8 mL/h 持续泵入,支架定位于海绵段,以6 atm 压力扩张,造影显示瘘口消失,后撤指引导管后再次造影显示海绵窦段再次出现少量对比剂外溢,再次引入4 mm 球囊,球囊定位于支架内以10 atm 压力扩张,造影显示瘘口消失,反复多角度造影确认瘘口消失;撤出系统,神经内镜下依次取出填塞物, 并彻底术腔止血,0.9%氯化钠溶液反复冲洗术区,鼻腔内填塞纱布,手术结束。 术中出血2 000 mL,输红细胞悬液8 U、血浆1 050 mL、自体血350 mL。术后第2 天抽除鼻腔内填塞物后未再发出血,术后患者无肢体功能障碍。 术后口服阿司匹林(100 mg/d)、氯吡格雷(75 mg/d)6 个月。
患者2:女,48 岁,以 “外伤后左眼失明2 d” 主诉入院。 门诊以 “左视神经损伤,左眼眶骨折” 收住眼科。 完善术前检查,于2019 年5 月在全身麻醉下行 “经鼻内镜左视神经管减压术”。 取平卧位,常规消毒铺巾,鼻内镜下开放前后组筛窦,开放左蝶窦,探查左视神经管时出现大量出血,出血凶猛,考虑颈内动脉破裂出血,给予棉片填塞后转入复合手术室;右股动脉穿刺并置入6 F 股动脉鞘,单弯造影导管行左颈内动脉造影,可见左颈内动脉眼段对比剂外溢并滞留, 大脑中动脉和大脑前动脉显影可,置换6 F 70 cm 长鞘至左颈内动脉起始部, 泥鳅导丝配合5 F Navien 导管头端置于左颈内动脉岩骨段,微导丝配合微导管至左大脑中动脉M3 段, 并将Navien 指引导管送至床突上段,微导丝配合下引入4.0 mm×13 mm Willis 覆膜支架, 定位后以命名压扩张释放支架,再次造影示瘘口消失。 术中出血约2 000 mL,输冷沉淀6 U、红细胞悬液4 U、血浆750 mL。术后第2 天抽除鼻腔内填塞物后未再发出血,术后患者无肢体功能障碍。术后口服阿司匹林(100 mg/d)、氯吡格雷(75 mg/d)6 个月。
患者3:女,55 岁,以 “头痛、头晕伴左眼视物模糊1 个月余” 主诉入院。 患者分别于2008 年、2015年在本院接受垂体腺瘤切除术,既往接受过伽马刀治疗。 MRI 提示:垂体瘤术后改变,蝶鞍内占位性病变,并广泛累及周围结构;左视神经管内段、颅内段增粗并强化,考虑肿瘤累及所致(图1①)。 既往高血压病史10 余年。 入院后完善术前检查,于2019 年12 月行 “鼻内镜下鞍区占位切除术”。 全身麻醉平稳后,取仰卧位,常规消毒铺巾,术中内镜下双侧鼻腔操作,可见肿瘤累及后组筛窦、蝶窦及海绵窦,左颈内动脉被肿瘤侵袭并包裹,肿瘤质地硬韧,在切除左海绵窦内侧壁肿瘤时出现出血,出血凶猛,考虑肿瘤侵袭左颈内动脉,肿瘤质地硬韧全层包裹颈内动脉,颈内动脉游离困难,无法行术中缝合,给予明胶海绵和棉片压迫止血,转入复合手术室;常规消毒铺巾,右股动脉穿刺并置入6 F 股动脉鞘,单弯导管行左颈内动脉造影, 可见左颈内动脉海绵窦段对比剂外溢(图1②)——由于术前CTA 提示右大脑前动脉A1 段缺失,未考虑左颈内动脉闭塞,遂与家属沟通后行Willis 覆膜支架植入术); 置换6 F 70 cm 长鞘,导管端置于左颈内动脉起始端(图1③),泥鳅导丝配合DAC 导管至颈内动脉岩骨段,微导丝配合微导管辅助DAC 导管至海绵窦前膝部,微导丝小心通过病变部位, 导丝头端置入同侧大脑中动脉M3 段,沿微导丝送入4 mm×13 mm Willis 支架至病变部位,以6 atm 扩张支架,支架贴壁良好,支架内血流通常,准确覆盖狭窄部位,造影示瘘口消失(图1④);撤除系统。 术中出血1 200 mL,输红细胞悬液4 U、血浆400 mL。 术后第3 天抽除鼻腔内填塞物后未再出血。术后患者视力较术前无明显变化,无肢体功能障碍。
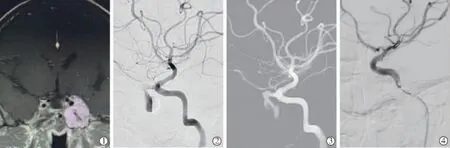
图1 例3 诊治过程影像
2 结果
整理分析3 例医源性颈内动脉损伤患者,其中1 例为外伤性视神经损伤行视神经管减压术, 术中损伤颈内动脉眼段导致颈内动脉破裂出血,给予压迫止血后麻醉状态下转复合手术室行Willis 覆膜支架植入术;2 例为鼻内镜下行鞍区占位切除术,损伤部位均为颈内动脉海绵窦段, 给予压迫止血后麻醉状态下转复合手术室行Willis 覆膜支架植入术。3 例患者均成功修复颈内动脉,且无肢体功能障碍,避免了灾难性临床结局。
3 讨论
在鼻内镜外科手术技术初期,鲜有颈内动脉损伤的报道。 随着鼻内镜技术发展,手术范围逐渐向颅底延伸,疾病类型也逐渐由炎症向外伤与肿瘤领域扩展,颈内动脉损伤文献报道也相应增多[3-4]。 颈内动脉破裂是鼻内镜颅底手术中最凶险和棘手的并发症,处理不当会带来严重后果,如术中出血止血困难,可导致患者失血性休克,甚至死亡,止血过程中颈内动脉受压闭塞,可导致脑梗死,甚至脑疝死亡。
经鼻蝶入路垂体瘤切除时颈内动脉损伤,是一非常少见但极其严重的并发症,发生率约为1%,有很高的致死致残率[5]。 内镜下鞍底开窗范围较前明显扩大,某种程度上增加了颈内动脉损伤风险[6],而术前定位不准确或解剖结构变异是术中颈内动脉损伤的主要原因[7]。 术前仔细阅读影像资料,评判颈内动脉损伤风险,是防止颈内动脉损伤的重要前提[8]。
Chin 等[9]总结文献并分析50 例内镜下行颅底手术时颈内动脉损伤患者,C4 海绵窦段发生率为68%。 本组中有1 例损伤部位在C6 眼动脉段,2 例在C4 海绵窦段。 AlQahtani 等[10]总结内镜下行颅底手术时颈内动脉损伤的原因,包括颈内动脉骨管管壁较薄或骨质缺如、颈内动脉血管壁异常、颈内动脉与病变粘连难以分离或被病变组织包绕、手术部位有既往手术史或放疗史等,还有术者缺乏足够的手术经验、术中不能准确定位颅底解剖、缺乏合适的内镜颅底手术器械等。 本组患者1:鞍区肿瘤包绕双侧颈内动脉,鞍底骨质被肿瘤破坏;患者2:颅底多发骨折, 术中因骨折致使颈内动脉周围解剖紊乱,术中损伤颈内动脉;患者3:鞍区病变组织包绕颈内动脉,既往有鞍区占位切除史、放疗史,鞍底结构紊乱,肿瘤与颈内动脉粘连紧密。
手术操作过程中发现颈内动脉破裂出血,首先应沉着冷静并迅速有效地找出破口,破口主要位于管壁内侧,出血方向朝向蝶窦腔,给予明胶海绵和棉片压迫止血, 但避免反复观察和重新填压,且尽可能避免过度硬性填压,造成颈内动脉狭窄或 闭 塞[6]。
术中颈内动脉损伤后传统的原位缝合因解剖位置过深很难实现,颈部颈内动脉结扎或颅内颈内动脉介入栓塞阻断术是早期临床常用的处理方法,但存在较高的脑卒中和死亡风险。医源性颈动脉破裂的理想治疗方式是闭塞颈内动脉破口,同时保持颈内动脉畅通,以达到止血、防止脑缺血的目的。 Li 等[11]2007 年报道采用一种专为颅内血管设计的Willis 覆膜支架治疗颈内动脉动脉瘤取得成功。 现已广泛应用于临床治疗假性动脉瘤、巨大动脉瘤、创伤性动脉瘤和颈内动脉海绵窦瘘、椎动脉夹层等[12-13]。 Willis覆膜支架植入后即刻实现病变血管与腔内血流隔绝,达到重建修复血管的目的。 这一特点正好符合医源性颈内动脉破裂的理想治疗方式[14-15]。 但Willis 覆膜支架顺应性小, 通过颅底骨孔进入颅内难度大,不可强行送入,以免造成血管损伤[16]。 本中心通常以中间导管送至破口处。 覆膜支架易闭塞植入段分支血管,造成缺血事件发生,而经鼻内镜颅底手术时最易损伤颈内动脉海绵窦段、床突段及眼动脉段, 颈内动脉岩段和海绵窦段发出的分支主要包括脑膜垂体干、包膜动脉和下外侧动脉,闭塞后影响不大。 眼动脉位于颈内动脉上的开口闭塞后,往往可从颈外动脉侧支吻合获得血供,不会造成视网膜缺血[17]。 本组中患者3 Willis 覆膜支架植入后造影示眼动脉不显影,术后视力较术前无明显变化。 本组3 例患者均通过闭塞颈内动脉破口、保持颈内动脉畅予以有效止血,并迅速转入复合手术室行Willis 覆膜支架植入术,无缺血事件发生。
Willis 覆膜支架治疗医源性颈内动脉破裂的近期效果好。 但仍需积累更多资料评估中远期疗效。