超声监视下宫腔镜电切术治疗黏膜下子宫肌瘤的效果及安全性分析
2021-09-26赵亚伟
赵亚伟
(汝阳县妇幼保健院 妇产科,河南 洛阳 471200)
黏膜下子宫肌瘤为女性常见的生殖系统良性肿瘤,好发于30~50岁,且近年来有年轻化趋势,若未及时治疗,可引发异常子宫出血、贫血、不孕等,严重危害女性身心健康[1]。宫腔镜电切术为目前首选治疗手段,能避免传统开腹手术的缺陷,切除肌瘤的同时尽可能保障子宫完整性,对治疗黏膜下子宫肌瘤有积极意义。但由于其难以清晰显示子宫外形、肌层,故手术难度较大,易增加术后出血、子宫穿孔等并发症的发生风险。在手术过程中使用超声引导等可视化手段对减轻患者创伤、增强手术效果有重要意义,同时可以减轻患者术后疼痛。有研究表明,于超声引导下进行宫腔镜电切术有助于增加术后子宫容量、厚度,延长子宫长度,患者满意率可达95.0%[2]。本研究选取86例黏膜下子宫肌瘤患者,旨在研究超声监视下宫腔镜电切术治疗黏膜下子宫肌瘤患者的效果及安全性。现报告如下。
1 资料与方法
1.1 一般资料选取2017年12月至2019年11月汝阳县妇幼保健院收治的86例黏膜下子宫肌瘤患者作为研究对象,根据手术方案分为超声组和常规组两组,各43例。超声组年龄23~48岁,平均(35.42±6.13)岁;肌瘤直径36~48 mm,平均(41.59±2.65)mm;病程1~6 a,平均(3.61±1.03)a;肌瘤分型O型13例,Ⅰ型23例,Ⅱ型7例。常规组年龄22~47岁,平均(34.67±6.04)岁;肌瘤直径35~46 mm,平均(40.83±2.47)mm;病程1~7 a,平均(4.01±1.36)a;肌瘤分型O型14例,Ⅰ型21例,Ⅱ型8例。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 选取标准纳入标准:(1)经MRI、宫腔镜、超声诊断确诊,符合《子宫肌瘤的诊治中国专家共识》[3]标准,肌瘤直径≤5 cm,且符合手术指征;(2)签署知情同意书,同意参与此项研究。排除标准:(1)合并恶性病变、手术禁忌证、宫颈瘢痕、急慢性生殖道感染;(2)合并心、肾、肝等严重器官病变;(3)妊娠期及哺乳期;(4)合并其他严重疾病。
1.3 研究方法
1.3.1超声组 接受超声监视下宫腔镜电切术。月经干净4~7 d,硬脊膜外阻滞麻醉,患者取截石位,宫颈至膀胱全段于B超下清晰显示,消毒、铺巾,行宫颈扩张,宫腔镜经宫颈口置入,到达宫底,以B超进行实时监测,观察宫腔形态、瘤体情况,查探肌瘤类型、大小、形态、位置、同肌层关系,明确肌瘤切除深度,术中逼近宫壁浆膜层时避免漏切、子宫穿孔发生。若存在蒂瘤体,蒂部实施电切,以钳夹取出;若无蒂瘤体,切除内突壁间瘤体突出部分后,促进子宫收缩,以使瘤体突出,方便切除。Ⅰ型、O型瘤体以U形电切环实施顺行切割;对于Ⅱ型瘤体肌瘤最突出部位,由包膜-基底部纵行切开,注入缩宫素(深圳翰宇药业股份有限公司,国药准字H20053171)以改变宫压;术后查探有无子宫穿孔、活动性出血。
1.3.2常规组 接受常规宫腔镜电切术。术前6 h,400 μg米索前列醇(湖北葛店人福药业有限责任公司,国药准字H20073696)置于阴道后穹隆,禁止饮食6~8 h。术前1 d,口服复方聚乙二醇电解质散(舒泰神生物制药股份有限公司,国药准字H20040034)导泄;硬膜外麻醉,膨宫介质选择50 g·L-1葡萄糖,取膀胱截石位,消毒阴道、外阴,置入宫腔镜,查探子宫黏膜下肌瘤大小、位置、根部宽度,部分突出肌瘤以卵圆钳钳夹,电切镜下行肌瘤根部电切,切除肌瘤,避免子宫内膜受损,以满足患者生育需求。术中严密监测生命体征,术后禁食6 h,抗感染治疗3~5 d。
1.4 观察指标(1)手术指征(术中出血量、住院时间、手术时间、下床时间、肛门排气时间)。(2)并发症(子宫穿孔、继发性腹痛、水中毒、术后出血)发生情况。(3)疼痛情况。采用视觉模拟评分法(visual analogue scale,VAS)评价两组患者术后1、3、5 d疼痛情况,分值范围0~10分,得分与疼痛程度成正比。
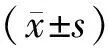
2 结果
2.1 手术指标超声组住院时间、手术时间、下床时间、肛门排气时间短于常规组,术中出血量少于常规组,差异有统计学意义(P<0.05)。见表1。
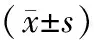
表1 两组患者手术指标比较
2.2 VAS评分术后1、3、5 d超声组VAS评分低于常规组,差异有统计学意义(P<0.05)。见表2。
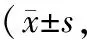
表2 两组VAS比较分)
2.3 并发症超声组并发症总发生率低于常规组,差异有统计学意义(P<0.05)。见表3。

表3 两组并发症比较[n(%)]
3 讨论
黏膜下子宫肌瘤为常见的子宫肌瘤类型,发病率高,占全部子宫肌瘤患者的10%~15%,若未及时治疗,会不断生长撑大宫体,压迫直肠、膀胱等,甚至可能发生恶变,导致不孕,严重危害患者身心健康[4]。宫腔镜电切术为临床常用的治疗手段,可有效切除病灶,控制病情。经阴道实施手术无需做手术切口,术后恢复较快,能保留子宫,不影响生育,有助于改善生殖预后,对治疗黏膜下子宫肌瘤有重要价值[5]。但术中子宫外形、子宫肌层难以清晰显示,故手术难度大。另外受视野影响切割肌瘤易出现残留,从而导致术后复发风险升高。应用超声技术在膀胱膨宫(充盈)状态能清楚显示瘤体形态、子宫轮廓、切割深度及方向,有利于术者充分了解手术情况、肌瘤情况,避免盲目操作,减少不必要的宫腔组织损伤[6]。同时行超声实时监视,能观察到肌壁回声、点切换部位,明确切割深度、部位,减轻手术损伤。另外肌瘤较大者行超声监视,能充分发挥其导向、定位作用,有利于电切环进至肌瘤,明确切割方向、子宫壁厚度、残留肌瘤,从而确定切割范围,彻底切除肌瘤,以预防术后复发[7]。
本研究结果显示,接受超声监视下宫腔镜电切术的超声组各项手术指征优于接受常规宫腔镜电切术的常规组患者,与有关研究[8]结果一致,具体表现为术中出血量减少,住院时间、手术时间、下床时间、肛门排气时间缩短。接受超声监视下宫腔镜电切术的超声组发生术后并发症3例,少于接受常规宫腔镜电切术的常规组患者。采用VAS评分评估患者术后1、3、5 d的疼痛情况,接受超声监视下宫腔镜电切术的超声组评分低于实施常规宫腔镜电切术的常规组患者。
综上所述,采用宫腔镜电切术治疗黏膜下子宫肌瘤可有效切除病灶,控制病情,术后恢复较快,能保留子宫功能,不影响生育,有助于改善生殖预后,可作为治疗黏膜下子宫肌瘤的常规术式。
