红细胞分布宽度与血小板计数比值对脓毒症急性肾损伤患者预后的预测价值
2021-09-26赵春玲尤丕聪
赵春玲,尤丕聪
(天津市天津医院 内科重症监护室,天津 300210)
脓毒症是机体炎症反应失调导致的威胁生命的多器官功能障碍[1],是重症监护室常见的一种危重症,具有较高的发病率及病死率,而急性肾损伤(acute kidney injury,AKI)是其严重并发症之一,有研究表明脓毒症并发AKI可导致患者病死率高达50%~70%[2]。因此在临床工作中需要不断的探索寻找便捷、有效的指标以便及时、准确地评估脓毒症AKI患者的病情严重程度及预后。近年来,一种基于临床常用实验室参数建立的新型危险预测方法即红细胞分布宽度(red blood cell distribution width,RDW)与血小板计数(platelet,PLT)的比值(RDW-to- PLT,RPR),在预测严重烧伤、重症胰腺炎、缺血性脑卒中及小儿脓毒症患者预后中的作用相继被证实[3-6]。目前尚无关于RPR对脓毒症AKI患者预后价值的相关研究,因此本研究旨在探讨RPR对脓毒症AKI患者预后的预测价值。
1 资料与方法
1.1 研究对象收集2019年1月至2021年4月入住天津市天津医院重症监护室的89例脓毒症合并AKI患者的临床资料。脓毒症的诊断标准依据2016年美国重症医学会与欧洲重症医学会在第45届危重病医学会上联合发布的脓毒症3.0定义及诊断标准[7]。AKI诊断标准参照2012年改善全球肾病预后组织制定的急性肾损伤诊断标准[8]:48 h内血清肌酐增加≥26.5 μmol·L-1或>50%,或者尿量<0.5 mL·kg-1·h-1持续6 h以上。排除标准:(1)年龄≤18岁;(2)肿瘤终末期;(3)慢性肾功能不全或长期透析;(4)合并血液系统疾病;(5)中途放弃治疗或自动出院。
1.2 研究方法回顾性分析所有患者的临床资料,包括性别、年龄、基础疾病及确诊后48 h内的血常规、血气分析及相关生化指标的最差值。根据患者28 d生存情况将患者分为存活组和死亡组,比较两组临床资料、白细胞计数(white blood cell,WBC)、血红蛋白(hemoglobin,Hb)、RDW、PLT、氧合指数[氧分压(partial pressure of oxygen,PO2)与吸氧浓度(fraction of inspired oxygen,FiO2)的比值(PO2/FiO2)]、乳酸(lactic acid,Lac)、降钙素原(procalcitonin,PCT)、白蛋白(albumin,ALB)、肌酐(creatinine,Cr)、急性生理学和慢性健康状况评分Ⅱ系统(acute physiology and chronic health evaluation Ⅱ score,APACHEⅡ)评分以及是否接受肾脏替代治疗,并计算RPR,即RDW与PLT的比值。
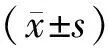
2 结果
2.1 临床资料根据患者28 d生存情况,将89例患者分为存活组(31例)和死亡组(58例)。两组患者性别、高血压、糖尿病、冠心病、WBC、Hb、PCT、Cr、是否接受肾脏替代治疗比较,差异无统计学意义(P>0.05)。两组患者年龄、RDW、PLT、RPR、PO2/FiO2、Lac、ALB、APACHEⅡ评分比较,差异有统计学意义(P<0.05)。死亡组年龄、RDW、RPR、LAC及APACHEⅡ评分均高于存活组(P<0.05),PLT、PO2/FiO2、ALB则低于存活组(P<0.05)。见表1。

表1 存活组及死亡组临床资料比较
2.2 多因素logistic回归分析选取两组比较差异有统计学意义的指标,采用多因素logistic回归分析结果显示,高RPR、低PLT、高APACHEⅡ评分为影响脓毒症AKI患者预后的独立危险因素(P<0.05)。见表2。

表2 影响脓毒症AKI患者预后相关因素的logistic回归分析
2.3 各危险因素对脓毒症AKI患者预后的预测价值采用ROC曲线对各独立危险因素进行分析,通过计算约登指数获取各因素最佳截断值。RPR的曲线下面积(area under curve,AUC)高于APACHEⅡ评分,灵敏度高于APACHEⅡ评分,而特异性低于APACHEⅡ评分。PLT的AUC<0.5。见表3。

表3 RPR及APACHEⅡ评分对脓毒症AKI患者 预后的预测价值
2.4 高RPR组和低RPR组病死率高RPR组(RPR≥8.75)51例,死亡44例,存活7例,28 d病死率86.27%;低RPR组(RPR<8.75)38例,死亡14例,存活24例,28 d病死率36.84%。两组病死率比较,差异有统计学意义(χ2=23.441,P<0.001)。
3 讨论
脓毒症是由感染、严重创伤、烧伤等多种因素引起的全身炎症反应综合征,脓毒症AKI是严重脓毒症类型之一。目前研究报道的脓毒症AKI发病率在31.5%~44.9%[9-10],尽管近年来危重症治疗手段已取得了一定进步,但脓毒症AKI的病死率仍居高不下,本研究中脓毒症AKI患者的病死率为65.17%,和国内外报道一致。因此脓毒症AKI患者早期预测指标成为近年研究的热点之一。
脓毒症AKI的发生往往伴随肾组织低灌注,肾小管周围毛细血管微循环障碍以及大量炎症因子释放[11],不仅导致骨髓造血功能及体内铁代谢异常,且会改变红细胞的变形能力及循环半衰期,最终导致RDW增加。有研究表明,RDW水平与脓毒症AKI患者存活率呈负相关,可用于预测脓毒症AKI患者的预后[12]。而PLT参与机体炎症反应和凝血的多个环节,其数量变化可提示炎症反应和病情严重程度。脓毒症患者机体免疫系统被激活,导致大量炎症因子释放,继而出现过度的炎症反应,使血小板持续活化、释放、聚集、黏附,导致全身微循环血栓形成,播散性血管内凝血,消耗了大量血小板,加上炎症反应导致血小板生成被破坏,脓毒症患者往往存在不同程度的PLT降低[13]。有研究表明20%~50%的脓毒症患者合并血小板减少,其中10%~20%患者出现重度血小板减少(外周PLT<50×109L-1)[14]。本研究中死亡组及存活组PLT比较,差异有统计学意义,且低PLT为脓毒症AKI患者预后的独立危险因素,但PLT的AUC<0.5,因此对脓毒症AKI患者预后的预测应用价值不大。
RPR是由RDW组合PLT两项指标变化所得的一项参数,近年来RPR被认为是反映炎症反应严重程度的新指标,已证实可作为多种疾病预后的预测因子。RPR可及时反应脓毒症AKI患者RDW及PLT两项指标的动态变化,因此具有比RDW及PLT更高的灵敏度及预测价值。本研究通过回顾性分析脓毒症AKI确诊后首个48 h内各项指标最差值,从而对患者进行评估,结果显示高RPR、低PLT、高APACHEⅡ评分为脓毒症AKI患者预后的独立危险因素。RPR值对脓毒症AKI预后预测价值ROC曲线下面积为0.830,最佳截断值为8.75,灵敏度75.86%,特异度77.42%。高RPR组28 d生存率低于低RPR组,因此提示RPR值与脓毒症AKI的预后密切相关,对脓毒症AKI患者不良预后的预测具有重要的临床意义。
综上所述,RPR作为脓毒症AKI患者预后的独立危险因素,在评估脓毒症AKI患者预后中具有良好的临床价值,适于在临床中推广使用。但本研究具有一定局限性,本研究为单中心研究,样本量相对较小,且可能存在一定选择性偏倚,导致结果存在一定偏差。因此RPR对脓毒症AKI患者不良预后的预测价值还需要多中心、大样本研究进一步确定。
