颈中线淋巴结阳性率在甲状腺乳头状癌患者淋巴结不同清扫术式中的预估价值
2021-09-16李汉君王婧洁地里呼玛尔吐鲁洪曾慧娟王璐璐王少华
李汉君,陈 涛,王婧洁,地里呼玛尔·吐鲁洪,曾慧娟,王璐璐,王少华
0 引 言
随着现代医学的发展,甲状腺癌的发病率逐渐升高,2021年美国国家癌症中心预测女性甲状腺癌的发病率位居恶性肿瘤发病率第七位[1],其中主要的是甲状腺乳头状癌(papillary thyroid carcinoma, PTC)。PTC患者初诊时颈部淋巴结转移率可达30%~80%[2-3],因此,VI区淋巴结的清扫在PTC的手术方式中占据重要地位,但同时也增加了损伤甲状旁腺及喉返神经的风险[4]。因此,对于PTC患者,是否需行甲状腺全切除及预防性的双侧VI区淋巴结清扫依然存在很大的分歧。本研究选取颈中线淋巴结(midline cervical lymph nodes,Mid-CLNs),即喉前淋巴结及气管前淋巴结,作为颈部区域淋巴结转移的标志,探讨Mid-CLNs的转移在PTC患者淋巴结不同清扫术式中的预估价值。
1 资料与方法
1.1 一般资料回顾性分析2017年10月至2019年8月因甲状腺癌就诊于东部战区总医院甲乳外科185例行甲状腺切除术的患者临床资料。纳入标准: 所有患者均为首次手术,行甲状腺全切除术及双侧中央区淋巴清扫术,术后病理证实原发灶为PTC。排除标准: 临床资料不全者;同时合并甲状腺其他类型的恶性肿瘤。
1.2手术方法患者仰头抬颌,肩部垫高,充分暴露术野;患者气管插管全身麻醉,术野碘伏消毒三次。刀片切口,用电刀分离皮瓣,丝线结扎或电凝止血。沿颈中线打开颈前肌群并牵拉至两侧,双侧甲状腺内各注射纳米碳混悬注射剂。随后探查将Mid-CLNs并切除。随后分离甲状腺,由下极开始,向上翻转,注意保护喉返神经,切除患侧甲状腺及患侧Ⅵ区淋巴结(lpsilateral central lymph nodes,Ipis-CLNs),随后同样切除对侧甲状腺及对侧Ⅵ区淋巴结(contralateral central lymph nodes,Cont-CLNs); 用等渗盐水冲洗,放置引流管。消毒,缝合创口,纱布覆盖加压包扎。
1.3观察指标收集患者术后Mid-CLNs、Ipis-CLNs、Cont-CLNs转移的情况。
1.4统计学分析采用SPSS 17.0软件进行统计分析。定性变量采用频数(构成比)进行统计描述,采用χ2检验进行统计推断;绘制ROC曲线,评估Mid-CLNs阳性率(阳性淋巴结数目占Mid-CLNs总淋巴结数目的百分比)在Cont-CLNs预测诊断的效能。以P≤0.05 为差异有统计学意义。
2 结 果
2.1 患者Mid-CLNs转移情况185例患者中共有123例(66.49%)患者发生颈部淋巴结转移,其中有93例(75.61%)患者发生Mid-CLNs转移。
2.2Mid-CLNs转移与临床病理特征的分析Ipis-CLNs转移及Cont-CLNs转移与Mid-CLNs的转移密切相关(P<0.05)。见表1。

表 1 甲状腺癌患者Mid-CLNs转移与其临床病理特征的分析
2.3Mid-CLNs阳性率对Cont-CLNs转移的预测效能ROC曲线分析结果显示,Mid-CLNs阳性率对Cont-CLNs转移预测的AUC为0.802,最佳界值为0.495,敏感度为0.674,特异度为0.820,Cut-off为38%。见图1。
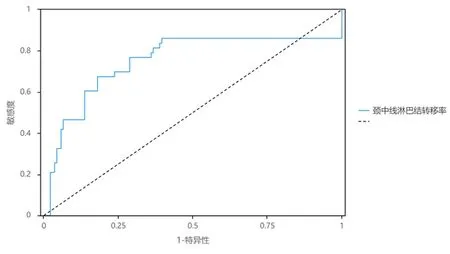
图 1 Mid-CLNs阳性率与Cont-CLNs转移分析的ROC曲线图
3 讨 论
虽然大多数PTC恶性程度低,总体预后较好,但其手术方式依然存在很大的分歧[5]。根据2019年甲状腺癌NCCN指南,对于临床诊断无淋巴结转移且无其他相应高危因素的PTC患者,可行患侧甲状腺腺叶+峡部切除术,并且未推荐行预防性Ipis-CLNs清扫术[6]。在相同的情况下,国内的指南推荐采取“两个至少”的手术方式,即至少切除患侧甲状腺+峡部,至少行Ipis-CLNs清扫术[7]。国外指南不推荐预防性Ipis-CLNs清扫术的原因,主要是降低喉返神经及甲状旁腺的损伤风险[4]。但预防性Ipis-CLNs的清扫可以有效降低其局部复发,减少再次手术的风险[8-10]。同时,由于甲状腺术后导致的瘢痕粘连,再次手术将明显增加了喉返神经及甲状旁腺的损伤风险。因此,我们主张推荐国内的指南,对于临床诊断无淋巴结转移且无其他相应高危因素的PTC患者,至少行患侧甲状腺腺叶+峡部切除术及Ipis-CLNs清扫术。然而,临床研究发现,PTC患者不仅可能出现Ipis-CLNs的转移,同时对侧甲状腺出现微小癌或对侧VI区淋巴结出现转移。有研究表明,PTC患者的Ipis-CLNs转移率为40.57%~84.31%,Cont-CLNs转移率为9.75%~30.63%[11-12]。仅Ipis-CLNs转移时,行患侧甲状腺腺叶+峡部切除术及Ipis-CLNs清扫术可达到有效的手术范围。然而当Cont-CLNs转移时,需行甲状腺全切除术及双侧VI区淋巴结的清扫术,降低再次手术的风险。因此,本研究通过寻找一种更好的指标,从而预测Cont-CLNs转移的情况,更加精准的制定手术策略。
根据颈部淋巴结的引流分布,Mid-CLNs位于甲状腺两叶之间、峡部上下侧及气管的前方,其位置不仅表浅、周围无重要的神经血管分布,并且属于甲状腺两叶之间淋巴通路交汇的区域。本研究结果证实了Mid-CLNs的转移与双侧VI区淋巴结的转移具有明显相关性,说明Mid-CLNs在PTC淋巴结转移中具有重要的位置。同时,进一步统计分析,结果提示Mid-CLNs的阳性率对Cont-CLNs的转移具有预测作用,其最佳诊断界值为38%。根据本研究结果,得出当Mid-CLNs未转移或阳性率<38%时,提示Cont-CLNs转移的概率低,可以考虑保留对侧甲状腺组织,仅行一侧甲状腺腺叶+峡部的切除术及Ipis-CLNs清扫术。这样不仅可以避免对侧喉返神经的损伤,而且更好保留了患者甲状腺及甲状旁腺的功能。若Mid-CLNs阳性率≥38%时,Cont-CLNs的转移概率明显提高,应行甲状腺全切除术及双侧VI区淋巴结的清扫术,减少再次手术的风险。然而本研究样本量较少,Mid-CLNs在Cont-CLNs转移中的作用及其诊断界值,需要更多的数据研究与验证。
随着精准医学理念的普及,PTC患者的手术成功率升高,手术并发症发生率明显降低[13]。本研究发现,当颈中线淋巴结转移率超过38%时,对侧VI区淋巴结转移风险明显增加,需行甲状腺全切除及双侧VI区淋巴结清扫术。因此颈中线淋巴结概念的提出,为精准甲状腺癌手术方式的选择提供了依据。
