左半结肠水交换结肠镜检查比较常规注气结肠镜检查的临床效果分析
2021-09-12叶长根戴华梅朱晓佳
冷 芳,叶长根,戴华梅,胡 娜,朱晓佳,方 军,向 阳,杨 力
冷芳,叶长根,戴华梅,胡娜,朱晓佳,方军,向阳,杨力,江西省景德镇市第三人民医院消化内科 江西省景德镇市 333000
0 引言
水交换(water exchange,WE)技术是近年来应用于临床的一种新的结肠镜检查方法,可明显减轻内镜检查过程中患者的疼痛和不适感[1].然而,目前应用的WE技术需使用水泵全程注水,明显延长了结肠镜进镜时间,也部分限制了WE技术在临床的广泛使用[2,3].由于常规注气结肠镜检查最为困难的部分在左半结肠,特别是乙状结肠,该处弯曲且成角锐利,插镜过程中患者可有明显不适[1].因此,本研究对全程水交换结肠镜检查进行改良,采用半程的左半结肠WE技术,并与常规注气(air insufflation,AI)方法进行比较,以观察左半结肠WE的临床效果.
1 材料和方法
1.1 材料 2020-06/2020-12,至我院消化内镜中心行结肠镜检查的连续患者.纳入标准:年龄为18-80岁,行非镇静结肠镜检查的患者.排除标准:(1)既往有结直肠手术史;(2)肠道准备不充分,肠道准备波士顿评分<6分[4];(3)由于肿瘤狭窄无法完成结肠镜检查的患者;(4)不能完成疼痛视觉模拟评分(visual analogue scale,VAS)的患者;(5)息肉标本回收失败无病理资料.所有患者均签署结肠镜检查知情同意书,研究经我院伦理委员会批准通过(编号2020018).在筛选出符合纳入标准的患者后,按随机数字表法以1:1随机分为左半结肠WE组与常规AI组,所有结肠镜检查均由2名经验丰富的内镜医师实施,他们均有10年以上结肠镜操作经验,每年结肠镜检查例数≥500例.
1.2 方法 患者在检查前1天低纤维饮食.肠道准备采用复方聚乙二醇电解质(江西恒康药业有限公司).患者均取左侧卧位,左半结肠WE组先行关闭注气按钮,结肠镜插入直肠后,使用50 mL注射器通过内镜活检孔道注入35-37 ℃温水,以水代替空气扩充肠腔,每次注入20-40 mL不等,以可辨别肠腔走向为准,达到脾曲附近后打开注气按钮,按常规AI方法继续进镜直到盲肠;常规AI组全程采用注入空气的方法进镜直到盲肠.两组所有内镜下治疗均在退镜时实施.助手用计时器记录进镜及退镜时间,切除息肉或活检时则暂停记录时间[5].
1.3 临床观察指标 (1)盲肠插镜成功率;(2)到达盲肠的进镜时间;(3)退镜时间;(4)腺瘤检出率(ADR);(5)VAS评分;(6)穿孔等检查相关并发症.
统计学处理所有数据使用SPSS 25.0软件进行统计学处理.符合正态分布的计量资料采用mean±SD表示,组间比较采用单因素方差分析;计数资料采用率(%)表示,组间比较采用χ2或Fisher精确检验,P<0.05为差异有统计学意义,使用G*power 3.1软件计算检验效能.
2 结果
根据纳入与排除标准,共筛选出276例患者(见图1).男154例,女122例,年龄20-78岁,平均55.86岁.两组患者的基线资料(表1),患者在性别、年龄、体重指数(body mass index,BMI)、肠道准备波士顿评分比较,差异均无统计学意义.
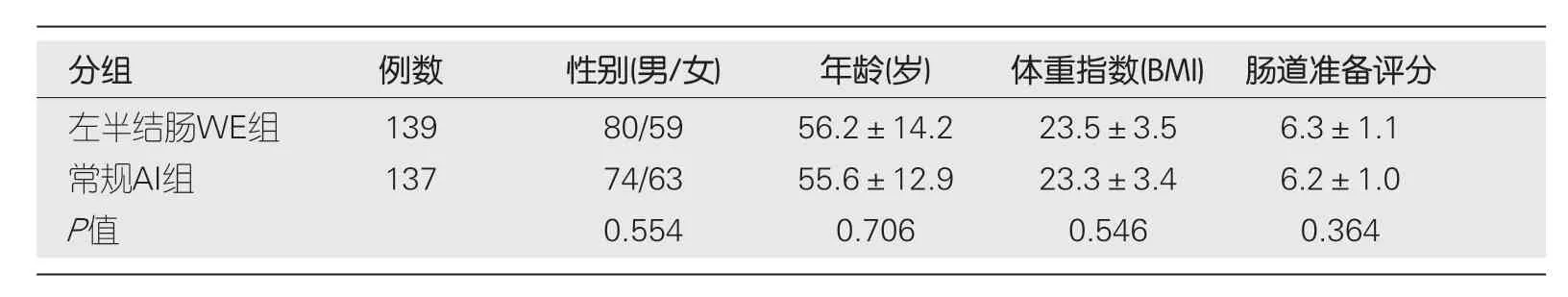
表1 两组患者基线资料比较
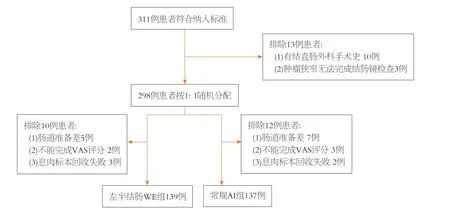
图1 WE:水交换;AI:注气;ADR:腺瘤检出率.
左半结肠WE组与常规AI组比较,盲肠插镜成功率无统计学差异(P>0.05).左半结肠WE组较常规AI组进镜时间明显缩短(4.6 minvs5.3 min;P<0.05),两组退镜时间(7.1 minvs7.2 min)差异无统计学意义.左半结肠WE组的腺瘤检出率倾向高于常规AI组(27.3%vs22.6%),但差异无计学意义(P=0.366).两组均无穿孔等检查相关并发症发生(表2).
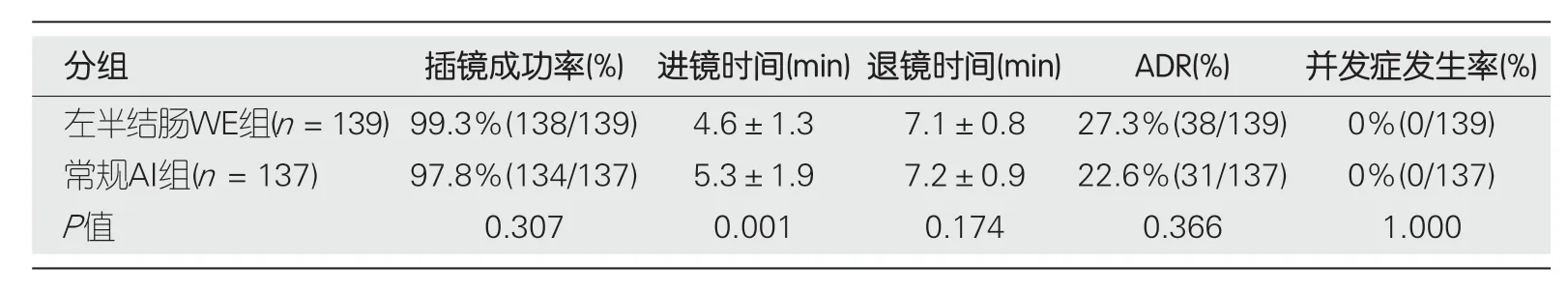
表2 两组检查结果比较
患者耐受情况(表3):左半结肠WE组与常规AI组比较,VAS评分以及再次行肠镜检查意愿差异均有统计学意义(P<0.05).

表3 两组患者耐受情况比较
3 讨论
常规结肠镜由于需要注入空气,在扩张肠腔的同时也容易使肠管伸展及弯曲成角,增加进镜的困难,导致患者腹痛、腹胀等不适,是部分患者不愿接受甚至惧怕检查的主要原因[6],为提高患者的耐受性,国内外进行了众多研究,最常用的是采用镇静药物辅助的结肠镜检查,但开展该项技术需要麻醉医师参与监护,而且存在镇静药物相关的循环、呼吸抑制风险[7].非镇静方法目前研究较多的主要有注入CO2与水WE方法,其中注CO2需要CO2气泵,多辅助用于结肠镜下微创治疗,用于诊断性结肠镜检查较少[8-10],WE方法在插镜过程中完全以注水替代注气,注入的水通过其重力作用减少成角,取直肠腔弯曲处,使肠镜更容易无攀通过,有助于患者较为舒适的接受结肠镜检查[1,11].然而,由于全结肠WE需要全程注水、吸引和交换,特别是在肠道准备欠佳的情况下,检查较为耗时,插入至盲肠的时间也明显延长[2,3],对于工作量较大的内镜中心而言,不利于该技术的普及使用[12].
为提高结肠镜进镜效率,本研究尝试将全程WE改进为半程WE,仅在左半结肠注水,结果发现与常规AI组比较,左半结肠WE组进镜时间(4.6 minvs5.3 min)明显缩短,VAS评分(2.7vs3.3)降低,患者再次行肠镜检查意愿亦提高,提示改良的左半结肠WE有助于缩短进镜时间,减轻患者的疼痛和不适,提高内镜医师的工作效率.同时,由于无需用水泵而是使用50 mL注射器,注入的温水也有助于减轻结肠痉挛,在减轻疼痛和缩短进镜时间方面兼具优势[13,14],适合基层医院普及开展.值得注意的是,文献报道全结肠WE由于全程注水及吸引,肠腔清洁度更优,亦明显提高结肠镜腺瘤检出率[3,15].本组资料显示左半结肠WE组的腺瘤检出率趋向高于常规AI组(27.3%vs22.6%,P=0.366),但差异无统计学意义.有关左半结肠WE相关的资料目前尚少[12],对此还需进一步的加大样本量探讨验证.
4 结论
总之,对于非镇静结肠镜检查的患者,相较于常规AI,左半结肠WE方法的进镜时间短,患者不适感少,操作亦简单,值得临床选择使用.
文章亮点
实验背景
常规注气结肠镜检查最为困难的部分在左半结肠,插镜过程中患者可有明显不适,有研究报道水交换技术可明显减轻内镜检查过程中患者的疼痛和不适感,然而,左半结肠水交换技术与常规注气比较效果如何,目前与之相关的研究尚少.
实验动机
比较左半结肠水交换(water exchange,WE)结肠镜与常规注气(air insufflation,AI)结肠镜检查的临床应用效果.
实验目标
比较左半结肠水交换结肠镜检查与常规注气结肠镜的盲肠插镜成功率,到达盲肠的进镜时间,退镜时间,腺瘤检出率(adenoma detection rate,ADR),疼痛视觉模拟评分(visual analogue scale,VAS),再次行肠镜检查意愿,穿孔等检查相关并发症发生率,以评估其在结肠镜检查中的临床应用价值.
实验方法
2020-06/2020-12间,至我院消化内镜中心行结肠镜检查的连续患者,符合纳入标准的患者,按照随机数字表以(1:1)进行随机分为左半结肠水交换组与常规注气组,记录两组的盲肠插镜成功率,到达盲肠的进镜时间,退镜时间,腺瘤检出率,疼痛视觉模拟评分,穿孔等检查相关并发症.
实验结果
左半结肠WE组与常规AI组盲肠插镜成功率分别为99.3%和97.8%,退镜时间分别为7.1 min和7.2 min,腺瘤检出率分别为27.3%和22.6%,差异均无统计学意义,但左半结肠WE组较常规AI组进镜时间明显缩短(4.6 minvs5.3 min),VAS评分更低(2.7 minvs3.3 min),差异有统计学意义,两组间均无穿孔等检查相关并发症发生.
实验结论
本研究尝试将全程水交换改进为半程水交换,仅在左半结肠注水,有助于缩短进镜时间,减轻患者的疼痛和不适,提高内镜医师的工作效率.同时,由于无需用水泵而是使用50 mL注射器,适合基层医院普及开展.
展望前景
本研究仅比较了左半结肠水交换肠镜和常规注气肠镜,后续将进一步比较全结肠水交换、左半结肠水交换、以及按需水交换(只针对常规进镜困难部位注水)三种情况下结肠镜进镜情况.
