X线透视机下行人工关节置换与内固定治疗中老年人髋部骨折的临床价值体会
2021-09-10王旻大连市金州区第一人民医院骨外科辽宁大连116100
王旻 大连市金州区第一人民医院骨外科 (辽宁 大连 116100)
内容提要: 目的:探讨关节置换与内固定治疗中老年人髋部骨折的临床价值。方法:将2017年12月~2018年12月本院收治的60例患者按照自我意愿分为常规组(n=30例)与观察组(n=30例),对比患者术中出血量、手术时间、住院时间、下地时间、术后髋关节功能评分以及不良反应发生率。结果:两组患者术中出血量、手术时间、住院时间、下地时间、术后髋关节功能评分以及不良反应发生率比较,P<0.05,差异有统计学意义。结论:在中老年人髋部骨折中,采用关节置换治疗,不仅有着较好的治疗效果,同时安全性较高。
随着我国渐渐进入老龄化社会,中老年人髋部骨折发生率也随之不断攀升,并且随着交通运输业与高层建筑业的出现,髋部骨折发生率更为频繁,不仅需要花费巨大的住院费用,同时还严重威胁到患者的生命健康与安全。髋部骨折的发生机制大多是以骨质疏松为基础,在受到外力直接作用后便会产生髋部骨折,患者患处通常会出现淤血、青紫、肿胀等现象,移位的骨折一般在伤后便难以坐起或站立,有局部自发性疼痛,按压时疼痛加剧,对患者的生理与心理都有着一定影响,因此需要采取有效治疗措施进行干预。髋部骨折作为一个复杂的骨折,手术医师要全面分析,在众多治疗方法中选择合适的治疗办法,在充分治疗骨折的基础上,尽量减少患者住院花费和出院护理费用,减轻患者后期的并发症。本文的研究对象为老年髋部骨折患者,共60例,均为本院2017年1月~2017年12月期间收治,以此就关节置换与内固定治疗中老年人髋部骨折的临床价值做出研究,其结果报道如下。
1.资料与方法
1.1 临床资料
选取2017年12月~2018年12月本院收治的60例中老年人髋部骨折患者作为此次调研内容,60例患者按照自我意愿分为常规组(n=30例)与观察组(n=30例),两组基线资料对比,P>0.05,无显著性差异,能够进行比较,如表1所示。
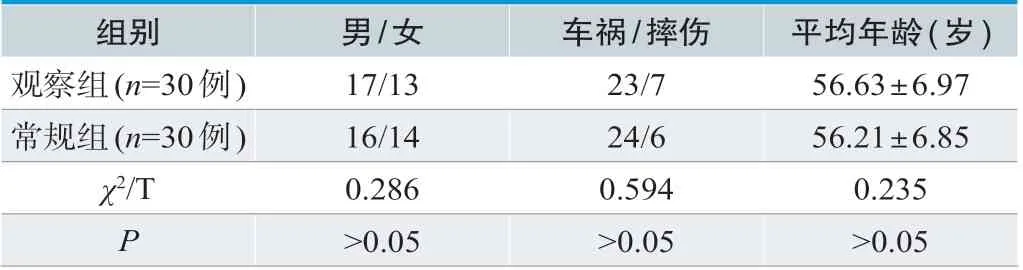
表1 患者临床资料比较
1.2 方法
60例患者在入院之后,均接受对症处理,麻醉方式均为全麻联合硬膜外麻醉[1]。
常规组患者在X线透视机下行内固定术治疗,借助X线透视机观察导向器及导针的操作方向,同时观察加压螺纹钉植入状况[2]。
观察组患者在X线透视机下接受关节置换术治疗,置入准备好的人工假肢后,借助X线透视机观察人工假肢安装状况[3]。
1.3 观察指标与判定标准
对患者进行为期18个月的随访,其内容包括患者术中出血量、手术时间、住院时间、下地时间、术后髋关节功能评分以及不良反应发生率。
髋关节功能评分:采取Harris评分对患者髋关节功能进行评估,总分为100分,根据分数段的不同,将其分为优秀、良好、尚可、差,优良率=(优秀+良好)/总数例×100%。
不良反应发生率:不良反应包括泌尿道感染、深静脉血栓形成、肺部感染、褥疮、螺钉断裂。
1.4 统计学分析
利用统计学软件SPSS20.0对60例患者的相关数据进行分析和处理,当P<0.05时,则代表差异有统计学意义。
2.结果
2.1 两组患者术中出血量、手术时间、住院时间、下地时间比较
观察组患者术中出血量、手术时间、住院时间、下地时间均低于常规组患者,P<0.05,如表2所示。
表2 两组患者术中出血量、手术时间、住院时间、下地时间比较(±s)
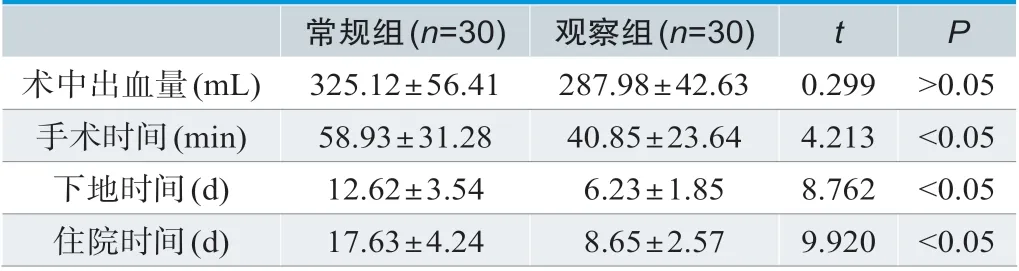
表2 两组患者术中出血量、手术时间、住院时间、下地时间比较(±s)
常规组(n=30) 观察组(n=30) t P术中出血量(mL) 325.12±56.41 287.98±42.63 0.299 >0.05手术时间(min) 58.93±31.28 40.85±23.64 4.213 <0.05下地时间(d) 12.62±3.54 6.23±1.85 8.762 <0.05住院时间(d) 17.63±4.24 8.65±2.57 9.920 <0.05
2.2 两组患者术后髋关节功能评分对比分析
观察组患者髋关节功能优良率要高于常规组患者髋关节功能优良率,P<0.05,如表3所示。

表3 两组患者术后髋关节功能评分对比分析
2.3 两组患者术后不良反应发生率分析
观察组患者不良事件显著低于常规组患者不良事件,P<0.05,如表4所示。

表4 两组患者术后不良反应发生率分析
3.讨论
随着我国渐渐进入老年化社会,不仅需要花费巨大的住院费用,同时还严重威胁到患者的生命健康与安全[4]。髋部骨折的发生机制大多是以骨质疏松为基础,在受到外力直接作用后便会产生髋部骨折,患者患处通常会出现淤血、青紫、肿胀等现象,移位的骨折一般在伤后便难以坐起或站立,有局部自发性疼痛,按压时疼痛加剧,对患者的生理与心理都有着一定影响[5]。
治疗髋部骨折的方法较为复杂,如果治疗方法不当,则会危机到患者的生命安全,而目前运用最为广泛的治疗方法为关节置换与内固定治疗[6]。内固定术是通过外源性材料连接来对患者的骨折部位进行固定,而人工关节置换术是指采用金属、高分子聚乙烯、陶瓷等材料,根据人体关节的形态、构造及功能制成人工关节假体,通过外科技术植入人体内,代替患病关节功能,达到缓解关节疼痛,恢复关节功能的目的,两者有着较为明确的治疗效果。人工关节置换术相比于内固定术,不仅恢复时间快,同时骨折部位治疗后较为稳定,不容易出现松动的情况,同时感染、延迟愈合的现象也达到减低,有着较高的安全性。
关节置换术不管是术后下地时间,或者是术后关节功能方面都优于内固定术,在本次研究中,观察组患者术中出血量、手术时间、住院时间、下地时间、术后髋关节功能评分均明显优于常规组患者术中出血量、手术时间、住院时间、下地时间、术后髋关节功能评分,P<0.05,则能够很好地体现这一结论,关节置换术的应用,不仅能够帮助患者加快恢复时间,同时还能够缩短患者的住院时间,从而帮助患者减轻医疗负担,有助于提高患者的生活质量。不过关节置换术在应用中仍旧存在不足,比如对一些不能耐受的患者依旧不能很好的应用。本次研究观察组不良反应发生率明显优于常规组患者不良反应发生率,P<0.05,说明关节置换术发生不良反应的概率要远低于内固定术,有着较高的安全性,但关节置换术一旦发生不良反应便是非常严重的,甚至是患者术后终生都无法摆脱的,比如术后关节假体感染。除此之外,髋关节骨折包括股骨粗隆间骨折和股骨颈骨折等,骨折类型不同,关节置换术与内固定术的效果也就不同,需要根据患者的实际情况来选择手术方式。
综上所述,相比于内固定术,人工关节置换术应用在中老年人髋部骨折治疗中,其治疗效果更为显著,不仅能够提高患者术后髋关节功能,同时还能够一定程度的缩短患者的住院时间与下地时间,同时有着较高的安全性,对患者的预后有着积极意义。
